डिकंप्रेशन बीमारी: यह क्या है और इसका क्या कारण बनता है
डीकंप्रेसन बीमारी तब होती है जब दबाव में तेजी से कमी (उदाहरण के लिए तेजी से सतह पर आना, कैसॉन या हाइपरबेरिक कक्ष से बाहर निकलना, या उच्च ऊंचाई पर चढ़ना) रक्त वाहिकाओं के भीतर बुलबुले बनाने के लिए पहले रक्त या ऊतक में गैसों को भंग कर देता है।
लक्षणों में आमतौर पर दर्द, तंत्रिका संबंधी लक्षण या दोनों शामिल होते हैं।
गंभीर मामले घातक हो सकते हैं।
निदान नैदानिक है।
निश्चित उपचार पुनर्संपीड़न चिकित्सा है।
रोकथाम के लिए सही डाइविंग तकनीक आवश्यक है।
हेनरी का नियम कहता है कि किसी तरल में घुली गैस की मात्रा तरल के साथ संतुलन में गैस के आंशिक दबाव के सीधे आनुपातिक होती है।
इस प्रकार, दबाव बढ़ने पर रक्त और ऊतक में घुलने वाली अक्रिय गैसों (जैसे नाइट्रोजन, हीलियम) की मात्रा बढ़ जाती है।
चढ़ाई के दौरान, जब बाहरी दबाव कम हो जाता है, बुलबुले (मुख्य रूप से N2) बन सकते हैं।
मुक्त गैस के बुलबुले किसी भी ऊतक में बन सकते हैं और स्थानीय लक्षण पैदा कर सकते हैं या रक्त द्वारा दूर के अंगों (धमनी गैस एम्बोलिज्म) तक ले जाया जा सकता है।
बुलबुले किसके द्वारा लक्षण पैदा करते हैं
- रक्त वाहिकाओं की रुकावट
- ऊतक टूटना या संपीड़न
- एंडोथेलियल क्षति और प्लाज्मा अपव्यय की प्रेरण
- जमावट और भड़काऊ कैस्केड का सक्रियण
चूंकि नाइट्रोजन वसा ऊतक में आसानी से घुल जाता है, इसलिए उच्च लिपिड सामग्री (जैसे केंद्रीय तंत्रिका तंत्र) वाले ऊतक विशेष रूप से अतिसंवेदनशील होते हैं।
डीकंप्रेसन बीमारी के जोखिम कारक
मनोरंजक गोताखोरों के बीच लगभग 2-4 डाइव/10 000 में डीकंप्रेसन बीमारी होती है।
वाणिज्यिक गोताखोरों में घटना अधिक होती है, जो अधिक गहराई और लंबे समय तक गोता लगाने के लिए उजागर होते हैं।
निम्नलिखित सभी में जोखिम कारक शामिल हैं:
- कम गोता तापमान
- निर्जलीकरण
- डाइविंग के बाद व्यायाम
- थकान
- डाइविंग के बाद उड़ान
- मोटापा
- बढ़ी उम्र
- बार-बार या गहरा गोता लगाना
- तेजी से चढ़ाई
- बाएँ/दाएँ हृदय शंट करता है
चूंकि प्रत्येक गोता लगाने के बाद कम से कम 12 घंटे तक अतिरिक्त नाइट्रोजन ऊतकों में घुली रहती है, एक ही दिन में बार-बार गोता लगाने से डीकंप्रेसन बीमारी होने की संभावना अधिक होती है।
डीकंप्रेसन बीमारी तब भी विकसित हो सकती है जब दबाव वायुमंडलीय दबाव से नीचे चला जाता है (उदाहरण के लिए, उच्च ऊंचाई के बाद के संपर्क के साथ)।
डीकंप्रेसन बीमारी का वर्गीकरण
सामान्य तौर पर, दो प्रकार की डीकंप्रेसन बीमारी को प्रतिष्ठित किया जाता है:
टाइप 1: जोड़ों, त्वचा और लसीका वाहिकाओं को शामिल करता है और आमतौर पर हल्का होता है और जीवन के लिए खतरा नहीं होता है
टाइप 2: इसमें न्यूरोलॉजिकल या कार्डियोरेस्पिरेटरी भागीदारी शामिल है, जो गंभीर है, कभी-कभी जीवन के लिए खतरा है और विभिन्न प्रणालियों को प्रभावित करता है।
RSI रीढ़ की हड्डी में कॉर्ड विशेष रूप से कमजोर है; अन्य कमजोर क्षेत्रों में मस्तिष्क, श्वसन प्रणाली (जैसे फुफ्फुसीय एम्बोली) और संचार प्रणाली (जैसे दिल की विफलता, कार्डियोजेनिक शॉक) शामिल हैं।
द बेंड्स शब्द डीकंप्रेसन बीमारी के कारण स्थानीय जोड़ या मांसपेशियों में दर्द को संदर्भित करता है, लेकिन अक्सर सिंड्रोम के किसी भी घटक के पर्याय के रूप में प्रयोग किया जाता है।
सामान्य संदर्भ
वान आरडी, बटलर एफके, मिशेल एसजे, एट अल: डिकंप्रेशन बीमारी। लैंसेट, 8;377(9760):153-64, 2011. PMID: 21215883. doi: 10.1016/S0140-6736(10)61085-9
डीकंप्रेसन बीमारी के लक्षण
गंभीर लक्षण उभरने के कुछ मिनटों के भीतर हो सकते हैं, लेकिन अधिकांश रोगियों में लक्षण धीरे-धीरे शुरू होते हैं, कभी-कभी अस्वस्थता, थकावट, भूख न लगना और सिरदर्द के साथ।
लगभग 1% रोगियों में लक्षण उभरने के 50 घंटे के भीतर और 6% मामलों में 90 घंटे के भीतर होते हैं।
शायद ही कभी, लक्षण दिखने के 24-48 घंटे बाद हो सकते हैं, विशेष रूप से डाइविंग के बाद उच्च ऊंचाई के संपर्क में (जैसे हवाई यात्रा)।
टाइप I डीकंप्रेसन बीमारी आमतौर पर जोड़ों (आमतौर पर कोहनी और कंधों) और मांसपेशियों में उत्तरोत्तर बिगड़ती दर्द का कारण बनती है; दर्द आमतौर पर आंदोलन के दौरान तेज नहीं होता है और इसे 'गहरा' और 'असुविधाजनक' के रूप में वर्णित किया जाता है।
अन्य अभिव्यक्तियों में लिम्फोएडेमा, झुनझुनी, खुजली और त्वचा पर लाल चकत्ते शामिल हैं।
टाइप II डीकंप्रेसन बीमारी में न्यूरोलॉजिकल और कभी-कभी श्वसन संबंधी लक्षण होते हैं।
यह आमतौर पर पैरेसिस, पेरेस्टेसिया और झुनझुनी, डिसुरिया और आंत्र या मूत्राशय के स्फिंक्टर्स के स्वैच्छिक नियंत्रण के नुकसान के रूप में प्रकट होता है।
सिरदर्द और थकान मौजूद हो सकती है, लेकिन विशिष्ट शिकायतें नहीं हैं।
आंतरिक कान प्रभावित होने पर लिपोटिमिया, टिनिटस और श्रवण हानि हो सकती है।
गंभीर लक्षणों में दौरे, अस्पष्ट भाषण, दृश्य तीक्ष्णता का नुकसान, भ्रम और कोमा शामिल हैं।
मृत्यु हो सकती है।
चोक (श्वसन विघटन बीमारी) एक दुर्लभ लेकिन गंभीर अभिव्यक्ति है; लक्षणों में घरघराहट, सीने में दर्द, फुफ्फुसीय एडिमा से खांसी शामिल हैं।
फुफ्फुसीय संवहनी पेड़ के महत्वपूर्ण गैस एम्बोलिज़ेशन से तेजी से संचार पतन और मृत्यु हो सकती है।
डिस्बेरिक ऑस्टियोनेक्रोसिस डीकंप्रेसन बीमारी की एक देर से होने वाली जटिलता है, और अक्सर बिना किसी पिछले लक्षण के होता है।
यह बढ़े हुए दबाव (आमतौर पर संपीड़ित हवा में काम करने वाले और मनोरंजक गोताखोरों के बजाय पेशेवर में काम करने वाले लोगों में) के लंबे समय तक या बहुत करीब जोखिम के कारण ऑस्टियोनेक्रोसिस का एक कपटी रूप है।
कंधे और कूल्हे की आर्टिकुलर सतहों के बिगड़ने से पुराने ऑस्टियोआर्थराइटिस के कारण पुराना दर्द और विकलांगता हो सकती है।
डीकंप्रेसन बीमारी, निदान
निदान नैदानिक है।
सीटी और एमआरआई स्कैन समान लक्षणों (जैसे हर्नियेटेड इंटरवर्टेब्रल डिस्क, इस्केमिक स्ट्रोक, केंद्रीय तंत्रिका तंत्र रक्तस्राव) के कारण अन्य विकृति को बाहर करने के लिए उपयोगी हो सकते हैं।
यद्यपि ये परीक्षण कभी-कभी विघटन बीमारी के कारण मस्तिष्क या रीढ़ की हड्डी की असामान्यताओं को प्रकट करते हैं, डीकंप्रेसन बीमारी के लिए उनकी संवेदनशीलता कम होती है और उपचार आमतौर पर नैदानिक संदेह के आधार पर किया जाना चाहिए।
धमनी गैस एम्बोलिज्म में एक समान अभिव्यक्ति हो सकती है।
हालांकि, दोनों के लिए तत्काल उपचार समान है।
सड़न रोकनेवाला ओस्टियोनेक्रोसिस के मामले में, कंकाल का एक्स-रे संयुक्त अध: पतन को दर्शाता है जिसे अन्य संयुक्त रोगों के कारण अलग नहीं किया जा सकता है; एमआरआई आमतौर पर निदान है।
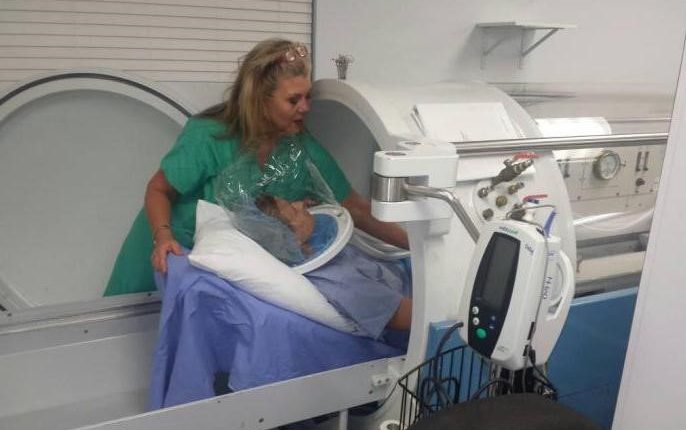
डीकंप्रेसन बीमारी का उपचार
- 100% ऑक्सीजन
- पुनर्संपीड़न चिकित्सा
- इंट्रावास्कुलर वॉल्यूम बनाए रखने के लिए इन्फ्यूजन थेरेपी
ज्यादातर मरीज पूरी तरह ठीक हो जाते हैं।
प्रारंभ में, उच्च प्रवाह 100% ऑक्सीजन थेरेपी फेफड़ों और परिसंचरण के बीच नाइट्रोजन दबाव ढाल को बढ़ाकर नाइट्रोजन उन्मूलन की सुविधा प्रदान करती है, जिससे नाइट्रोजन युक्त गैस एम्बोली के पुन: अवशोषण में तेजी आती है।
खोई हुई इंट्रावास्कुलर मात्रा को बहाल करने के लिए, हल्के अभिव्यक्तियों के साथ अवलोकन के तहत रोगियों के लिए मौखिक पुनर्जीवन द्रव (या सादा पानी) का संकेत दिया जाता है।
ग्लूकोज के बिना आइसोटोनिक ईवी तरल पदार्थ गंभीर अभिव्यक्तियों वाले लोगों के लिए इंगित किए जाते हैं।
सभी रोगियों के लिए पुनर्संपीड़न चिकित्सा का संकेत दिया जाता है; प्रुरिटस, परतदार त्वचा और थकान तक सीमित लक्षणों वाले, जिनका इलाज केवल ऑक्सीजन से किया जा सकता है, को छूट दी गई है; लक्षणों के संभावित बिगड़ने के लिए रोगियों को देखा जाना चाहिए।
अधिक गंभीर लक्षणों वाले रोगियों को पुनर्संपीड़न के लिए उपयुक्त सुविधा केंद्र में ले जाया जाता है।
चूंकि उपचार से पहले का समय अंतराल और चोट की गंभीरता रोग का निदान के महत्वपूर्ण निर्धारक हैं, गैर-आवश्यक प्रक्रियाओं के लिए परिवहन में देरी नहीं की जानी चाहिए।
यदि हवाई परिवहन आवश्यक है, तो 1 वातावरण के केबिन दबाव की अत्यधिक अनुशंसा की जाती है।
बिना दबाव वाले विमानों में, अधिमानतः कम ऊंचाई (<609 मीटर [< 2000 फीट]) और निरंतर ऑक्सीजन की आपूर्ति बनाए रखना।
वाणिज्यिक विमान, दबाव के बावजूद, आमतौर पर सामान्य परिभ्रमण ऊंचाई पर 2438 मीटर के बराबर केबिन दबाव होता है, जो लक्षणों को बढ़ा सकता है।
गोता लगाने के तुरंत बाद वाणिज्यिक विमानों में उड़ान भरना लक्षणों को बढ़ा सकता है।
उपचार रेफर एनसी
मून आरई, मिशेल एस डीकंप्रेसन बीमारी के लिए हाइपरबेरिक उपचार: वर्तमान सिफारिशें। अंडरसी हाइपरब मेड, 46(5):685-693, 2019। पीएमआईडी: 31683368।
निवारण
महत्वपूर्ण बुलबुले के गठन को आमतौर पर डाइव की गहराई और अवधि को उस सीमा तक सीमित करके रोका जा सकता है जिसमें चढ़ाई के दौरान डीकंप्रेसन स्टॉप की आवश्यकता नहीं होती है (तथाकथित नो-स्टॉप लिमिट) या दिशानिर्देशों के अनुसार डीकंप्रेसन स्टॉप के साथ चढ़ाई करके (उदाहरण के लिए, डीकंप्रेसन) यूएस नेवी डाइविंग मैनुअल के डायग्नोसिस एंड ट्रीटमेंट ऑफ डीकंप्रेसन इलनेस चैप्टर में टेबल)।
कई गोताखोर एक हैंडहेल्ड डाइव कंप्यूटर पहनते हैं जो लगातार गहराई और प्रत्येक गहराई पर बिताए गए समय को रिकॉर्ड करता है और एक डीकंप्रेसन प्रोफाइल संकलित करता है।
प्रकाशित प्रोफाइल और गोता कंप्यूटर दिशानिर्देशों का पालन करने के अलावा, कई गोताखोर सतह से लगभग 4.6 मीटर की गहराई पर कुछ मिनटों के लिए सुरक्षा रोक लगाते हैं।
हालाँकि, बिना रुके गोता लगाने की सीमा के भीतर उचित डाइविंग के बाद भी मामले हो सकते हैं, या इसके विपरीत, डाइव कंप्यूटर के व्यापक उपयोग के बावजूद डीकंप्रेसन बीमारी की घटना कम नहीं होती है (हालाँकि कम गंभीर मामले होते हैं)।
डाइव्स <24 घंटे अलग (बार-बार डाइव) किए गए डाइव्स को सही डीकंप्रेसन प्रक्रियाओं को पूरा करने के लिए विशेष तकनीकी उपायों की आवश्यकता होती है।
इसके अलावा पढ़ें:
आपातकालीन बचाव: फुफ्फुसीय अन्त: शल्यता को बाहर करने के लिए तुलनात्मक रणनीतियाँ
न्यूमोथोरैक्स और न्यूमोमेडियास्टिनम: रोगी को पल्मोनरी बैरोट्रॉमा से बचाना
कान और नाक का बरोट्रॉमा: यह क्या है और इसका निदान कैसे करें



