Raynaud-jelenség: okok, tünetek és kezelés
A Raynaud-jelenségre a perifériás erek túlzott görcsössége jellemző, ami az érintett területek véráramlásának csökkenését okozza.
A reakciót kiválthatja hideg és/vagy érzelmi stressz (intenzív érzelmek, ijedtség) és/vagy a melegről hidegre való gyors változás vagy egyéb tényezők, amelyek közül néhányat még mindig nem értünk teljesen.
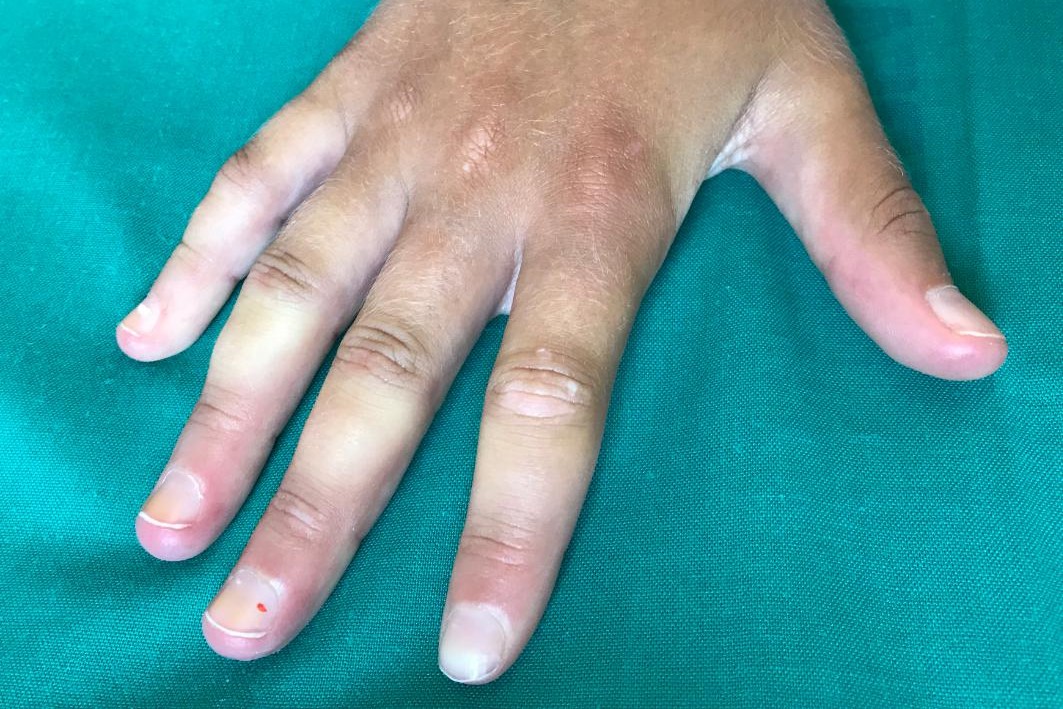
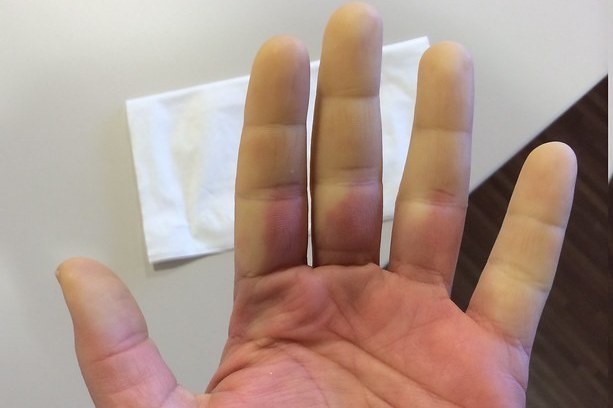
A csökkent véráramlás következtében a kezek zsibbadnak, majd cianózis, sápadtság, fájdalom, bizsergés és égő érzés jelentkezik.
Az esetek felében a jelenség más kórképekhez képest másodlagos lehet; ha idiopátiás (azaz oka nem ismert), Raynaud-szindrómának nevezik, és néha túlérzékenységnek vagy hidegallergiának is nevezik.
A Raynaud-jelenség elsősorban a kéz- és lábujjakban fordul elő, de a test más területeit is érintheti, például az orr hegyét, a fülcimpákat és a nyelvet.
A Raynaud-jelenség a francia orvos, Maurice Raynaud (1834-1881) nevéhez fűződik.
A Raynaud-jelenség okai és kockázati tényezői
Néha fájdalom társul hozzá.
Úgy emlegetik
- elsődleges vagy primitív: a jelenség önmagában jelentkezik, anélkül, hogy valamilyen alapbetegség okozná;
- másodlagos: a jelenség patológia jele;
- idiopátiás: ha a kiváltó ok ismeretlen.
Az elsődleges Raynaud-jelenség gyakoribb, mint a másodlagos forma
Az elsődleges Raynaud-kór általában 25 éves kor alatt kezdődik, és főként azokat a nőket érinti, akik gyermekkorukig nyúlnak vissza a hidegre.
Másrészt a másodlagos Raynaud-kórban szenvedő betegek gyakran társuló állapot tüneteit mutatják (tipikusan ízületi gyulladás, lupus, szkleroderma…), mint például ízületi fájdalom, bőrkiütések és gyengeség.
Primer vagy idiopátiás Raynaud-jelenség
A Raynaud-jelenség primitívnek vagy idiopátiásnak tekinthető, ha önmagában fordul elő, és nem társul más betegséggel.
Ebben a formában gyakran előfordul fiatal nőknél, különösen serdülőkorban és korai felnőttkorban.
Az idiopátiás Raynaud-kórról úgy gondolják, hogy legalább részben örökletes, bár specifikus géneket még nem azonosítottak.
A cigarettázás olyan tényező, amely növelheti a támadások gyakoriságát és intenzitását; egyes szerzők szerint úgy tűnik, hogy egy hormonális komponens is szerepet játszik.
A koffeint, az ösztrogént és a nem szelektív béta-blokkolókat gyakran súlyosbító tényezőként sorolják fel, de nem tűnik szilárdnak a bizonyíték, hogy ezeket kerülni kell.
A hideg időjárás, a mentális és fizikai stressz és az intenzív érzelmek növelik a jelenség előfordulásának kockázatát.
Másodlagos Raynaud-jelenség
A Raynaud-jelenség vagy másodlagos Raynaud-kór számos egyéb állapothoz és betegséghez kapcsolódik:
- Kötőszöveti betegségek
- scleroderma
- Szisztémás lupus erythematosus
- A rheumatoid arthritis
- Sjögren-szindróma
- dermatomyositis
- polymyositis
- Krónikus agglutinin szindróma
- Ehlers-Danlos szindróma
- Kábítószer
- A béta-blokkolók
- Citotoxikus gyógyszerek – különösen a kemoterápiás szerek és különösen a bleomicin
- Cyclosporine
- Bromocriptine
- Ergotamin
- Szulfaszalazinnal
- A központi idegrendszert stimuláló szerek, pl. amfetaminok és metilfenidát
- Vény nélkül kapható gyógyszerek, pl. pszeudoefedrin
- Foglalkozási
- Hosszan tartó kéz kémiai vagy műanyag vegyületeknek, pl. vinil-kloridnak, higanynak vagy PVC-nek
- Paraneoplasztikus megnyilvánulás
Egyéb okok és kockázati tényezők:
- arteriopathia;
- idegrendszeri rendellenességek;
- stroke által érintett végtag;
- sclerosis multiplex;
- gyermekbénulás;
- vibrációs szerszámok, például pneumatikus kalapácsok, bozótvágók vagy láncfűrészek professzionális használata;
- carpalis alagút szindróma;
- felső mellkasi szoros szindróma;
- pajzsmirigy patológia;
- dohányzó;
- hideg;
- kéz- vagy lábsérülések (törések, műtétek vagy fagyási sérülések).
Tünetek és jelek
A Raynaud-jelenség főként azokon a területeken fordul elő, ahol nagyobb a kalória-diszperzió és alacsonyabb az anyagcsere igénye (felhasználhatóbb), azaz az ujjakon (különösen a kézen).
Egyes esetekben kellemetlen érzés vagy fájdalom társul az érintett részhez.
Három fázis jellemzi, amelyek kevesebb mint egy perctől több óráig is tarthatnak
- Ischaemiás (vagy „sápadtság”) fázis: a vérellátás csökken, a terület elsápad, hideg, zsibbad és néha fájdalmas lesz;
- Vénás pangásos fázis (vagy „cianózis”): az érintett terület kezd elkékülni, és bizsergés és kellemetlen érzés tapasztalható;
- Reaktív hiperémia fázis (vagy „kipirulás”): a vér bőségesen áramlik vissza a területre, és a terület vörösesnek és melegnek tűnik. Bizsergés, zsibbadás és fájdalom jelentkezhet. A normál áramlás általában negyed órán belül visszaáll.
A legtöbb esetben a jelenség zavarhatja a betegek napi tevékenységét (különösen a kéz- vagy lábhasználatot igénylőket), de nem okoz hosszan tartó végtagkárosodást.
Diagnózis
A diagnózis alapvetően klinikai jellegű: az objektív vizsgálat lehetővé teszi a jelenség kimutatását, gyakran hidegstimulációs tesztek nélkül.
A Videapillaroszkópia az első számú vizsgálat az idiopátiás Raynaud-jelenség és a scleroderma spektrumú másodlagos betegségek (szkleroderma, polydermatomyositis, vegyes konnektivitis) megkülönböztetésére.
Ezeknél a betegeknél a videokapillaroszkópia jellegzetes elváltozásokat mutat: kapilláris hurkok száma csökkent, vaszkuláris területek, óriási kapilláris hurkok, úgynevezett megakapillárisok, mikrovérzések.
A hidegstimulációs teszt során a páciens kezét jeges vízbe merítik, hogy epizódot idézzenek elő.
Gyakorolható az a kompressziós manőver is, amelyet a páciens tenyereinek egymáshoz tolásával, imádságkor összetartott kézzel hajt végre (a hidegstimulációs tesztnél árnyaltabban előhívható jelek).
A Raynaud-jelenség szövődményei
A szövődmények ritkák.
Előfordulhatnak:
- bőrfekélyek;
- hegesedés;
- üszkösödés;
- vékony, elkeskenyedő ujjak sima, fényes bőrrel;
- törékeny és lassan növekvő körmök.
Terápia
A Raynaud-jelenségben szenvedő betegeknél fontos, hogy kerüljék a hideg hatását, kesztyűt és nehéz zoknit kell viselniük a végtagok melegen tartása érdekében.
Farmakológiai szempontból a kalcium antagonisták nagyon hatékonyak a konzervatív kezelésre nem reagáló személyeknél. Csökkentik a vasospasmus epizódok számát és időtartamát a perifériás arteriolák értágulatának indukálásával.
Súlyosabb esetekben a sympathectomia (endoszkópos mellkasi szimpatektómia), egy vitatott sebészeti eljárás alkalmazható.
Olvassa el még:
Emergency Live Még több…Élő: Töltse le újságja új ingyenes alkalmazását IOS és Android rendszerre
Psoriasis, egy kortalan bőrbetegség
A hidegnek való kitettség és a Raynaud-szindróma tünetei
Psoriasis: Télen rosszabbodik, de nem csak a hideg a hibás