קוגולופתיה הנגרמת על ידי טראומה. יחס קבוע או טיפול מכוון יעד?
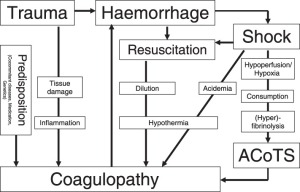
קוגולופתיה הנגרמת על ידי טראומה (TIC) מוכר כיום כאחד התורמים העיקריים לתמותה בקרב חולים שנפצעו קשה.
המסלולי הפתופיזיולוגי שלה נידון ועדיין לא ידוע אך נראה ברור ומקובל, כי המצב הפרופריבינוליטי, המופעל מגורמים רבים ושונים המעורבים בטראומה, מוביל למצב חריף צריכת פיברינוגן. גורמים לתרומבין וקרישה, למעשה, נראים שמורים ומתפקדים היטב גם בקרב חולים שעברו טראומה קשה.
חוסר זה של פיברינוגן, לפחות בשלב המוקדם של הטראומה, הוא הגורם האמיתי לקוגולופתיה ויש להכיר בו מוקדם ולטפל בו כדי להחזיר את נכס הקרישה שהשתנה בחלק גדול מהחולים הטראומטיים.
TIC: מהן הטיפולים?
החלפה של פיברינוגן התדרדר בצורה מסיבית היא הטיפול הנבחר בחולים עם TIC חריף. שתי דרכים להשגת יעד זה מוצגות לאחרונה כביכול, ומבחינה שונה, יעילות.
הראשון הוא החלפת Fibrinogen עם PRBC, FFP ו- PLT עם יחס קבוע (1: 1: 1 או 1: 1: 2).
השני הוא מטרה מכוונת טיפול (GDT) עם ריכוז Fibrinogen מנוהל על בסיס פרופיל thromboelastography של קריש, ממוקד להנחות את הניהול פיברינוגן ומעקב אחר הפרופיל של היווצרות קריש דם.
TIC: מה האתגר במהלך סוגים אלה של חירום טראומטי?
האתגר הקליני לרופאים העומדים בפני מצבי חירום טראומטיים, הן בתחום הטרום-רפואי והן בבית החולים, הוא מוקדם לזהות את TIC בחולים עם ניקוד פציעה נמוך ושימור פרמטרים פיזיולוגיים. ההכרה המוקדמת בשינוי המערכת הקוגולטיבית מובילה לתמיכה מוקדמת של קרישת הדם, ומקווה לתוצאה טובה יותר.
אין ראיות ברורות וקונצנזוס לגביו hematologic או קליני אינדיקטורים להשתמש כפי חריפה coagulopathy ריבוד הסיכון בחולי טראומה.
TIC: ועידת הקונצנזוס באיטליה
בפברואר 2015, בבולוניה, כמה ממומחים איטלקיים גדולים בטראומה הקדישו חיים לכנס קונצנזוס בנושא זה. תוצאת הוועידה מובילה לקונצנזוס ראשוני, אך לא פחות חשוב, לגבי השתל העיקרי של התיאוריה בבסיס ההכרה והטיפול ב- TIC.
הצעד הראשון של השתל זה הוא ההחלטה מתי לטפל בחולים כאשר הטיפול הוא חסר תועלת. אם הטיפול אינו חסר תועלת השלב השני הוא לזהות, בהתבסס על ערכים hematologic ופרמטרים קליניים, את החולים בסיכון של coagulopathy. חלק מהערכים זוהו כמתאימים לריבוד הסיכון, אך בקרב המשתתפים לא היה קונסנזוס לגביו הוא הרמה החשובה ביותר והקטועה ביותר לשימוש.
BE, HB, SBP, רמות הלקטט היו האינדיקטורים המבוקשים ביותר להכרה ב- TIC. השלב הבא, לאחר שהכיר את הסיכון של coagulopathy היא הבחירה של קרישה מתמשכת. המומחים השיגו את הקונצנזוס על הצהרה זו, אך לא על מה היתה הדרך הטובה ביותר לעשות זאת: המטרה מכוונת תרפיה (thromboelastography ותחליף פיברינוגן ממוקד) או תקן תקן השלמת עם PRBC FFP PLT.
עד כאן הקונצנזוס.
TIC: מה שמעבר
ג'וזפה נרדי, עובד אינטנסיביסטי ברומא במרכז טראומה ו טראומה של Azienda Ospedaliera S. Camillo Forlanini והוכר כאחד המומחים הגדולים לטראומה, ניסה ללכת מעבר להצהרה זו, בעיצוב נתיב ברור לחקירות עתידיות בתקווה קונצנזוס חדש.
יציב להדגיש את הערך הסובייקטיבי של הנתונים, הוא זיהה פוטנציאל לחתוך ערך עבור כל אחד האינדיקטורים החשובים ביותר של הקוגולופתיה מוקדם בטראומה.
הוא ציין:
- BE-6
- SBP ↓ 100 mmHg
- HB ↓ 10 מ"ג / ד"ל
- לקטט ↑ 5 ממול / ליטר
אמר כי רק אחד מהערכים הללו הוא ניבוי של דלדול פיברינוגן (רמות פלזמה פיברינוגן נורמלי נע בין 200 ל 450 מ"ג / ד"ל, והנחיות הנוכחיות ממליצים לשמור על רמת הפיברינוגן פלזמה מעל 150 ז / ד"ל) ו על בסיס אותם ערכים העלה השערה כי בקירוב טוב, המטפלים יכולים לזהות את הסיכון לקוגולופתיה הנגרמת על ידי טראומה.
נרדי ביסס את הנחתו על כמה מאמרים טובים שנמצאים בספרות, אך הוא ציין ספציפיים:
אומדן של רמות פיברינוגן בפלזמה על סמך המוגלובין, עודף בסיס וציון חומרת הפציעה לפי חדר מיון הודאה. [1]

זהו מחקר רטרוספקטיבי של חולי טראומה גדולים (ISS ≥16) עם ניתוח מתועד של פיברינוגן בפלזמה עם קבלת ER. פיברינוגן פלזמה היה מתואם עם Hb, BE ו- ISS, לבד ובשילוב.
המחקר, שהיה רטרוספקטיבי, נמצא בסיכון של הטיה מעורפלת גם אם בוצע ניתוח רגרסיה.
הכותבים סיכמו: "עם קבלת המיון, ה- FIB של חולי טראומה מרכזיים מראה על קשר חזק עם פרמטרים מעבירים שגרתיים שניתן להשיג במהירות כמו Hb ו- BE. שני פרמטרים אלו עשויים לספק כלי תובנה ומהיר לזיהוי חולי טראומה מרכזיים הנמצאים בסיכון להיפופיברנוגנמיה נרכשת. חישוב מוקדם של ISS יכול להגביר עוד יותר את היכולת לחזות את ה- FIB בקרב חולים אלה. אנו מציעים שניתן לאמוד את ה- FIB בשלב הראשוני של טיפול בטראומה על סמך בדיקות ליד המיטה. "
נרדי, יחד עם אוסוולדו קיארה, ג'ובאני גורדיני ומומחים ידועים אחרים בטראומה, הם חלק מה רשת עדכון טראומה (TUN) ופירט את פרוטוקול התמיכה הקוגולופתית המוקדמת (ECS):
"הפרוטוקול נועד הימנעו משימוש בפלסמה בחולים שיזדקקו למספר מצומצם של PRBC, להפחית את הסיבוכים הקשורים פלזמה, ולשפר תמיכה קרישה בחולים הדורשים עירוי מסיבי באמצעות שחזור מוקדם של ריכוז הדם הפיברינוגן. פרוטוקול ECS פותח בהנחה שיש לו נקודה של פיקוח על טיפול בקרישה, אך ניתן ליישם אותו גם אם ניטור ויסקו-אלסטי אינו זמין. ה- ECS יאומץ על ידי מרכזי הטראומה של TUN תוך פיקוח קפדני אחר ההשפעה הכלכלית והתוצאות הקליניות "(מאת ג'וזפה נרדי, וונסה אגוסטיני, ביאטריס רונדינלי מריה ואח '. מניעה וטיפול בקואגולופתיה הנגרמת על ידי טראומה (TIC). פרוטוקול מיועד מקבוצת המחקר לעדכון הטראומה האיטלקית) [2]
את העקרונות הבסיסיים של ECS ניתן לסכם כך:
- כל המטופלים הדימומיים (or - סיכון מדמם) צריך לקבל מוקדם אנטי-פיברינוליטי תרפיה (בתוך 3 הראשון שעות של פציעה)
- החומרה של היפופרפוזיה ו סיכון של קוגולופתיה לתאם הרמות של לקטט ו Be ו pH כמו גם עם הערכים of PA ו Hb.
- במקרה של דימום פיברינוגן הוא הגורם הקריטי ביותר בתהליך קרישה ויש להחליף מוקדם
- שאר גורמי הקרישה יורדים באופן משמעותי רק מאוחר יותר, ורק בתגובה לדימום מסיבי
- הטסיות ירדו באופן משמעותי רק לאחר דימום מסיבי, אך הפונקציונליות שלהם עשויה להיות מוגבלת באופן משמעותי על ידי היפותרמיה
- שליטה ותיקון של היפותרמיה היא חיונית
- את האתגר הנוזלי ניתן להעניק באמצעות קריסטלואידים בחולים עם דימום שאינם זקוקים לעירוי מסיבי (≤6 PRBC תוך 24 שעות)
- יש להימנע מהעברת פלזמה ו- PTL לחולים שאינם סובלים מדימום מסיבי
- במקרה לאחר דימום מאסיבי, רצוי להמיר את הפלזמה מוקדם ביחס לפלזמה / PRBC ביחס של 1: 2 או 1: 1.
- זה לא הכרחי כדי להתחיל את עירוי של טסיות הדם מיד לאחר ההודאה של המטופל (למעט במקרים של טיפול אנטי-צבירה)
- יש להבטיח ניטור קרישה בשיטות ויסקו-אלסטיות (ROTEM / TEG); בהיעדר פרמטרים של קרישה (INR, PTT) על פיבררינוגן וטסיות דם, יש לעקוב אחר פרקי זמן קרובים.
אך כיצד ההנחות הללו יכולות להיות קשורות לעולם הקליני המעשי?
זיהוי הפרמטרים ואת לחתוך ערכים כדי לזהות TIC יכול להיות נהדר צעד קדימה על הבחירה של החולים הנכונים אשר מתחיל החייאה מוקדמת החייאה, תוך הימנעות הן מסיכון החשיפה לתופעות לוואי מיותרות מאפשרות לבזבז משאבים קליניים יקרים.
אל האני השגת רמת היעד של פיברינוגן פלסמטי (עם פלזמה קפואה טרייה ביחס לתיקון או עם מתן מטרה של מתן פיברנוגן מרוכז) יכול להיות הרמה הבאה לטיפול בחולי טראומה.
במובן של טיפול, החייאה בבקרת נזק ותמיכה מוקדמת של קרישה חייב להנחות את התרופה הקלינית שלנו בטיפול בחולי טראומה.
- הגבל את ניהול הנוזלים כדי להשיג ממוקד סיסטולי BP
- תן מוצרי דם (PRBC, FFP, התרכז פיברינוגן, PLT ...) בהקדם האפשרי בניגוד קוגולופתיה פוסט טראומה
- שלח את החולים ב- OR כדי לתקן סיבות שניתן לטפל בהן לדימום
קרא גם
טראומה- coagulopathy טראומה: שיטות, טריגר ומנגנון של TIC מוקדם
החייאה נוזלית בחולה טראומה מדממת: האם אתה מודע למי הנוזל הנכון והאסטרטגיה הנכונה?
הטוב ביותר מאמרים 2014 על טראומה טראומה
מטומטומות תוך-טראומטיות לא טראומטיות בחולים על טיפול נוגדי קרישה
הפניות:
- הקוגולופתיה החריפה כרים ברוחי, BSc, FRCS, FRCA, יסמין סינג, MB, BS, BSc, Mischa Heron, MRCP, FFAEM, ו Timothy Coats, MD, FRCS, FFAEM
- הקוגולופתיה של טראומה - סקירה של מנגנון ג 'ון ר' הס, MD, MPH, FACP, FAAAS, כרים ברוחי, MD, ריצ 'רד פ Dutton, MD, MBA, קרל ג' האוזר, MD, FACS, FCCM, ג 'ון B. Holcomb, MD, FACS, יורם קלוגר, , MD, PhCP, FRCA, FANZCA, FJPICM, Sandro B. Rizoli, MD, PhD, FRCSC, Tetsuo Yukioka, MD, David B Hoyt, MD, FACS ו- Bertil Bouillon, MD
- תפקיד הפיברינוגן בקוגאולופתיה המושרה בטראומה ד. צ'יפס, מ
- הקוגולופתיה המוקדמת באשפוז בבית החולים מנבאת גירעון פיברינוגן ראשוני או מתעכב בחולי טראומה קשים דראס, פולין MD; ויליט, מקסים פרמק; מנזנרה, ג'ונתן MD; לטרי, פסקל MD; Schved, Jean-François MD, PhD; Capdevila, חאווייר MD, PhD; צ'רביט, ג'ונתן MD
- תדירות, ריבוד סיכונים וניהול טיפולי של קוגולופתיה פוסט-טראומטית חריפה מ'מייג'ל
[2] מניעה וטיפול של טראומה המושרה קוגולופתיה (TIC). פרוטוקול מיועד מקבוצת המחקר הטראומה האיטלקית ג'וזפה נרדי, ונסה אגוסטיני, ביאטריס רונדינלי, מריה גרציה בוצ'י, סטפנו די ברטולום ג'ובאני ביני, אוסוולדו קיארה, אמיליאנו צ'ינגולאני, אלביו דה בלסיו, ג'ובאני גורדיני, קרלו קוניגליו, קונצ'טה פליגריני, לואיג'י טארגה ואנליסה וולפי