Volfa-Parkinsona-Vaita sindroms: šīs sirds slimības patofizioloģija, diagnostika un ārstēšana
Volfa-Parkinsona-Vaita sindroms (WPW) ir slimība, kurai raksturīga sirds elektriskā impulsa novirze, ko izraisa viena vai vairāku papildu atrioventrikulāru saišķu klātbūtne, kas var izraisīt sporādiskas tahikardijas epizodes.
Slimība, kuras etioloģija joprojām nav pilnībā skaidra, skar vienu cilvēku no 450; 70% gadījumu tas skar vīriešus, īpaši jaunā vecumā, un var izpausties gan sporādiskā, gan ģimenes formā un būt simptomātiski kluss.
Zīdaiņiem, kuru vecāki ir ar WPW sindromu, var būt paaugstināts slimības attīstības risks, tāpat kā zīdaiņiem ar citiem iedzimtiem sirds defektiem.
Pacientiem ar WPW sindromu bieži ir vairāk nekā viens palīgceļš, un dažiem var būt vairāk nekā astoņi; tas ir pierādīts personām ar Ebšteina anomāliju.
WPW sindroms dažreiz ir saistīts ar Lēbera iedzimto optisko neiropātiju (LHON), kas ir mitohondriju slimības forma.
Volfa Parkinsona Baltā sindroma (WPW) patofizioloģija
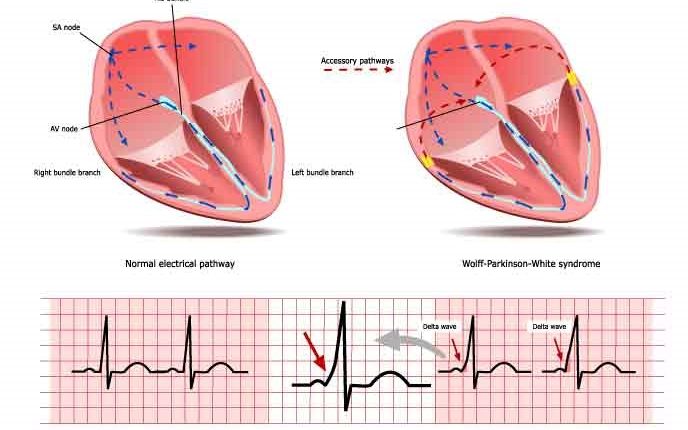
Normālos apstākļos elektriskā impulsa vadīšana no ātrijiem uz sirds kambariem notiek pa ceļu, kas sastāv no atrioventrikulārā mezgla un His saišķa.
Atrioventrikulārajam mezglam ir elektrofizioloģiski vadītspējas ātruma un ugunsizturības laika raksturlielumi, kas veido filtru, kas spēj aizsargāt sirds kambarus no pārāk ātru un potenciāli bīstamu priekškambaru impulsu vadīšanas.
Dažos gadījumos starp ātrijiem un sirds kambariem ir papildu vadīšanas ceļi (VA), kas var atrasties dažādās trīskāršā un mitrālā vārstuļa gredzenu vietās.
To elektrofizioloģisko īpašību dēļ, līdzīgi kā kopējā sirds muskuļa šūnām, šie palīgceļi nepilda atrioventrikulārajam mezglam raksturīgo filtrēšanas funkciju un atsevišķos gadījumos var vadīt impulsus uz sirds kambariem ļoti augstās frekvencēs.
Sinusa ritma laikā papildceļš izpaužas elektrokardiogrammā kā kambara priekšuzbudinājums un "delta" viļņa klātbūtne: vadīšana pa palīgceļu nepalēninās kā atrioventrikulārajā mezglā, un PQ intervāls elektrokardiogrammā ( kas atspoguļo elektriskā impulsa ceļu no ātrijiem uz sirds kambariem) ir īsāks nekā parasti (pirms ierosme).
Turklāt palīgceļa ventrikulārais gals iekļaujas kopējā sirds muskulī, nevis atrodas nepārtrauktībā ar specializēto vadīšanas sistēmu: šī iemesla dēļ daļas kambaru depolarizācija notiek lēnāk, kā rezultātā rodas elektrokardiogrāfisks izskats, kas pazīstams kā " delta vilnis.
Ja papildu ceļa klātbūtne ir saistīta ar sirdsklauves epizodēm, to sauc par Volfa-Parkinsona-Vaita WPW sindromu.
Sirdsklauves var izraisīt “atkārtotas aritmijas”, ti, ko izraisa īssavienojums, kurā impulss parasti sasniedz sirds kambarus caur atrioventrikulāro mezglu un atkal nonāk ātrijos pa palīgceļu, kas virzīts pretējā virzienā.
Aritmija turpinās, līdz viens no diviem ceļiem (mezgls vai palīgceļš) vairs nespēj vadīt.
Dažos retāk gadījumos ķēde tiek apgriezta, ti, tiek izmantots palīgceļš virzienā no ātrijiem uz sirds kambariem, savukārt impulss atgriežas ātrijos caur His un atrioventrikulārā mezgla kūli.
Citos gadījumos palīgceļš nav tieši iesaistīts mehānismā, kas saglabā aritmiju, bet var veicināt aritmiju vadīšanu priekškambaru sirds kambaros (priekškambaru mirdzēšana/priekškambaru plandīšanās/priekškambaru tahikardija).
Ja VA vadīšanas kapacitāte ir ļoti augsta (īss refrakcijas laiks), iegūtais ventrikulārais ātrums var būt ļoti ātrs (> 250 sitieni minūtē) un var radīt straujas ventrikulāras aritmijas un sirds apstāšanās risku.
EKG IEKĀRTAS? Apmeklējiet ZOLL BOOTH EXERGENCY EXPO
Volfa-Parkinsona-Vaita simptomi
Klīniski šis sindroms var izpausties ar priekškambaru mirdzēšanu un sirdsklauves, kas ir sekundāras iepriekš minētajām re-entry aritmijām.
Nereti tā ir pilnīgi asimptomātiska un tiek atklāta citu iemeslu dēļ veiktas elektrokardiogrammas laikā, piemēram, sporta medicīnas pārbaudē.
Volfa-Parkinsona-Vaita sindroma diagnostika
WPW sindroma diagnoze ir klīniska, bet galvenokārt balstās uz elektrokadiogrammu, kas to var noteikt pat asimptomātiskam subjektam: šajos gadījumos tas izpaužas kā delta vilnis, kas atbilst QRS kompleksa pieauguma fāzes paplašināšanai. saistīta ar PR intervāla saīsināšanu.
Tas ir saistīts ar elektrisko impulsu, kas plūst caur palīgceļu, nevis caur atrioventrikulāro mezglu.
Ja pacientam ir priekškambaru fibrilācijas epizodes, EKG uzrāda strauju polimorfu tahikardiju (bez gala vērpes).
Šī priekškambaru fibrilācijas un WPW sindroma kombinācija tiek uzskatīta par bīstamu, un daudzas antiaritmiskas zāles ir kontrindicētas.
Ja indivīdam ir normāls sinusa ritms, WPW sindroma pazīmes ir īss PR intervāls, QRS kompleksa paplašināšanās (garumā vairāk nekā 120 ms) ar QRS pacelšanās fāzes paplašināšanos un repolarizācijas izmaiņas, kas atspoguļojas izmaiņās ST trakts un T vilnis.
Skartajiem indivīdiem elektriskā aktivitāte, kas sākas sinoatriālajā mezglā, iziet cauri papildu saišķim, kā arī atrioventrikulārajam mezglam.
Tā kā piederumu saišķis nebloķē impulsu tik daudz kā mezgls, kambarus aktivizē mezgls un tūlīt pēc tam mezgls.
Tas izraisa iepriekš aprakstītās EKG izmaiņas.
Vēl viena diagnostikas metode ir elektrofizioloģiskais pētījums: šim izmeklējumam ārsts caur asinsvadiem ievada plānu, elastīgu katetru, kura galā ir aprīkoti elektrodi, dažādās sirds daļās, kur tie spēj kartēt elektriskos impulsus.
Volfa-Parkinsona-Vaita procedūras
Akūtu reentry aritmiju epizožu ārstēšanā WPW sindromā tiek izmantotas zāles, kas darbojas, bloķējot vadīšanu caur atrioventrikulāro mezglu, pārtraucot vienu no aritmijas ceļiem.
Tomēr no šīm zālēm jāizvairās, ja priekškambaru fibrilācija tiek ātri vadīta pa palīgceļu, jo dažos gadījumos tās var palielināt vadīšanas biežumu sirds kambaros pa palīgceļu.
Ventrikulāras iepriekšējas ierosmes klātbūtnē un neatkarīgi no aritmijas simptomu klātbūtnes ieteicams veikt elektrofizioloģiskus pētījumus, lai izpētītu palīgceļa vadītspēju un aritmiju ierosināmību.
Ja palīgceļam ir augsta vadītspēja ar paaugstinātu sirds kambaru frekvences risku priekškambaru fibrilācijas epizodēs vai simptomu un reentry aritmiju klātbūtnē, ir indicēta palīgceļa ablācija.
Elektrofizioloģiskais pētījums var noteikt palīgceļa vietu, no kuras būs atkarīga ablācijai izmantotā pieeja: ja ir ceļš, kas atrodas sirds labajās daļās, piekļuve parasti notiek caur labo augšstilba vēnu.
Kreisās rokas ceļiem būs iespējama venoza piekļuve un sekojoša transseptāla punkcija no labā ātrija uz kreiso ātriju vai “retrogrāda” pieeja caur augšstilba un aortas artērijām.
Ablācijai izmantotā enerģija parasti ir radiofrekvences.
Pēc veiksmīgas ablācijas tiks novērstas re-entry aritmijas epizodes caur palīgceļu un delta vilnis vairs nebūs redzams elektrokardiogrammā.
Ablācijas ilgtermiņa efektivitāte parasti ir ļoti augsta, pārsniedzot 95%.
Pēc veiksmīgas ablācijas un, ja nav citu aritmiju vai sirds slimību, zāļu terapija nav nepieciešama.
Lasīt arī:
Sirds iekaisumi: miokardīts, infekciozs endokardīts un perikardīts
Ātra atrašana un ārstēšana - insulta cēlonis var novērst vairāk: jaunas vadlīnijas
Priekškambaru mirdzēšana: simptomi, kas jāuzmanās
Volfa-Parkinsona-Vaita sindroms: kas tas ir un kā to ārstēt
Vai jums ir pēkšņas tahikardijas epizodes? Jūs varat ciest no Volfa-Parkinsona-Vaita sindroma (WPW)



