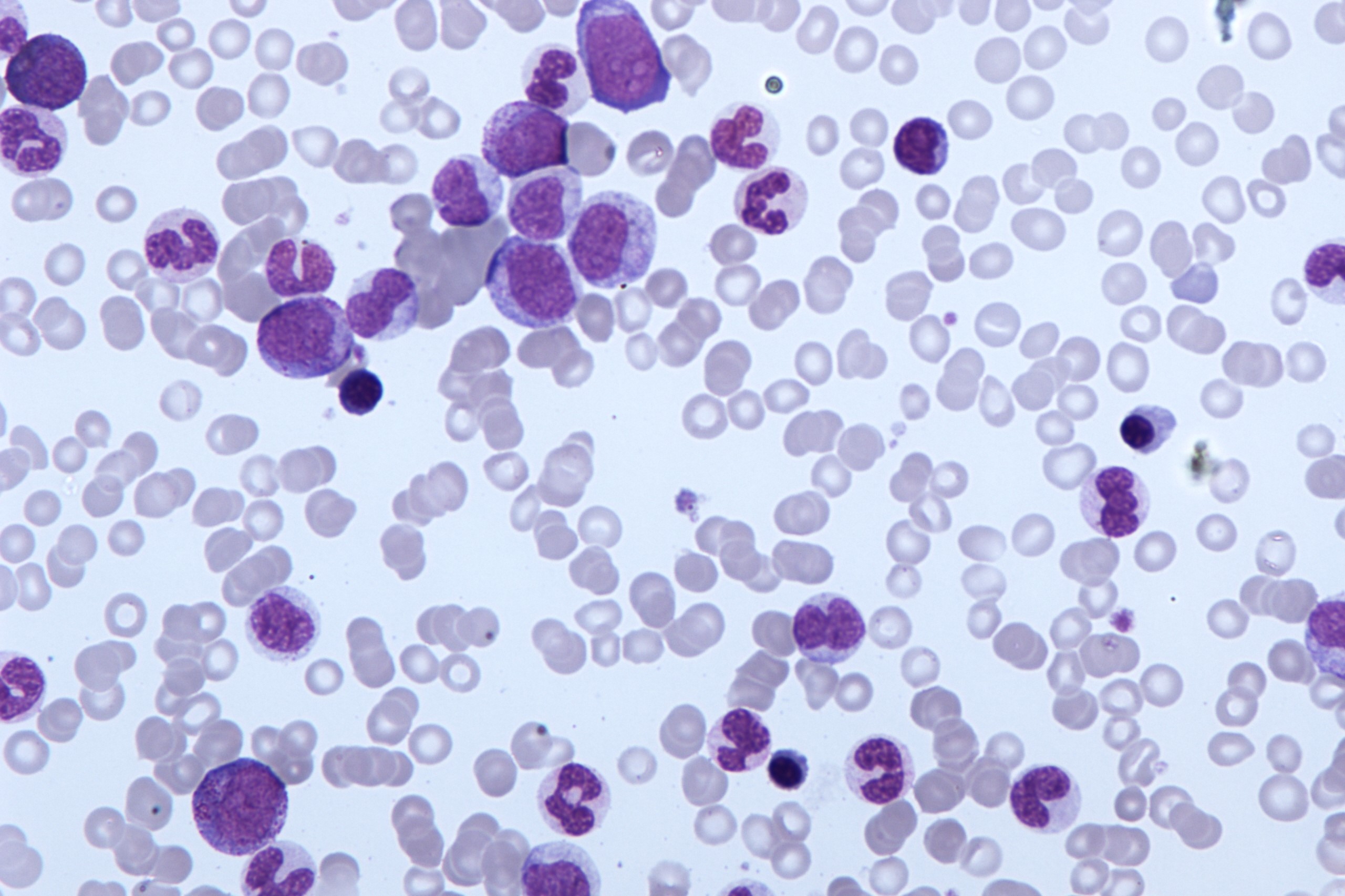
Kas ir hroniska mielomonocītiskā leikēmija (CMML)?
Hroniska mielomonocītiskā leikēmija (CMML) ir rets asins vēža veids. CMML gadījumā asinīs ir pārāk daudz monocītu. Monocīti ir balto asins šūnu veids
Pasaules Veselības organizācija (PVO) ir iekļāvusi CMML asins vēža grupā, ko sauc par mieloproliferatīviem un mielodisplastiskiem traucējumiem
CMML ir atsevišķs stāvoklis ar dažādām ārstēšanas iespējām, jo cilvēkiem ar CMML var būt gan mieloproliferatīvu traucējumu (MPN), gan mielodisplastisku traucējumu (MDS) pazīmes.
Kaulu smadzenes un asins šūnas
Kaulu smadzenes ir mīksta mūsu kaulu iekšējā daļa, kas ražo asins šūnas.
Visas asins šūnas sākas no viena veida šūnām, ko sauc par cilmes šūnām. Cilmes šūna ražo nenobriedušas asins šūnas.
Šīs nenobriedušās šūnas iziet cauri dažādiem attīstības posmiem, pirms kļūst par pilnībā attīstītām asins šūnām.
Kaulu smadzenes ražo vairāku veidu asins šūnas, tostarp:
- sarkanās asins šūnas, lai transportētu skābekli organismā
- baltās asins šūnas cīnīties ar infekciju
- trombocīti, kas veicina asins recēšanu
Diagramma parāda, kā no vienas asins šūnas attīstās dažādi šūnu tipi.
Kas ir mieloproliferatīvās un mielodisplastiskās slimības?
Mieloproliferatīvā slimība ir stāvoklis, kad tiek ražots pārāk daudz asins šūnu.
Mielodisplastiski traucējumi ir gadījumi, kad ražotās asins šūnas ir patoloģiskas un nav pilnībā nobriedušas.
Patiesībā šie divi traucējumi bieži pārklājas, tāpēc PVO tos ir apvienojusi vienā kategorijā.
CMML gadījumā tas ir specifisks balto asins šūnu veids, ko sauc par monocītiem, kas ir patoloģiski
Monocīti ir daļa no imūnsistēmas un palīdz organismam cīnīties ar infekcijām.
Pārāk daudz no tiem tiek ražoti un nav pietiekami attīstīti, lai pareizi darbotos.
Kaulu smadzenēm ir arī grūtāk ražot citas asins šūnas, piemēram:
- sarkanās asins šūnas
- trombocīti
- citas baltās asins šūnas
Tas ir tāpēc, ka monocīti aizņem daudz vietas kaulu smadzenēs.
Kas notiek CMML?
Baltās asins šūnas, ko sauc par monocītiem, palīdz organismam cīnīties ar infekcijām.
CMML gadījumā kaulu smadzenes ražo patoloģiskus monocītus.
Tie nav pilnībā attīstīti un nevar normāli funkcionēt.
Dažreiz palielinās arī nenobriedušu šūnu skaits, ko sauc par blastu šūnām.
Šīs patoloģiskās asins šūnas paliek kaulu smadzenēs vai tiek iznīcinātas pirms nonākšanas asinsritē.
Attīstoties CMML, kaulu smadzenes piepildās ar patoloģiskiem monocītiem.
Šīs patoloģiskās asins šūnas pēc tam izplūst asinsritē.
Tā kā kaulu smadzenes ir pilnas ar patoloģiskām šūnām, tās nevar ražot pietiekami daudz citu veidu asins šūnu.
Zems normālu asins šūnu skaits asinsritē galu galā izraisa simptomus.
CMML riski un cēloņi
Mēs nezinām cēloni lielākajai daļai CMML gadījumu, taču ir daži riska faktori, kas var palielināt tā attīstības risku.
Riska faktors ir kaut kas, kas var palielināt konkrēta stāvokļa vai slimības attīstības iespējamību.
CMML attīstības risks palielinās līdz ar vecumu.
Vidējais vecums diagnozes noteikšanas brīdī ir no 71 līdz 74 gadiem.
Un vīriešiem tas ir biežāk nekā sievietēm.
Dažreiz CMML izraisa vēža staru terapija vai ķīmijterapija.
To sauc par sekundāru vai ar ārstēšanu saistītu CMML.
Gēnu izmaiņas
Pētījumi ir parādījuši vairākas ģenētiskas izmaiņas, kas ir svarīgas CMML.
Apmēram pusei cilvēku, kuriem ir CMML (apmēram 50%), ir izmaiņas gēnā, ko sauc par TET2.
TET2 gēns ražo proteīnu, kas kontrolē, cik monocītu cilmes šūnas ražo.
Līdz 30 no 100 cilvēkiem (līdz 30%) ir izmaiņas gēnā, ko sauc par RAS.
Izmaiņas izraisa šūnu nekontrolējamu vairošanos.
Ir arī citi gēni, kuros izmaiņas var izraisīt CMML, tostarp:
- ASXL1
- SRSF2
Daudziem cilvēkiem ar CMML ir vairākas ģenētiskas izmaiņas.
CMML pazīmes un simptomi
CMML parasti attīstās lēni un sākotnēji neizraisa simptomus.
Kad tas sāk izraisīt simptomus, tie var ietvert
- nogurums un dažreiz elpas trūkums zema sarkano asins šūnu skaita dēļ (anēmija)
- infekcijas, kas neuzlabojas
- asiņošana (piemēram, deguna asiņošana) vai zilumi zema trombocītu skaita dēļ
- vēders (diskomforta sajūta vēderā) no pietūkušas liesas
- izsitumi vai mezgliņi
- elpas trūkums no šķidruma starp audu loksnēm, kas pārklāj plaušu ārpusi – to sauc par pleiras izsvīdumu
CMML veidi
Pasaules Veselības organizācija (PVO) ir iedalījusi CMML 3 veidos.
Tos sauc par 0, 1. un 2. tipu.
Patoloģisku mieloīdo šūnu (blastu) skaits asins un kaulu smadzeņu paraugos norāda ārstam CMML veidu.
Ārsti apraksta sprādziena šūnu skaitu procentos.
Tas ir blastu skaits uz 100 balto asins šūnu.
- CMML 0. tips nozīmē, ka jums ir mazāk nekā 2% blastu asinīs un mazāk nekā 5% blastu jūsu kaulu smadzenēs.
- CMML 1. tips nozīmē, ka jums ir 2–4% blastu asinīs vai 5–9% blastu kaulu smadzenēs. Dažiem cilvēkiem ir abi.
- CMML 2. tips nozīmē, ka jums ir 5-19% blastu asinīs un 10-19% kaulu smadzenēs.
Ja jūsu paraugos ir Auer stieņi, tas nozīmē, ka jums ir CMML 2. tips.
Auer stieņi ir materiāls CMML šūnās, kas izskatās kā garas adatas.
Tos var redzēt tikai zem mikroskopa.
Un Auera stieņus var redzēt tikai neparastās šūnās.
Zinot savu CMML veidu, kā arī citus faktorus, ārsts var noteikt jūsu riska grupu.
Un tas var palīdzēt viņiem izlemt par jums piemērotāko ārstēšanu.
Riska grupas
Ārsti izmanto riska grupas, lai mēģinātu paredzēt, cik labi CMML reaģētu uz standarta ārstēšanu.
Ir vairākas riska grupas, kuras ārsti izmanto CMML.
Parasti, lai noskaidrotu riska grupu, ārsti izmanto:
- Jūsu CMML tips, kas ietver blastu skaitu asinīs un kaulu smadzenēs
- balto asins šūnu skaits
- jebkādas ģenētiskas izmaiņas CMML šūnās
- vai Jums ir mazs sarkano asins šūnu skaits un nepieciešama sarkano asins šūnu pārliešana
Pārmaiņa (transformācija) uz akūtu mieloleikozi
CMML var attīstīties par akūtu mieloīdo leikēmiju (AML), ja blastu skaits asinīs pārsniedz 20%.
Ārsti to sauc par transformāciju.
Transformācija notiek no 15 līdz 30 no 100 cilvēkiem ar CMML (no 15 līdz 30%).
Tas var notikt pēc dažiem mēnešiem vai pēc vairākiem gadiem.
Lasiet arī
Leikēmija: simptomi, cēloņi un ārstēšana
Leikēmija: veidi, simptomi un visnovatoriskākās ārstēšanas metodes
Limfoma: 10 trauksmes zvani, kurus nedrīkst novērtēt par zemu
Kas ir akūta limfocītiskā leikēmija?
Ne-Hodžkina limfoma: heterogēnas audzēju grupas simptomi, diagnostika un ārstēšana
CAR-T: novatoriska limfomu terapija
Akūta limfoblastiskā leikēmija: ilgtermiņa rezultāti, kas aprakstīti bērnībā visiem izdzīvojušajiem
Krāsu izmaiņas urīnā: kad jākonsultējas ar ārstu
Kāpēc manā urīnā ir leikocīti?
Akūta limfocītu leikēmija: kas tas ir?
Taisnās zarnas vēzis: ārstēšanas ceļš
Sēklinieku vēzis un profilakse: pašpārbaudes nozīme
Sēklinieku vēzis: kas ir trauksmes zvani?
Urīnpūšļa vēzis: simptomi un riska faktori
Krūts vēzis: viss, kas jums jāzina
Rektosigmoidoskopija un kolonoskopija: kas tās ir un kad tās tiek veiktas
Kaulu scintigrāfija: kā tā tiek veikta
Fusion prostatas biopsija: kā tiek veikta pārbaude
CT (datorizētā aksiālā tomogrāfija): kādam nolūkam to lieto
Kas ir EKG un kad veikt elektrokardiogrammu
Pozitronu emisijas tomogrāfija (PET): kas tā ir, kā tā darbojas un kādam nolūkam to lieto
Viena fotona emisijas datortomogrāfija (SPECT): kas tā ir un kad to veikt
Instrumentālie izmeklējumi: kas ir krāsu doplera ehokardiogramma?
Koronarogrāfija, kas ir šī pārbaude?
CT, MRI un PET skenēšana: kam tās paredzētas?
MRI, sirds magnētiskās rezonanses attēlveidošana: kas tas ir un kāpēc tas ir svarīgi?
Uretrocistoskopija: kas tas ir un kā tiek veikta transuretrālā cistoskopija
Kas ir supraaortas stumbru (karotīdu) ehokolordopleris?
Ķirurģija: neironavigācija un smadzeņu darbības uzraudzība
Robotiskā ķirurģija: ieguvumi un riski
Refrakcijas ķirurģija: kam tā paredzēta, kā tā tiek veikta un ko darīt?
Miokarda scintigrāfija, izmeklējums, kas raksturo koronāro artēriju un miokarda veselību
Anorektālā manometrija: kādam nolūkam to lieto un kā tiek veikts tests



