
के युगान्डामा EMS छ? एक अध्ययन एम्बुलेन्स उपकरण र प्रशिक्षित पेशेवरहरूको अभाव छलफल गर्दछ
जुलाई,, २०२०, मअकेरेरे युनिभर्सिटी, स्कूल अफ पब्लिक हेल्थले युगान्डामा ईएमएसको राज्य र गम्भिर स्वास्थ्य सुविधा हेरचाहको लागि विशिष्ट सर्वेक्षण गरेको थियो। उनीहरूले पत्ता लगाए कि सब-राष्ट्रिय स्तरमा एम्बुलेन्स उपकरणहरूको अभाव मुख्यतया एम्बुलेन्स स्ट्रेचरहरू, स्पाइनल बोर्डहरू, र प्रशिक्षित पेशेवरहरूको पनि अभाव थियो।
16२ पूर्व-अस्पताल प्रदायकहरूको केवल १ ((.30.8०.%%) आँकलनको लागि आवश्यक एम्बुलेन्सको साथ मानक आपतकालीन सवारी साधनहरू थिए उपकरण, औषधिहरू, र कार्मिकहरू आपतकालिन अवस्थाको लागि सही प्रतिक्रिया दिन। यही कुरा मेकर्रे विश्वविद्यालयले युगान्डाभरको सर्वेक्षण पछि बुझेको थियो। यसको मतलब यो हो कि करीव %०% एम्बुलेंस युगान्डामा प्रि-अस्पताल सेटिंग्समा चिकित्सा स्याहारको लागि क्षमता छैन।
सर्वेक्षणको पृष्ठभूमिमा, उनीहरूले रिपोर्ट गरे कि स्वास्थ्य मन्त्रालयले एम्बुलेन्स सेवाहरू सुधार गर्ने आवश्यकतालाई मान्यता दियो। यस अध्ययनको उद्देश्य आपतकालीन चिकित्सा सेवा (EMS) को स्थिति स्थापना गर्न र युगान्डामा गम्भिर स्वास्थ्य सुविधा हेरचाहको लक्ष्य राखिएको छ। उनीहरूले राष्ट्रिय र उप-राष्ट्रिय स्तर दुवैमा निम्न मूल्या assessment्कन गरे, पूर्व-अस्पताल र सुविधा स्तरमा ईएमएस क्षमतालाई ध्यानमा राख्दै विश्व स्वास्थ्य संगठन (डब्ल्यूएचओ) इमरजेन्सी केयर सिस्टम आकलन (ECSSA) उपकरण प्रयोग गरी।
कम्पाला [,,।,]] मा पूर्व-अस्पताल हेरचाहको आकलन गर्न केहि अध्ययनहरू गरिएको छ भने, युगान्डामा राष्ट्रिय स्तरमा ईएमएस र गहन स्वास्थ्य सुविधा हेरचाहको स्थिति आकलन गर्न कुनै अध्ययन गरिएको छैन जस्तो देखिन्छ।
अध्ययनको उद्देश्य र आधारभूतहरू: युगान्डा ईएमएसमा पेशेवरहरू र एम्बुलेन्स उपकरणहरूको भूमिका
आपतकालीन चिकित्सा सेवा (EMS) प्रणालीको रूपमा, युगान्डामा पनि एम्बुलेन्स सेवाहरूले बिरामीहरूलाई प्रदान गरिने हेरचाहको सम्पूर्ण पक्षहरू प्रि-अस्पताल वा अस्पताल बाहिरका सेटिंग्समा व्यवस्थित गर्नुपर्दछ [१]। प्यारामेडिक्स र EMT हरू (एम्बुलेन्स ड्राइभरको भूमिकामा), विशिष्ट एम्बुलेन्स उपकरणहरूको बिरामीहरूको व्यवस्थापन गर्नु पर्दछ। यसको उद्देश्य गम्भीर अवस्था भएका बिरामीहरूको नतिजामा सुधार हुनुपर्दछ, जस्तै प्रसूति, चिकित्सा आपतकालिन, गम्भीर चोटपटक, र अन्य गम्भीर समय-संवेदनशील बिमारीहरू।
पूर्व-अस्पताल हेरचाह स्वास्थ्य क्षेत्रमा मात्र सीमित क्षेत्र होइन, जबकि यसले पुलिस र फायर विभाग जस्ता अन्य क्षेत्रहरू समावेश गर्न सक्छ। पूर्व-अस्पताल हेरचाहको अतिरिक्त, बिरामीको नतिजाहरू प्राप्त गर्ने स्वास्थ्य सुविधामा प्रदान गरिएको तीव्र हेरचाहले धेरै प्रभाव पार्छ [४]। बिरामीको बाँच्ने र रिकभरी उपयुक्त रूपमा प्रशिक्षित चिकित्सा कर्मीहरूको उपस्थितिमा र आवश्यक एम्बुलेन्स उपकरणहरू, जस्तै स्ट्रेचरहरूको उपलब्धतामा निर्भर हुन्छ। स्पाइनल बोर्ड, अक्सिजन प्रणाली र यस्तै, औषधि र आपूर्तिहरू स्वास्थ्य सेवा केन्द्रमा गम्भीर बिरामी बिरामीको आगमन पछि मिनेट र घण्टामा [५]।
युगान्डामा EMS: एम्बुलेन्स उपकरण र प्रशिक्षित पेशेवरहरूको अभाव - नमूना आकार र नमूना विधि
युगान्डा स्वास्थ्य सेवा तीन मुख्य स्तरमा संगठित छ:
- राष्ट्रिय रेफरल अस्पतालहरू
- क्षेत्रीय रेफरल अस्पतालहरू
- सामान्य (जिल्ला) अस्पतालहरू
जिल्ला भित्र, स्वास्थ्य क्षमताहरु छन् विभिन्न क्षमताहरु संग:
स्वास्थ्य केन्द्र I र II: सबै भन्दा आधारभूत स्वास्थ्य सेवा। गम्भीर चिकित्सा सर्तहरूको लागि उपयुक्त छैन [११];
स्वास्थ्य केन्द्र II र IV: सबै भन्दा व्यापक चिकित्सा सेवाहरू।
मेकेरे युनिभर्सिटीले युगान्डामा सबै स्वास्थ्य सुविधाहरूको नमूना फ्रेम प्राप्त गरे MoH बाट र स्वास्थ्य क्षेत्रहरू द्वारा सूची स्तरीकृत। स्वास्थ्य क्षेत्रहरू अगाडि युगान्डाको ge भू-प्रशासनिक क्षेत्र [१२] (अर्थात् उत्तर, पूर्व, पश्चिम, र केन्द्रीय) मा समूहीकृत गरियो ताकि प्रत्येक भू-प्रशासनिक क्षेत्रलाई नमूनामा प्रतिनिधित्व गरियो भनेर सुनिश्चित गर्न। प्रत्येक भू-प्रशासनिक क्षेत्रमा, अध्ययन टोलीले अनियमित रूपमा एउटा स्वास्थ्य क्षेत्र चयन गर्यो (चित्र १ - तल)।
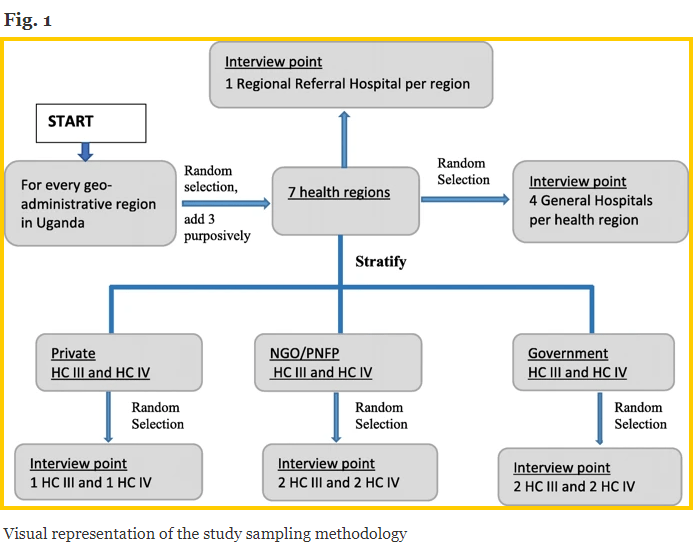
ती उद्देश्यहरूले तीन थप स्वास्थ्य क्षेत्रहरू समावेश गरे: अरुवा स्वास्थ्य क्षेत्र पश्चिम नीलमा किनभने यसले ठूलो शरणार्थी जनसंख्या हो, जसले EMS को पहुँच र उपलब्धतालाई असर गर्न सक्छ। अर्को करमोजा स्वास्थ्य क्षेत्र हो किनकि यसमा द्वन्द्वको इतिहास रहेको छ र ऐतिहासिक रूपमा सबै सामाजिक सेवाहरूमा पहुँच गर्न नहुने गरी पिछा गरिएको छ। तेस्रो कल Kala्गला जिल्ला हो जुन 84 XNUMX टापुहरू मिलेर बनेको छ र यसैले अनौंठो यातायात पहुँच चुनौतीहरू छन्।
मेकररे विश्वविद्यालयका अन्वेषकहरूको टोलीले स्वामित्व (उदाहरणका लागि सरकारी स्वामित्व प्राप्त, नाफा नकमाउने / गैर-सरकारी संस्था (PNFP / NGO), र निजी नाफामुखी HCs) द्वारा छानिएका स्वास्थ्य क्षेत्रहरूमा सबै HCs समूहबद्ध गर्यो। प्रत्येक स्वास्थ्य क्षेत्रको लागि, तिनीहरूले अनियमित रूपमा २ निजी-नाफामुखी स्वास्थ्य केन्द्रहरू (उदाहरणका लागि १ एचसी IV र १ एचसी III), P PNFP / गैर-सरकारी स्वास्थ्य केन्द्रहरू (उदाहरणका लागि २ HC IV र २ HC III) चयन गरे, र government सरकारी स्वामित्वको। स्वास्थ्य केन्द्रहरू (जस्तै २ एचसी IV र २ HC III)। जहाँ निजी-नाफामुखी वा PNFP / NGO HC III वा HC IV छनौट भएका स्वास्थ्य क्षेत्रहरूमा अवस्थित थिएनन्, तिनीहरूले स्लट (हरू) लाई सरकारी स्वामित्वको HC III वा HC IV ले भरिदिए।
तिनीहरूको नमूनाकरण रणनीतिको परिणाम स्वरूप नमूना आकार in क्षेत्रीय रेफरल अस्पताल, २ general सामान्य (जिल्ला) अस्पताल, H० एचसी IV र H० HC III समावेश गर्दछ। थप रूपमा, स्वास्थ्य संसाधनको उच्च सांद्रताको साथ राजधानी शहरको रूपमा यसको कारण कम्पाला जिल्ला विशेष क्षेत्र मानिन्छ। शहरका तीन आरआरएच (अर्थात रुबागा, न्सम्ब्या, र नागुरु) मध्ये एउटा आरआरएच (नागुरु) अध्ययनको नमूनामा थपियो।
थप रूपमा, उनीहरूले पुलिसलाई पूर्व-अस्पताल हेरचाह प्रदायकको रूपमा समावेश गरे किनभने तिनीहरू दुर्घटनाका दृश्यहरूमा पहिलो प्रतिक्रियावादी हुन्छन् र पीडितहरूलाई यातायात प्रदान गर्छन्। अध्ययन एक क्रस-अनुभागीय राष्ट्रिय सर्वेक्षण हो जसमा health स्वास्थ्य क्षेत्र, districts 7 जिल्लाहरू (चित्र २) [१]], १११ स्वास्थ्य सुविधा, र pre२ पूर्व-अस्पताल हेरचाह प्रदायकहरू सामेल छन्। प्रत्येक districts 38 जिल्लाहरुमा, अनुसन्धानकर्ताहरु एक वरिष्ठ जिल्ला अधिकारी साक्षात्कार, प्राय: जिल्ला स्वास्थ्य अधिकारी जो एक जिल्ला स्तरीय निर्णय निर्माता छ, र कुल २०२ प्रमुख कर्मचारीहरु ईएमएस मा संलग्न र गहन स्वास्थ्य सुविधा देखभाल।
एम्बुलेन्स उपकरण र प्रशिक्षित पेशेवरहरूको युगान्डामा अभाव: डेटा स .्कलन
मेकेरे विश्वविद्यालयका अनुसन्धानकर्ताहरूले डब्ल्यूएचओ इमरजेंसी केयर सिस्टम आकलन उपकरण [१]] तेरी रेनल्ड्स र अन्यहरू द्वारा विकसित [१०] लाई अनुकूलित गरे। यसले तिनीहरूलाई पूर्व-अस्पताल र स्वास्थ्य सुविधा स्तरहरूमा EMS मा डाटा संकलन गर्न मद्दत गर्यो। उपकरण चेकलिस्टहरू र संरचित प्रश्नावलीहरू मिलेर बनेको छ, जसले health स्वास्थ्य प्रणाली स्तम्भहरूको मूल्यांकन गर्दछ: नेतृत्व र शासन; वित्तपोषण; जानकारी; स्वास्थ्य कर्मचारी; चिकित्सा उत्पादनहरू; र सेवा डेलिभरी। उनीहरूले युगान्डामा अघिल्लो ईएमएस अध्ययनहरूका रिपोर्टहरू पनि समीक्षा गरे [,,14,।] र जानकारीमा खाली ठाउँहरू भर्छन् एक मुख्य सूचनादाता अनुहारको लागि एक वरिष्ठ अधिकारीको साथ अन्तर्वार्ता सामना गर्न।
युगान्डामा EMS: एम्बुलेन्स उपकरण र प्रशिक्षित पेशेवरहरूको अभावमा परिणाम सिंहावलोकन
तलको तालिकाले दुबै राष्ट्रिय र उप-राष्ट्रिय स्तरमा विभिन्न क्षेत्रहरूमा फेला परेका परिणामहरूको सारांश दिन्छ। लेखको अन्त्यमा लिंकहरूमा थप विस्तृत परिणामहरू।

युगान्डामा EMS मा डाटा: छलफल
युगान्डाको आपातकालीन चिकित्सा क्षेत्रको राष्ट्रिय नीति, दिशानिर्देशनहरू, र मापदण्डको गहिराईको कमी छ। यो अभाव स्वास्थ्य क्षेत्रको कुनै पनि क्षेत्रमा प्रतिबिम्बित छ: कोष; चिकित्सा उत्पादनहरू, र समन्वय।
स्वास्थ्य सुविधाहरूको आपतकालीन क्षेत्रहरूमा निगरानी गर्न र विभिन्न आपतकालीन चिकित्सा अवस्थाहरूको उपचार गर्न दुबै आधारभूत एम्बुलेन्स उपकरण र औषधिहरूको अभाव थियो। उपकरण र औषधिहरूको यो गम्भीर अभाव स्वास्थ्य प्रणालीको सबै तहमा अवलोकन गरिएको थियो। यद्यपि निजी स्वास्थ्य सुविधा र एम्बुलेन्सहरू सरकारी क्षेत्रको तुलनामा तुलनात्मक हिसाबले सुसज्जित थिए। आपतकालीन चिकित्सा सर्तहरूको जवाफ दिन एम्बुलेन्स उपकरणहरूको सीमित उपलब्धता र कार्यक्षमताले बिरामीहरूलाई प्री-अस्पताल चरणमा धेरै सीमित हेरचाह पाइरहेको थियो, र त्यसपछि स्वास्थ्य सुविधाहरूमा लगियो जुन उनीहरूको गम्भिर घटनाहरू प्रबन्ध गर्न केवल सीमित रूपमा सुसज्जित थिए।
एम्बुलेन्स सेवाहरू गरीब उपकरण, समन्वय र सञ्चार द्वारा ग्रस्त थिए। कम्तिमा %०% ईएमएस प्रदायकहरूले अन्तर्वार्ता लिए कि उनीहरूले त्यहाँ आपतकालीन स्थानान्तरण अघि स्वास्थ्य सुविधाहरूलाई सूचित गरेनन्। ती अस्पतालहरू, क्षेत्रीय रेफरल अस्पतालहरू सहित, ईएमएस २ ha हेक्टर दिन उपलब्ध थिएन। वास्तवमा, यात्रीहरू र आफन्तहरू प्रायः मेडिकलमा बिरामीहरूलाई सहयोग पुर्याउँछन्। र पुलिस पेट्रोलिंग सवारी साधनहरू आपतकालिन हेरचाहको खाँचोमा परेका बिरामीहरूलाई ढुवानी गर्ने सामान्य तरिका (prov२ प्रदायक मध्ये for for को लागि) थियो।
अध्ययनले एम्बुलेन्सलाई आपतकालीन सवारी साधनको रूपमा परिभाषित गरेको थियो जुन आपतकालीन यातायात र देखभाल दुबै प्रदान गर्दछ जबकि अस्पताल पूर्व स्पेसमा, यसको मतलब अधिकांश अस्पताल प्रदायकहरूसँग एम्बुलेन्सहरू थिएनन्, तर तिनीहरू आपतकालीन यातायातको प्रदायक थिए। यसबाहेक, प्रत्येक तहमा, ईएमएसको लागि अपर्याप्त वित्त पोषणको प्रमाण थियो।
यस अध्ययनका सीमितताहरू केहि नतीजाहरूको लागि स्व-रिपोर्टमा निर्भरताबाट मापन त्रुटिहरू हुन् (जस्तै, योजनाको लागि डाटा प्रयोग)। यद्यपि अध्ययनको मुख्य परिणामहरू (चिकित्सा उत्पादनहरूको उपलब्धता र कार्यक्षमता) प्रत्यक्ष अवलोकनको माध्यमबाट मापन गरिएको थियो। अन्वेषकहरूले पत्ता लगाएका अनुसन्धानहरूले समान अध्ययन पद्धति प्रयोग गरेर अन्य अध्ययनका अध्ययनलाई समर्थन गर्दछ जुन विकासोन्मुख देशहरूमा ईएमएसको विकासमा मुख्य अवरोधका रूपमा नेतृत्व, कानून र कोषको अभाव हो [१ 16]।
यस लेखमा रिपोर्ट गरिएको एक राष्ट्रिय सर्वेक्षण थियो र यसैले ती निष्कर्षहरू सम्पूर्ण युगान्डामा सामान्यीकरण गर्न सकिन्छ। ती निष्कर्षहरू अफ्रिकाका अन्य कम र मध्यम आय भएका देशहरूमा पनि सामान्यीकरण गर्न सकिन्छ जुन EMS प्रणाली छैन [१] र यसैले यी सेटि withinहरू भित्र ईएमएस प्रणाली सुधार गर्ने उद्देश्यका लागि मार्गनिर्देशन गर्न प्रयोग गर्न सकिन्छ।
निश्कर्षमा…
युगान्डासँग स्वास्थ्य सुविधाहरूको बहु-टायर्ड प्रणाली छ जहाँ बिरामीहरू चिकित्सा स्याहारका लागि जान सक्दछन्। यद्यपि माथिका खोजहरूले धेरैले सोध्न सक्छन् 'के युगान्डामा ईएमएस छ?' हामीले निर्दिष्ट गर्नुपर्दछ कि यो अध्ययन त्यस्तो समयमा गरिएको थियो जब त्यहाँ ईएमएस नीति थिएन, कुनै मापदण्ड थिएन, र राष्ट्रिय र उप-राष्ट्रिय स्तरमा धेरै कमजोर समन्वय थिएन।
मेकेरे युनिभर्सिटीका अन्वेषणका अनुसार यसैले यो निष्कर्षमा पुग्नु विवेकी देखिन्छ कि वास्तवमा त्यहाँ कुनै ईएमएस थिएन, तर प्रणालीको स्थापनाका लागि शुरुवात बिन्दुको रूपमा पुनर्संरचना गर्न सकिने थुप्रै महत्त्वपूर्ण घटकहरू थिए। यसले एम्बुलेन्स उपकरण र उचित प्रशिक्षण पाएको कर्मचारीको अभावको कारण वर्णन गर्दछ। यद्यपि, EMS को स्थापनाको लागि नीतिहरू र दिशानिर्देशहरू विकास गर्न प्रक्रिया भइरहेको थियो।
संदर्भ
- मिस्टोविच जेजे, हाफेन बीक्यू, कररेन केजे, वर्मन एचए, हफेन बी प्रेफिसियल आपतकालिन देखभाल: ब्राडी प्रिन्टाइस हल स्वास्थ्य; 2004
- मोल्ड-मिलम्यान एनके, डिक्सन जेएम, सेफा एन, यान्सी ए, होलोong्ग बिजी, हाग्हमेड एम, एट अल। अफ्रिकामा आपतकालीन चिकित्सा सेवाहरूको राज्य (EMS) प्रणालीहरू। प्रेफोस्प डिजास्टर मेड। २०१;; (२ ()): २––––।।
- Plummer V, Boyle M. कम मध्यम मध्यम आय देशहरूमा EMS प्रणाली: एक साहित्य समीक्षा। प्रेफोस्प डिजास्टर मेड। २०१;; (२ (१): ––-–०
- हिरसन जेएम, रिस्को एन, काल्भेल्लो ईजे, एसएसडी आर, नारायण एम, थिओडोसिस सी, एट अल। स्वास्थ्य प्रणाली र सेवाहरू: तीव्र हेरचाहको भूमिका। बुल विश्व स्वास्थ्य अंग। २०१;;: १: – 2013–-–।
- मक सी, लोरमन्ड जेडी, गूसन जे, जोशीपुरा एम, पेडेन एम। आवश्यक आघात सम्बन्धी हेरचाहको लागि मार्गनिर्देशनहरू। जिनेभा: विश्व स्वास्थ्य संगठन; 2004
- कोबुसिye्गे ओसी, हाइडर एए, बिशाई डी, जोशीपुरा एम, हिक्स ईआर, मक सी। आपतकालीन चिकित्सा सेवाहरू। डिभ् कन्ट्रोल प्राथमिकता देव देशहरू। २००;; २ () 2006): –२–-–।
- बेइगा ज़िजिवा ई, मुहुमुजा सी, मुनि केएम, अतुम्बे एल, बचानी एएम, कोबुसिye्ग ओसी। युगांडामा सडक यातायात चोटहरू: दुर्घटनास्थल देखि अस्पताल सम्म पुर्व अस्पताल हेरचाह समय अन्तराल र युगान्डा पुलिसले सम्बन्धित कारकहरू। Int J Inj Contra Safe Promot। २०१;; २ ((२): १–०-–।।
- मेहमूद ए, पैचड्जे एन, बायगा ई, एट अल। 594 2016 Development कम्पाला, युगान्डामा प्रि-अस्पताल हेरचाहको लागि द्रुत मूल्यांकन उपकरणको विकास र पायलट परीक्षण। चोटपटक रोकथाम। २०१;; २२: A22।
- बालिकुद्देम्बे जेके, अर्दलन ए, खोरासानी-जावारेह डी, नेजाटी ए, रजा ओ। कमजोरीहरू र क्षमताहरूले ठूलो कम्पाला महानगर क्षेत्रको सडक यातायात घटनाहरूको शिकार हुनेहरूको लागि प्रिहिपल आपतकालिन हेरचाह प्रभावित गर्दछ: एक क्रस-अनुभागीय अध्ययन। बीएमसी इमरग मेड। २०१;; १ ((१): २।।
- रेनल्ड्स टीए, सावे एच, रुबियानो एएम, डो शिन एस, वालिस एल, मक सीएन। आपतकालिन हेरचाह प्रदान गर्न स्वास्थ्य प्रणालीहरूको सुदृढीकरण। रोग नियन्त्रण प्राथमिकताहरू: स्वास्थ्य सुधार र गरीबी घटाउने तेस्रो संस्करण: पुनर्निर्माण र विकासको लागि अन्तर्राष्ट्रिय बैंक / विश्व बैंक; २०१।
- एकुप सी, बारदोश केएल, पिकोज्जी के, वैस्वा सी, वेलबर्न एससी। टी। बी को लागी निष्क्रिय निगरानी लाई प्रभाव पार्ने कारकहरु। युगान्डामा मानव अफ्रिकी ट्रिपानोसोमियासिस। एक्टि ट्रप। २०१;; १2017: २–०-।।
- वाang्ग एच, किल्मार्टिन एल। युगान्डामा ग्रामीण र शहरी सामाजिक र आर्थिक व्यवहारको तुलना गर्दै: मोबाइल आवाज सेवा प्रयोगबाट अन्तरदृष्टि। J शहरी टेक्नोल। २०१;; २१ (२): –१-–।
- QGIS विकास टोली। QGIS भौगोलिक सूचना प्रणाली २०१.। http://qgis.osgeo.org बाट उपलब्ध।
- विश्व स्वास्थ्य संस्था। आपतकालीन र आघात हेरचाह जिनेभा, स्विजरल्याण्ड। २०१.. बाट उपलब्ध: https://www.who.int/emersncycare/activities/en/।
- हार्टुंग सी, लेरर ए, अनोकवा वाई, तसेng सी, श्यामला डब्ल्यू, बोरिएलो जी। डेटा किट खोल्नुहोस्: उपकरण विकासशील क्षेत्रहरूको लागि सूचना सेवाहरू निर्माण गर्न। मा: सूचना र सञ्चार टेक्नोलोजीहरू र विकासमा चौथो एसीएम / आईईईई अन्तर्राष्ट्रिय सम्मेलनको कार्यवाही। लन्डन: ACM; २०१०। p १-१२।
- नीलसेन के, मक सी, जोशीपुरा एम, रुबियानो एएम, जकारिया ए, रिभारा एफ। १ low कम र मध्यम आय भएका देशहरूमा प्रिस्पासपल हेरचाहको स्थितिको आकलन। Prehosp Emerg केयर। २०१२; १ (()): – 13१-।।
AUTHORS
अल्बर्ट निंगवा: रोग नियन्त्रण विभाग र पर्यावरण स्वास्थ्य, Makerere विश्वविद्यालय सार्वजनिक स्वास्थ्य स्कूल, Kampala, युगान्डा
क्यानेडी मुनि: महामारी विज्ञान विभाग, वाशिंगटन विश्वविद्यालय, सिएटल, डब्ल्यूए, संयुक्त राज्य अमेरिका
फ्रेडरिक ओपोरिया: रोग नियन्त्रण विभाग र पर्यावरण स्वास्थ्य, Makerere विश्वविद्यालय सार्वजनिक स्वास्थ्य स्कूल, Kampala, युगान्डा
जोसेफ कलान्जी: आपतकालीन चिकित्सा सेवा विभाग, स्वास्थ्य मन्त्रालय, कम्पाला, युगान्डा
एस्तर बायगा Zziwa: रोग नियन्त्रण विभाग र पर्यावरण स्वास्थ्य, Makerere विश्वविद्यालय सार्वजनिक स्वास्थ्य स्कूल, Kampala, युगान्डा
क्लेयर बिरीबावा: रोग नियन्त्रण विभाग र पर्यावरण स्वास्थ्य, Makerere विश्वविद्यालय सार्वजनिक स्वास्थ्य स्कूल, Kampala, युगान्डा
जैतुन कोबुसिye्ग: रोग नियन्त्रण विभाग र पर्यावरण स्वास्थ्य, Makerere विश्वविद्यालय सार्वजनिक स्वास्थ्य स्कूल, Kampala, युगान्डा
बसोबास गर्नुहोस्
युगान्डामा EMS - युगान्डा एम्बुलेन्स सेवा: जब जुनसुकै कुराले बलिदान चढाउँदछ
युगान्डा बोडा-बोडासँग गर्भावस्थाको लागि, मोटरसाइकल ट्याक्सी मोटरसाइकल एम्बुलेन्सको रूपमा प्रयोग गरियो
युगान्डा: ope 38 नयाँ एम्बुलेन्सहरू पोप फ्रान्सिसको भ्रमणका लागि
SOURCES
BMS: बायोमेड सेन्ट्रल - आपतकालीन चिकित्सा सेवाहरूको अवस्था र युगान्डामा गहन स्वास्थ्य सुविधाहरूको देखभाल: राष्ट्रिय क्रस-अनुभागीय सर्वेक्षणबाट निष्कर्ष
साथीहरूको समीक्षा: आपतकालीन चिकित्सा सेवाहरूको अवस्था र युगान्डामा गहन स्वास्थ्य सुविधाहरूको देखभाल: एक राष्ट्रीय क्रस अनुभाग सर्वेक्षणबाट निष्कर्षहरू
सार्वजनिक स्वास्थ्य कलेज को स्वास्थ्य विज्ञान स्कूल, Makerere विश्वविद्यालय
WHO: आपतकालिन हेरचाह



