Kneuzingen en snijwonden van het oog en de oogleden: diagnose en behandeling
Kneuzingen en snijwonden aan ogen en oogleden komen vrij vaak voor bij reddingsoperaties, dus overzicht is belangrijk
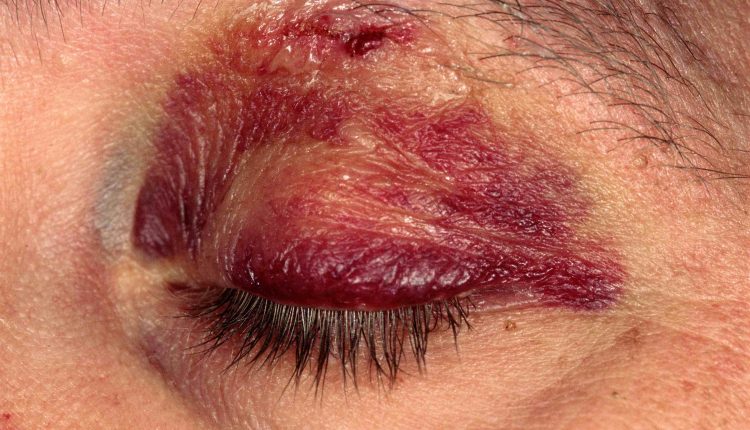
Ooglidscheuren en kneuzingen
Ooglidkneuzingen (resulterend in zwarte ogen) hebben meer cosmetische dan klinische betekenis, hoewel er soms ernstiger verwondingen mee in verband kunnen worden gebracht en niet over het hoofd mogen worden gezien.
Ongecompliceerde kneuzingen worden de eerste 24-48 uur behandeld met ijspakkingen om oedeem te voorkomen.
Kleine scheurtjes in het ooglid waarbij de rand van het ooglid of de tarsale plaat niet betrokken is, kunnen worden gerepareerd met 6-0 of 7-0 nylon hechtingen (of, bij kinderen, resorbeerbaar materiaal).
Scheuren van de ooglidrand moeten worden gerepareerd door een oogchirurg om correcte randen te garanderen en discontinuïteit van de ooglidrand te voorkomen.
Gecompliceerde ooglidscheuren, waaronder die van het mediale deel van het onderste of bovenste ooglid (waarbij de traankanaal kan zijn betrokken), tranen over de volledige dikte, die waarbij de patiënt palpebrale ptosis heeft en die waarbij orbitaal vet wordt blootgesteld of waarbij de tarsale plaat is betrokken , moet worden gerepareerd door een oogchirurg.
Kneuzingen en snijwonden van de oogbol
Trauma kan het volgende veroorzaken:
- Conjunctivale, voorste kamer en glasvochtbloeding
- Netvliesbloeding, netvliesoedeem of netvliesloslating
- Scheuren van de iris
- staar
- Dislocatie van de kristallijne lens
- Glaucoma
- Oogbol breuk (scheur)
Beoordeling kan moeilijk zijn wanneer aanzienlijk oedeem of scheuring van het ooglid aanwezig is.
Desalniettemin, tenzij de noodzaak voor onmiddellijke oogchirurgie duidelijk is (waardoor beoordeling door een oogarts zo snel mogelijk noodzakelijk is), moet het ooglid worden geopend, waarbij erop wordt gelet dat er geen druk op de oogbol wordt uitgeoefend, en moet een zo volledig mogelijk onderzoek worden uitgevoerd.
Er wordt minimaal beoordeeld op:
Gezichtsscherpte
- Pupilmorfologie en reflexen
- Oogbewegingen
- Diepte of bloeding van de voorste kamer
- Aanwezigheid van rode reflex
Om het objectieve onderzoek te vergemakkelijken, kan een analgeticum of, na toestemming van een chirurgische ingreep, een anxiolyticum worden toegediend.
Zacht en zorgvuldig gebruik van een ooglidretractor of ooglidspeculum maakt het mogelijk om de oogleden te openen.
Als er geen commercieel instrument beschikbaar is, kunnen de oogleden worden gescheiden met geïmproviseerde speculums die worden verkregen door een paperclip te openen totdat ze S-vormig zijn en vervolgens de U-vormige uiteinden tot 180° te buigen.
Het scheuren van de oogbol wordt vermoed bij een van de volgende aandoeningen:
Zichtbare scheuring van het hoornvlies of de sclera.
- Waterige humor ontsnapt (positief teken van Seidel).
- De voorste oogkamer is ondiep (waardoor het hoornvlies bijvoorbeeld gekreukt lijkt) of erg diep (door posterieure breuk van de lens).
- De pupil is onregelmatig.
- De rode reflex is afwezig.
Als een scheur in de oogbol wordt vermoed, zijn de maatregelen die kunnen worden genomen voordat een oogarts beschikbaar is, het aanbrengen van een beschermend schild en het tegengaan van een mogelijke infectie met systemische antimicrobiële middelen, evenals intraoculaire vreemde lichamen.
Er moet een CT-scan worden uitgevoerd om te zoeken naar een vreemd lichaam en andere verwondingen, zoals breuken.
Topische antibiotica worden vermeden.
Braken, dat de intraoculaire druk kan verhogen en kan bijdragen aan lekkage van ooginhoud, wordt indien nodig onderdrukt met anti-emetica.
Omdat schimmelbesmetting van open wonden gevaarlijk is, zijn corticosteroïden gecontra-indiceerd tot na chirurgische wondhechting.
Tetanusprofylaxe is geïndiceerd voor open oogbolwonden.
Zeer zelden, na een scheur in de oogbol, raakt het contralaterale niet-getraumatiseerde oog ontstoken (sympathische oftalmie) en kan het gezichtsvermogen verliezen tot blindheid indien onbehandeld.
Het mechanisme is een auto-immuunreactie; corticosteroïddruppels kunnen het proces voorkomen en kunnen worden voorgeschreven door een oogarts.
Hyphema (bloeding in de voorste kamer)
Hyphema kan worden gevolgd door terugkerende bloedingen, glaucoom en hemorragisch infarct van het hoornvlies, die allemaal permanent verlies van het gezichtsvermogen kunnen veroorzaken.
Symptomen zijn die van de bijbehorende laesies, tenzij het hyphema groot genoeg is om zicht te voorkomen.
Directe inspectie onthult meestal bloedstratificatie of de aanwezigheid van een stolsel of beide in de voorste kamer.
Stratificatie ziet eruit als een meniscusvormige bloedlaag in de helling (meestal het onderste deel) van de voorste kamer.
Microhyphema, een minder ernstige vorm, kan bij directe inspectie worden gezien als een opaciteit van de voorste kamer of bij spleetlamponderzoek als gesuspendeerde rode bloedcellen.
Een oogarts moet de patiënt zo snel mogelijk helpen.
De patiënt wordt in bed gelegd met het hoofd 30-45° omhoog en er wordt een oogschelp geplaatst om het oog te beschermen tegen verder trauma.
Patiënten met een hoog risico op herhaling van hemorragie (bijv. patiënten met uitgebreide hyfemen, hemorragische diathese, gebruik van anticoagulantia of drepanocytose), met een slechte controle van de intraoculaire druk of met een slechte naleving van de aanbevolen behandeling, moeten worden opgenomen.
Orale en plaatselijke NSAID's zijn gecontra-indiceerd omdat ze kunnen bijdragen aan terugkerende bloedingen.
De intraoculaire druk kan acuut stijgen (binnen enkele uren, meestal bij patiënten met drepanocytose of sikkelcelziekte), of maanden en jaren later.
Daarom moet de intraoculaire druk dagelijks gedurende meerdere dagen worden gecontroleerd en vervolgens regelmatig in de volgende weken en maanden, en als zich symptomen ontwikkelen (bijv. oogpijn, verminderd gezichtsvermogen, misselijkheid, vergelijkbaar met de symptomen van acuut geslotenhoekglaucoom).
Als de druk stijgt, wordt tweemaal daags timolol 0.5%, tweemaal daags brimonidine 0.2% of 0.15% of beide toegediend.
De respons op de behandeling wordt bepaald door druk, die vaak elke 1-2 uur wordt gecontroleerd totdat deze onder controle is of een significante vermindering wordt aangetoond; daarna wordt het meestal 1 of 2 keer per dag gecontroleerd.
Midriatische druppels (bijv. scopolamine 0.25% 3 maal daags of atropine 1% 3 maal daags gedurende 5 dagen) en topische corticosteroïden (bijv. prednisolonacetaat 1% 4 tot 8 maal daags gedurende 2 tot 3 weken) worden vaak toegediend om ontstekingen te verminderen en littekens.
Als de bloeding terugkeert, moet een oogarts worden geraadpleegd voor behandeling.
Toediening van aminocapronzuur 50 tot 100 mg/kg oraal elke 4 uur (niet meer dan 30 g/dag) gedurende 5 dagen of tranexaminezuur 25 mg/kg oraal toegediend 3 maal per dag gedurende 5 tot 7 dagen kan terugkerende bloedingen verminderen, en myotone of mydriatica moeten ook worden voorgeschreven.
In zeldzame gevallen vereist recidiverende bloeding met secundair glaucoom chirurgische evacuatie van het bloed.
Verwondingen en snijwonden, maar ook orbitale fracturen
Orbitale breuk treedt op wanneer een stomp trauma de orbitale inhoud door een van de meer fragiele wanden van de baan duwt, meestal de vloer.
Fracturen van de mediale wand en het dak kunnen ook optreden.
Orbitale bloeding kan complicaties veroorzaken zoals beknelling van de infraorbitale zenuw, ooglidoedeem en ecchymose.
Patiënten kunnen orbitale of gezichtspijn, diplopie, enoftalmie, hypesthesie van de wang en bovenlip (als gevolg van infraorbitale zenuwbeschadiging), epistaxis en subcutaan emfyseem hebben.
Andere verwondingen aan het gezicht of breuken moeten ook worden uitgesloten.
Diagnose kan het beste worden gemaakt met behulp van dunne laag CT door het gezichtsskelet.
Als de oogmotiliteit verminderd is (bijv. diplopie veroorzaakt), moeten de extraoculaire spieren worden beoordeeld op tekenen van beknelling.
Als er dubbelzien of cosmetisch onaanvaardbare enoftalmie is, kan chirurgisch herstel aangewezen zijn.
Patiënten moeten worden verteld hun neus niet te snuiten om het orbitaal compartimentsyndroom door luchtreflux te voorkomen.
Het gebruik van een plaatselijke vasoconstrictor gedurende 2 tot 3 dagen kan epistaxis verlichten.
Orale antibiotica kunnen worden gebruikt als patiënten sinusitis hebben.
Orbitaal compartimentsyndroom
Orbitaal compartimentsyndroom is een oogheelkundig noodgeval.
Orbitaal compartimentsyndroom treedt op wanneer de intraoculaire druk plotseling toeneemt, meestal als gevolg van een trauma, waardoor een bloeding ontstaat.
Symptomen kunnen zijn: plotseling verlies van gezichtsvermogen, evenals diplopie, oogpijn, zwelling van het ooglid en blauwe plekken.
Objectief onderzoek kan verminderd gezichtsvermogen, chemosis, afferente pupildefect, proptosis, oftalmoplegie en verhoogde intraoculaire druk aantonen.
De diagnose is klinisch en de behandeling mag niet worden uitgesteld voor beeldvorming.
De behandeling bestaat uit onmiddellijke laterale cantholyse (chirurgische blootstelling van de laterale canthalpees met incisie van de onderste tak) gevolgd door:
- Monitoring met eventuele ziekenhuisopname met verhoging van het bedhoofd tot 45°.
- behandeling van verhoogde intraoculaire druk zoals bij acuut geslotenhoekglaucoom
- Omkering van elke coagulopathie
- Preventie van verdere stijging van de intraoculaire druk (preventie of vermindering van pijn, misselijkheid, hoesten, spanning, ernstige hypertensie)
- Toepassing van ijs- of coldpacks
Lees ook:
Emergency Live nog meer ... Live: download de nieuwe gratis app van uw krant voor IOS en Android
Auto-immuunziekten: het zand in de ogen van het syndroom van Sjögren
Hoornvliesbeschadigingen en vreemde lichamen in het oog: wat te doen? Diagnose en behandeling
Richtlijn voor wondverzorging (deel 2) – schaafwonden en snijwonden



