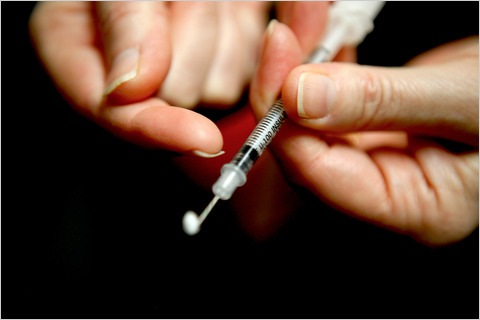
Bescherming tegen naaldstickblessures bij insuline-injecties
Needle Stick-verwondingen (NSI) met diabetesnaalden of prikpennen zijn een van de hoogste frequentie scherpe verwondingen in de gezondheidszorg.
Sommige gezondheidswerkers zijn van mening dat, omdat mensen met diabetes injecteren met korte dunne naalden, ze weinig risico lopen om een infectie over te brengen. Naaldblessures werden in het Strategiedocument genoemd als een van de meest voorkomende soorten letsel bij personeel in de NHS Schotland. Het zijn ook verwondingen die vaak niet worden gemeld. De Needlestick Injury Short Life Working Group werd in maart 2000 opgericht om de prevalentie, oorzaak en preventie van dergelijke verwondingen te onderzoeken en om aanbevelingen te doen om het risico voor het personeel tot een minimum te beperken.
Naaldstokletsels bij insuline-injecties: wat is het werkelijke risico?
Van diabetesnaalden zelf is aangetoond dat ze sporen van bloed vasthouden. Er zijn zeer kleine hoeveelheden bloed nodig om het hepatitis B-virus (HBV) of C (HCV) over te dragen. Het gemiddelde bloedvolume dat is geïnoculeerd in een NSI met een dunne naald varieert van 1.0 - 2.0 µL [2]. Dit volume is meer dan voldoende om een besmettelijke dosis van een door bloed overgedragen virus over te dragen. In feite kan de virale lading in een µL geïnfecteerd bloed oplopen tot een miljoen (106) virusdeeltjes voor HBV [3]. De virale besmetting door één NSI is dus voldoende om veel mensen met HBV te infecteren. De viral load voor HCV is lager, maar is nog steeds voldoende om meerdere slachtoffers te infecteren. Als we van risico naar daadwerkelijke conversies gaan, is het verhaal nog steeds zorgwekkend. Studies tonen aan dat HCV-conversies tussen één en twee liggen voor elke honderd NSI percutane blootstellingen met gecontamineerde scherpe voorwerpen [4].
Volgens één onderzoek [5] werd HBV-DNA ontdekt bij 11% van de type 2-patiënten met diabetes, vergeleken met 3% van het controlemonster. De Centers for Disease Control in Atlanta, Georgia, VS hebben een verplichte HBV-vaccinatie aanbevolen voor patiënten met diabetes en hebben gewaarschuwd dat velen van hen asymptomatisch kunnen zijn geïnfecteerd met HBV. Vermoedelijk zijn ze geïnfecteerd in omgevingen waar ze geassisteerde bloedglucosemeting ondergingen, waarbij meer dan één persoon de monitor gebruikte [6]. De prevalentie van HCV [7] bij mensen met diabetes is vergelijkbaar met HBV, aanzienlijk hoger dan bij de algemene bevolking. De prevalentie van hiv bij personen met diabetes is ongeveer gelijk aan die in controlepopulaties [8]. Voor HIV en HCV bestaat momenteel geen vaccinatie.
Niet alle personen met diabetes volgen nauwgezet de procedures voor veilige verwijdering. Een studie [9] heeft aangetoond dat slechts 33% van de gebruikte scherpe voorwerpen in containers gaat die speciaal zijn gemaakt voor de verwijdering van scherpe voorwerpen; 12% gaat in een lege fles of melkpak, 46% gaat direct de vuilnis in nadat het opnieuw is ingepakt, en 3.5% gaat de prullenbak in zonder zelfs maar opnieuw te worden afgesloten. Dienovereenkomstig zijn in de ziekenhuisomgeving veel kluisjes (met gebruikte scherpe voorwerpen) te vol, niet vaak genoeg verwisseld of te laag geplaatst waar kinderen of andere nietsvermoedende personen naar binnen kunnen en per ongeluk een NSI kunnen krijgen.
Frequente NSI van een populatie die de meeste naalden van een andere grote groep gebruikt en een hoge prevalentie heeft van een gemakkelijk overdraagbaar en potentieel dodelijk virus - dit is een giftige mix die we niet kunnen negeren. Gelukkig zijn er bruikbare oplossingen beschikbaar.
Diabetes Nurses in Europa zijn een High Risk Group
 In een enquête die we in 634 [2012] hebben uitgevoerd onder 10 Europese diabetesverpleegkundigen [11], meldde bijna een derde een NSI in verband met het toedienen van injecties aan patiënten met diabetes in het ziekenhuis. Dit is vergelijkbaar met Amerikaanse gegevens. Lee [78] toonde aan dat 30% van de Amerikaanse verpleegkundigen 'ooit een NSI had meegemaakt' (alle apparaten inbegrepen) en dat 24% hiervan afkomstig was van insulinenaalden. Daarom heeft ongeveer 12% van de Amerikaanse verpleegsters een NSI gehad door het toedienen van diabetische injecties, een cijfer dat vergelijkbaar is met het onze. Door deze verwondingen lopen diabetesverpleegkundigen het risico op via het bloed overgedragen ziekteverwekkers zoals HBV, HCV en HIV. Bovendien heeft een verontrustend deel van de Europese verpleegsters die mensen met diabetes behandelen, geen HBV-vaccinatie gehad [XNUMX].
In een enquête die we in 634 [2012] hebben uitgevoerd onder 10 Europese diabetesverpleegkundigen [11], meldde bijna een derde een NSI in verband met het toedienen van injecties aan patiënten met diabetes in het ziekenhuis. Dit is vergelijkbaar met Amerikaanse gegevens. Lee [78] toonde aan dat 30% van de Amerikaanse verpleegkundigen 'ooit een NSI had meegemaakt' (alle apparaten inbegrepen) en dat 24% hiervan afkomstig was van insulinenaalden. Daarom heeft ongeveer 12% van de Amerikaanse verpleegsters een NSI gehad door het toedienen van diabetische injecties, een cijfer dat vergelijkbaar is met het onze. Door deze verwondingen lopen diabetesverpleegkundigen het risico op via het bloed overgedragen ziekteverwekkers zoals HBV, HCV en HIV. Bovendien heeft een verontrustend deel van de Europese verpleegsters die mensen met diabetes behandelen, geen HBV-vaccinatie gehad [XNUMX].
Pennaalden hebben twee scherpe uiteinden, die beide NSI kunnen veroorzaken. De meeste verpleegkundigen die in Europa gewond zijn geraakt, krijgen hun NSI van het patiëntuiteinde van de naald, maar bijna 1 op de 10 meldt dat ze gewond zijn geraakt door het uiteinde van de patroon. [13] Er zijn zeer voorspelbare gebaren waarbij een dergelijke NSI optreedt: 29.5% van hen vond plaats tijdens het herhalen van een gebruikte naald [14]. Recapping zou ten strengste verboden moeten zijn.
Zelfs het gebaar van het verwijderen van een pennaald is een cruciale en gevaarlijke stap, omdat de vingers van de gebruiker heel dicht bij de blootliggende punt komen. Verpleegkundigen zijn meestal getraind om een klem te gebruiken om de pennaald te verwijderen of om de naald in een naaldendoosje te plaatsen en het deksel van de doos te gebruiken om het eraf te draaien. Maar toen aan Europese verpleegsters werd gevraagd hoe ze deze stap hadden uitgevoerd, gaf 57% toe dat ze de pennaalden losdraaiden met behulp van hun eigen vingers [15].
Er bestaat beleid voor veiligere praktijken en wordt online geplaatst en ter beschikking gesteld van verpleegkundigen via posters, video's en andere trainingstools. Deze middelen zijn op zichzelf echter niet effectief om NSI te voorkomen. Als ze beschikbaar zijn, zijn verpleegkundigen vaak niet bekend met hen (29%) of niet opgeleid in NSI-preventie (67%) [16]. Zoals eerder vermeld, worden onveilige praktijken, zoals het losdraaien van pennaalden met de handen en recapitulatie, nog steeds in hoge mate toegepast. Daarom hebben we een 'engineered solution' nodig voor het NSI-risico.
Zelfs wanneer infecties niet worden overgedragen, zijn het trauma en de kosten aanzienlijk
Verpleegkundigen die een NSI hebben meegemaakt, moeten mogelijk hun werkroutines en taken gedurende verschillende perioden wijzigen na een verwonding, vaak met een langdurige en stressvolle periode waarin ze niet weten of ze een levensbedreigende infectie hebben opgelopen [17]. Deze periode kan wel zes maanden duren, waarin ze herhaaldelijk bloedonderzoek moeten ondergaan en vaak profylactische medicatie moeten nemen. Werkefficiëntie en motivatie nemen vaak af en er wordt enorme druk uitgeoefend op hun persoonlijke leven. Verpleegkundigen omschrijven dergelijke wachttijden vaak als een 'levende nachtmerrie'.
Pennaalden hebben een 'dubbel risico' op het overbrengen van infecties
Pennaalden hebben twee scherpe uiteinden, een die de patiënt injecteert en de andere die de insulinepatroon binnendringt (zie afbeelding). NSI komt voor met beide uiteinden en beide kunnen bronnen van mogelijke infectie zijn. Bij het losschroeven van een gebruikte pennaald (gedaan door meer dan de helft van de Europese verpleegsters [18]) het dichtst bij het patroonuiteinde van de naald dan het geduldige einde.
Peninjectieapparaten zuigen menselijke cellen terug in de patroon tijdens gebruik [19] [20] [21]. Zelfs één injectie is voldoende om epitheel- en bloedcellen af te zetten in de inhoud van de patroon. Deze potentieel besmettelijke cellen kunnen vervolgens worden teruggebracht naar de naald en per ongeluk via een NSI naar een andere persoon worden overgedragen. Beide uiteinden van de pennaald kunnen dit doen. Europese gegevens hebben aangetoond dat tot 10% van de NSI met pennaalden zich voordoet aan het uiteinde van de patroon, niet aan het uiteinde van de patiënt [22]. Daarom moet bescherming worden geboden tegen NSI van BEIDE uiteinden van de pennaald.
Wettelijke vereisten
De publicatie in juni 2010 van Richtlijn 2010/32 / EU van de Raad van de EU, betreffende de preventie van verwondingen door scherpe voorwerpen in de ziekenhuis- en gezondheidszorgsector, benadrukte het belang van het consequent implementeren van verplichte maatregelen om deze mogelijk fatale verwondingen te voorkomen. De richtlijn moest uiterlijk 11 mei 2013 in alle EU-lidstaten geïmplementeerd zijn. In overeenstemming met deze nieuwe EU-richtlijn [23] [24] en de omzetting ervan in de wetgeving van de lidstaten, wordt geadviseerd om alle risicovolle injecties te geven met een op veiligheid ontworpen hulpmiddel. [25] De verplichting om alle beroepsbeoefenaren in de gezondheidszorg een zo veilig mogelijke omgeving te bieden, dekt alle diabetesinjecties in het ziekenhuis en die in gedistribueerde institutionele omgevingen (bijv. Verpleeghuizen, ambulante klinieken, scholen, gevangenissen, kinderdagverblijven, 3rd party-injectoren in instellingen voor thuisgezondheid, enz.). [26]
Oplossingen bestaan en zijn kosteneffectief
Momenteel bestaan er een aantal op veiligheid ontworpen medische apparaten, waaronder actieve apparaten (waarbij de gebruiker handmatig een naaldbeschermer indrukt om de naald te bedekken) of passieve actieve apparaten (die de naald automatisch afschermen of intrekken nadat deze is ingezet). Veel diabetesverpleegkundigen zijn zich er niet van bewust dat deze apparaten bestaan.
We hebben gezien dat een NSI met een van beide uiteinden van de pennaald potentieel infectieuze cellen kan afzetten in de ontvanger van de verwonding. Om volledig effectief te zijn, moet een veiligheidspennaald BEIDE uiteinden van de naald beschermen.
Van veiligheidsvoorzieningen zoals een pennaald met deze dubbele bescherming is aangetoond dat ze de incidentie van NSI drastisch verminderen [27] [28] [29] [30] [31] [32], en waren goed voor <2% van NSI in onze enquête [33]. Overnamekosten lijken aanvankelijk misschien onaangenaam voor zorginstellingen, maar een aantal onderzoeken [34] [35] [36] heeft aangetoond dat het voorkomen van letsel bijna altijd tot een positief investeringsrendement leidt.
Samengevat
Tegenwoordig biedt de meest optimaal veilige pennaald dubbele bescherming, waardoor zowel de patiënt als de patroonuiteinden van de scherpe punt na gebruik worden geblokkeerd. Om de veiligheid van de patiënt en de bediener 100% te benaderen, is het echter essentieel om het gezondheidspersoneel te trainen in het gebruik van het apparaat.
Referenties
[2] Mondy K, Overton ET, Grubb J, Tong S, Seyfried W, Powderly W, Yarasheski K. Metabool syndroom bij hiv-geïnfecteerde patiënten uit een poliklinische populatie in het middenwesten van de VS. Clin Infect Dis. 2007 1 maart; 44 (5): 726-34. Epub 2007 januari 22.
[3] Volksgezondheidsagentschap van Canada http://www.phac-aspc.gc.ca/msds-ftss/msds76e-eng.php
[4] UK Occupational Bloodborne Virus Report, november 2008
[5] Demir M, Serin E, Göktürk S, Ozturk NA, Kulaksizoglu S, Ylmaz U. De prevalentie van occulte hepatitis B-virusinfectie bij type 2 diabetes mellituspatiënten. Eur J Gastroenterol Hepatol. 2008 juli; 20 (7): 668-73.
[6] http://www.internalmedicinenews.com/single-view/poll-hepatitis-b-vaccine-recommended-for-adults-with-diabetes/7eff3bd28f.html en http://www.cdc.gov/vaccines/
[7] Simó R, Hernández C, Genescà J, Jardí R, Mesa J. Hoge prevalentie van hepatitis C-virusinfectie bij diabetespatiënten. Diabetes Zorg. September 1996; 19 (9): 998-1000.
[8] Mondy K, Overton ET, Grubb J, Tong S, Seyfried W, Powderly W, Yarasheski K. Metabool syndroom bij hiv-geïnfecteerde patiënten uit een poliklinische populatie in het middenwesten van de VS. Clin Infect Dis. 2007 1 maart; 44 (5): 726-34. Epub 2007 januari 22.
[9] De Coninck C, Frid A, Gaspar R, et al. Resultaten en analyse van de enquête over de insuline-injectietechniek uit 2008-2009. J Diabetes. 2010 Sep;2(3):168-79.
[10] Costigliola V, Frid A, Letondeur C, Strauss K. Naaldblessures bij Europese verpleegsters met diabetes. Diabetes Metab. 2012 Jan; 38 Suppl 1: S9-14.
[11] Lee JM, Botteman MF, Nicklasson L, Cobden D, Pashos CL. Naaldblessure bij verpleegkundigen in de acute zorg die patiënten met diabetes mellitus verzorgen: een retrospectieve studie. Curr Med Res Opin. Mei 2005; 21 (5): 741-7.
[12] De Schryver A, Claesen B, Meheus A, van Sprundel M, François G., Afdeling Epidemiologie en Sociale Geneeskunde, Universiteit Antwerpen, Antwerpen, België. Europees onderzoek naar het vaccinatiebeleid tegen hepatitis B voor gezondheidswerkers., Eur J Public Health. 2010 Sep, gepubliceerd op http://www.ncbi.nlm.nih.gov/pubmed?term=European%20survey%20of%20hepatitis%20B%20vaccination%20policies%20for%20healthcare%20workers
[13] Costigliola V, Frid A, Letondeur C, Strauss K. Naaldblessures bij Europese verpleegsters met diabetes. Diabetes Metab. 2012 Jan; 38 Suppl 1: S9-14.
[14] ibid.
[15] ibid.
[16] ibid.
[17] Zie bijvoorbeeld Nursing Times, Why we must stop needles blessures, 3 oktober 2006.
[18] Costigliola V, Frid A, Letondeur C, Strauss K. Naaldblessures bij Europese verpleegsters met diabetes. Diabetes Metab. 2012 jan; 38 Suppl 1: S9-14.
[19] Le Floch JP, Herbreteau C, Lange F, Perlemuter L. Biologisch materiaal in naalden en patronen na insuline-injectie met een pen bij diabetespatiënten. Diabetes Care 1998; 21: 1502-1504.
[20] Herdman ML, Larck C, Schliesser SH, Jelic TM. Biologische besmetting van insulinepennen in een ziekenhuisomgeving. Am J Health Syst Pharm. 2013 juli 15; 70 (14): 1244-1248.
[21] Melissa K. Schaefer MK, Kossover RA, Perz JF. Insulinepennen delen: brengt u patiënten in gevaar? Diabetes Care, 36, november 2013, e188-189.
[22] Costigliola V, Frid A, Letondeur C, Strauss K. Naaldblessures bij Europese verpleegsters met diabetes. Diabetes Metab. 2012 jan; 38 Suppl 1: S9-14.
[23] Richtlijn 2010/32 / EU van de Raad, Publicatieblad van de Europese Unie, L134 / 71
http://eurlex.europa.eu/LexUriServ/LexUriServ.do?uri=OJ:L:2010:134:0066:0072:EN:PDF
[24] Europese Commissie voor werkgelegenheid, sociale zaken en inclusie, nieuwe wetgeving ter vermindering van het aantal gewonden voor 3.5 miljoen gezondheidswerkers in Europa 8.th Maart 2010.
[25] Artikel 3.2 zegt dat wanneer het risico niet kan worden geëlimineerd, de werkgever passende maatregelen moet nemen om de risico's tot een minimum te beperken. Passende maatregelen om de risico's tot een minimum te beperken, zijn onder meer het verstrekken door werkgevers van veiliger naaldhulpmiddelen. (Cf. NHS-werkgevers, implementatieadvies over scherpe overeenkomst, 12th Oktober 2010)
[26] De richtlijn vereist specifiek: "het elimineren van het onnodige gebruik van scherpe voorwerpen door in de praktijk veranderingen door te voeren en op basis van de resultaten van de risicobeoordeling, medische hulpmiddelen ter beschikking te stellen met veiligheidsmechanismen." Richtlijn 2010/32 / EU van de Raad, Publicatieblad van de Europese Unie, L134 / 71 en Richtlijn 2010/32 / EU van de Raad, Publicatieblad van de Europese Unie, L134 / 69.
[27] Adams D, Elliott TSJ, Impact van veiligheidsnaaldapparatuur op beroepsmatig opgelopen naaldverwondingen: een vierjarig prospectief onderzoek. J Hosp Infect 2006; 64: 50-55.
[28] Tarantola A, Golliot F, Astagneau P, Fleury L, Brucker G, Bouvet E; CCLIN Paris-Nord Blood and Body Fluids (BBF) Taskforce voor blootstellingsbewaking. Vierjarige surveillance van het Noord-Franse netwerk, Am J Infect Control. 2003; 31: 357-63.
[29] Cullen BL, Genasi F, Symington I, Bagg J, McCreaddie M, Taylor A, Henry M, Hutchinson SJ, Goldberg D.Potentieel voor gerapporteerde preventie van naaldprikken onder gezondheidswerkers in NHS Schotland door gebruik van veiligheidsapparatuur en verbetering van richtlijn naleving: een expertpanelbeoordeling. J Hosp Infect 2006; 63: 445-451.
[30] Meryl H. Mendelson, Bao Ying Lin-Chen, Lori Finkelstein-Blond, Eileen Bailey, Gene Kogan. Evaluatie van een Safety IV-katheter (IVC) (Becton Dickinson, INSYTE ™ AUTOGUARD ™): eindrapport Elfde jaarlijkse wetenschappelijke bijeenkomstvereniging voor epidemiologie van de gezondheidszorg in Amerika, 2001 SHEA, Toronto, Canada.
[31] Louis N, Vela G, Groupe Projet. Evaluatie van de doeltreffendheid van een ongeval bij een ongeval bij een ongeval tijdens een cursus van veineux. Bulletin Épidémiologique Hebdomadaire 2002; 51: 260-261.
[32] Jagger J et al. De impact van het Amerikaanse beleid om gezondheidswerkers te beschermen tegen door bloed overgedragen ziekteverwekkers: The critical role of safety-engineered devices, Journal of Infection and Public Health (2008) 1, 62-71.
[33] Costigliola V, Frid A, Letondeur C, Strauss K. Naaldblessures bij Europese verpleegsters met diabetes. Diabetes Metab. 2012 Jan; 38 Suppl 1: S9-14.
[34] Armadans Gil L, Fernandez Cano MI, Albero Andres I, Angles Mellado ML, Sanchez Garcia JM, Campins Marti M, Vaque Rafart J. [Door veiligheid ontworpen apparaten om percutane verwondingen te voorkomen: kosteneffectiviteitsanalyse ter preventie van hoge risico blootstelling] Gac Sanit 2006 Sep-Oct; 20 (5): 374-81.
http://www.ncbi.nlm.nih.gov/pubmed/17040646
[35] Anna H. Glenngard; Ulf Persson, Kosten in verband met verwondingen door scherpe voorwerpen in de Zweedse gezondheidszorg en mogelijke kostenbesparingen door prikpreventie-instrumenten met naald en spuit Scandinavian Journal of Infectious Diseases, Volume 41, Kwestie 4 2009, pagina's 296 - 302.
http://informahealthcare.com/doi/abs/10.1080/00365540902780232
[36] NHS Scotland, Needlestick Injuries; Verscherp uw bewustzijn, Annex 3, Veiliger kosten-batenanalyse van apparaten.
BRON
NAALDSTICK LETSELS: SCHERP UW BEWUSTZIJN



