Door trauma veroorzaakte coagulopathie. Vaste ratio of doelgerichte therapie?
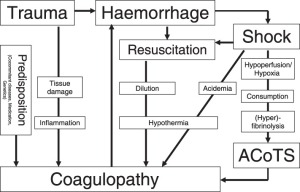
Door trauma geïnduceerde coagulopathie (TIC) wordt nu erkend als een van de belangrijkste oorzaken van sterfte bij ernstig gewonde patiënten.
Over de pathofysiologische routes ervan wordt gediscussieerd en nog steeds niet goed bekend, maar het lijkt duidelijk en algemeen geaccepteerd dat de profibrinolytische toestand, veroorzaakt door vele en verschillende factoren die betrokken zijn bij trauma, leidt tot een acute Fibrinogeen verbruik. Trombine- en stollingsfactoren lijken in feite bewaard te blijven en goed te werken, zelfs bij slecht getraumatiseerde patiënten.
Dit gebrek aan Fibrinogeen, althans in de vroege fase van trauma, is de echte oorzaak van coagulopathie en moet vroeg worden herkend en behandeld om het veranderde stollingsvermogen dat aanwezig is in een groot deel van de traumatische patiënten terug te draaien.
TIC: wat zijn de therapieën?
De vervanging van massaal verslechterd fibrinogeen is de favoriete therapie bij patiënten met acute TIC. Onlangs is aangetoond dat twee manieren om dit doel te bereiken haalbaar zijn en vanuit verschillende invalshoeken effectief.
De eerste is de Fibrinogeenvervanging met PRBC, FFP en PLT met een vaste verhouding (1: 1: 1 of 1: 1: 2).
De tweede is a Doelgerichte therapie (GDT) met Fibrinogen-concentraat toegediend op basis van het trombo-skeletprofiel van de stolsel, gericht om de Fibrinogeen-toediening te sturen en het profiel van stolselvorming te volgen.
TIC: wat is de uitdaging tijdens dit soort traumatische noodsituaties?
De klinische uitdaging voor artsen die geconfronteerd worden met traumatische noodsituaties, zowel in het preklinisch als in het ziekenhuis, is om vroege herkenning van de TIC bij patiënten met een lage score op de gewonden en goed bewaarde fysiologische parameters. De vroege herkenning van coagulatieve systeemverandering leidt tot een vroegtijdige ondersteuning van stolling en hopelijk tot een beter resultaat.
Er is geen duidelijk bewijs en geen consensus over hematologische of klinische indicatoren voor gebruik als acute coagulopathie risicostratificatie bij traumapatiënten.
TIC: de consensusconferentie in Italië
In februari 2015 gaven enkele van de grote Italiaanse experts op het gebied van trauma in Bologna het leven aan een consensusconferentie over dit onderwerp. Het resultaat van de conferentie leidt tot een eerste, maar niet in het minst belangrijke, consensus over het belangrijkste implantaat van de theorie aan de basis van herkenning en behandeling van TIC.
De eerste stap van dit implantaat is de beslissing wanneer de patiënten moeten worden behandeld en wanneer de behandeling zinloos is. Als de behandeling niet zinloos is, is de de tweede stap is het herkennen, op basis van hematologische waarden en klinische parameters, van de patiënten die risico lopen op coagulopathie. Sommige waarden werden geïdentificeerd als geschikt voor de stratificatie van het risico, maar onder de deelnemers was er geen consensus over wat het belangrijkste en welk grensniveau is om te gebruiken.
BE-, HB-, SBP- en lactaatniveaus waren de meest gewilde indicatoren voor het herkennen van TIC. Volgende stap, na het herkennen van het risico van coagulopathie, is de keuze voor ondersteunende coagulatie. De experts bereikten de consensus over deze verklaring, maar niet over de beste manier om dit te doen: doelgerichte therapie (trombo-skeletografie en gerichte vervanging van Fibrinogen) of Fix Ratio-aanvulling met PRBC FFP en PLT.
Tot hier de consensus.
TIC: wat is daarbuiten
Giuseppe Nardi, een intensivist werkzaam in Rome bij het Shock and Trauma Center van Azienda Ospedaliera S. Camillo Forlanini en algemeen erkend als een van de belangrijkste experts in trauma, probeerde verder te gaan dan deze verklaring, een duidelijk pad te ontwerpen voor toekomstig onderzoek en hopelijk nieuwe consensus.
Constante onderstreping van de subjectieve waarde van de gegevens, hij identificeerde een potentiële afkapwaarde voor elk van de belangrijkste indicatoren van vroege coagulopathie bij trauma.
Hij gaf aan:
- BE -6
- SBP ↓ 100 mmHg
- HB ↓ 10 mg / dl
- Lactaat ↑ 5 mmol / l
Zei dat slechts een van deze waarden voorspellend is voor fibrinogeendepletie (normale plasmafibrinogeenniveaus variëren van 200 tot 450 mg / dl, en de huidige richtlijnen bevelen aan het plasmafibrinogeenniveau boven 150 m g / dl te houden) en op basis van deze waarden veronderstelde hij dat clinici, bij een goede benadering, het risico op door trauma veroorzaakte coagulopathie kunnen identificeren.
Nardi baseerde zijn veronderstelling op enkele goede artikelen in de literatuur, maar hij noemde er een in het bijzonder:
Schatting van plasmafibrinogeenspiegels op basis van hemoglobine, base-excess en letselernstscore op eerste hulp toelating. [1]

Dit is een retrospectieve studie van grote traumapatiënten (ISS ≥16) met gedocumenteerde plasmafibrinogeenanalyse bij opname op de eerste hulp. Plasmafibrinogeen was gecorreleerd met Hb, BE en ISS, alleen en in combinatie.
De studie, die retrospectief is, loopt een risico van vertekening door verwarring, zelfs als er een regressieanalyse is uitgevoerd.
De auteurs concludeerden: ”Bij opname in het ER vertoont FIB van patiënten met ernstige trauma's een sterke correlatie met snel verkrijgbare, routinematige laboratoriumparameters zoals Hb en BE. Deze twee parameters kunnen een inzichtelijk en snel hulpmiddel zijn om grote traumapatiënten te identificeren die risico lopen op verworven hypofibrinogenemie. Een vroege berekening van ISS zou het vermogen om FIB bij deze patiënten te voorspellen verder vergroten. We stellen voor om FIB te schatten tijdens de beginfase van traumazorg op basis van bedtesten. ”
Nardi maakt samen met Osvaldo Chiara, Giovanni Gordini en andere bekende experts op het gebied van trauma deel uit van de Trauma Update Network (TUN) en werkte het Early Coagulopathy Support (ECS) -protocol uit:
"Het protocol beoogt vermijd het gebruik van plasma bij de patiënten die een beperkt aantal PRBC's nodig hebben, de plasma-gerelateerde complicaties verminderen en de stollingsondersteuning verbeteren bij patiënten die een massieve transfusie nodig hebben door het vroege herstel van de fibrinogeenbloedconcentratie. Het ECS-protocol is ontwikkeld uitgaande van een point-of-care-monitoring van de coagulatie, maar kan ook worden toegepast als er geen visco-elastische monitoring beschikbaar is. De ECS zal worden aangenomen door de TUN-traumacentra met strikte monitoring van de economische impact en klinische resultaten ”(van Giuseppe Nardi, Vanessa Agostini, Beatrice Rondinelli Maria et al.). Preventie en behandeling van door trauma veroorzaakte coagulopathie (TIC). Een beoogd protocol van de Italiaanse onderzoeksgroep trauma-update) [een]
De basisprincipes van ECS kunnen zo worden samengevat:
- Alle hemorragische patiënten (or bloeden risico) zou moeten ontvangen vroeg anti-fibrinolytische therapie (binnen de eerste 3 uren blessure)
- De ernst van hypoperfusie en risico coagulopathy hangt samen met de niveaus van Melk geven en BE en pH net zoals met de waarden of PA en Hb.
- In geval van bloeden is fibrinogeen de meest kritische factor in het coagulatieproces en moet het vroeg worden vervangen
- De resterende stollingsfactoren worden pas later, en alleen als reactie op massale bloeding, significant verlaagd
- Bloedplaatjes namen alleen significant af na een massieve bloeding, maar hun functionaliteit kan aanzienlijk worden beperkt door hypothermie
- De controle en correctie van hypothermie is essentieel
- De vloeistofuitdaging kan worden verleend met behulp van kristalloïden bij patiënten met bloeding die geen massale transfusie nodig hebben (≤6 PRBC binnen 24 uur)
- Transfusies van plasma en PTL naar patiënten die geen zware bloeding hebben, moeten worden vermeden
- In het geval van enorme bloeding, is het wenselijk plasma vroegtijdig te transfuseren in verhouding tot Plasma / PRBC in een verhouding van 1: 2 of 1: 1.
- Het is niet noodzakelijk om de transfusie van bloedplaatjes te starten onmiddellijk na de opname van de patiënt (behalve in gevallen van anti-aggregatietherapie)
- Coagulatiecontrole moet worden gegarandeerd door visco-elastische methoden (ROTEM / TEG); bij gebrek aan deze hulpmiddelen moeten de stollingsparameters (INR, PTT) over een fibrinogeen en bloedplaatjes met korte tussenpozen worden gecontroleerd.
Maar hoe kunnen die veronderstellingen in verband worden gebracht met de praktische klinische wereld?
Het identificeren van parameters en grenswaarden om TIC te herkennen, kan fantastisch zijn stap voorwaarts bij de keuze van de juiste patiënten bij wie een vroege hemostatische reanimatie wordt gestart, het vermijden van zowel het risico van blootstelling aan onnodige bijwerkingen als de mogelijkheid om kostbare klinische middelen te verspillen.
De het bereiken van het streefniveau van plasmatisch fibrinogeen (met Fresh Frozen Plasma in fix ratio of met het doelgericht toedienen van geconcentreerd fibrinogeen) kan het volgende niveau zijn voor de behandeling van traumapatiënten.
In de tijd van behandeling, reanimatiecontrole en de vroege ondersteuning van coagulatie moet onze klinische gestalt begeleiden bij de behandeling van traumapatiënten.
- Beperk de toediening van vloeistoffen om gerichte systolische bloeddruk te bereiken
- Bloedproducten geven (PRBC, FFP, Fibrinogen concentraat, PLT ...) ASAP om post-trauma coagulopathie te contrasteren
- Stuur de patiënten in OF om behandelbare oorzaken van bloeding op te lossen
LEES OOK
Trauma-induced coagulopathy: Methods, Trigger en Mechanism of Early TIC
Vloeistofreanimatie bij bloedende traumapatiënt: weet u wat de juiste vloeistof en de juiste strategie is?
Beste 2014-artikelen over trauma en traumatologie
Niet-traumatische intramurale hematomen bij patiënten die anticoagulantia gebruiken
Referenties:
- Acute traumatische coagulopathie Karim Brohi, BSc, FRCS, FRCA, Jasmin Singh, MB, BS, BSc, Mischa Heron, MRCP, FFAEM en Timothy Coats, MD, FRCS, FFAEM
- The Coagulopathy of Trauma A Review of Mechanism John R. Hess, MD, MPH, FACP, FAAAS, Karim Brohi, MD, Richard P. Dutton, MD, MBA, Carl J. Hauser, MD, FACS, FCCM, John B. Holcomb, MD, FACS, Yoram Kluger, MD, Kevin Mackway-Jones, MD, FRCP, FRCS, FCEM, Michael J. Parr, MB, BS, FRCP, FRCA, FANZCA, FJFICM, Sandro B. Rizoli, MD, PhD, FRCSC, Tetsuo Yukioka, MD, David B Hoyt, MD, FACS en Bertil Bouillon, MD
- De rol van fibrinogeen in trauma-geïnduceerde coagulopathie D. Fries, WZ Martini
- Vroege coagulopathie bij ziekenhuisopname voorspelt initieel of vertraagd fibrinogeen tekort bij ernstige traumapatiënten Deras, Pauline MD; Villiet, Maxime PharmD; Manzanera, Jonathan MD; Latry, Pascal MD; Schved, Jean-François MD, PhD; Capdevila, Xavier MD, PhD; Charbit, Jonathan MD
- Frequentie, risicostratificatie en therapeutisch management van acute posttraumatische coagulopathie M. Maegele
[2] Preventie en behandeling van trauma-geïnduceerde coagulopathie (TIC). Een beoogd protocol van de Italiaanse onderzoeksgroep Trauma Update Giuseppe Nardi, Vanessa Agostini, Beatrice Rondinelli, Maria Grazia Bocci, Stefano Di Bartolome Giovanni Bini, Osvaldo Chiara, Emiliano Cingolani, Elvio De Blasio, Giovanni Gordini, Carlo Coniglio, Concetta Pellegrini, Luigi Targa en Annalisa Volpi