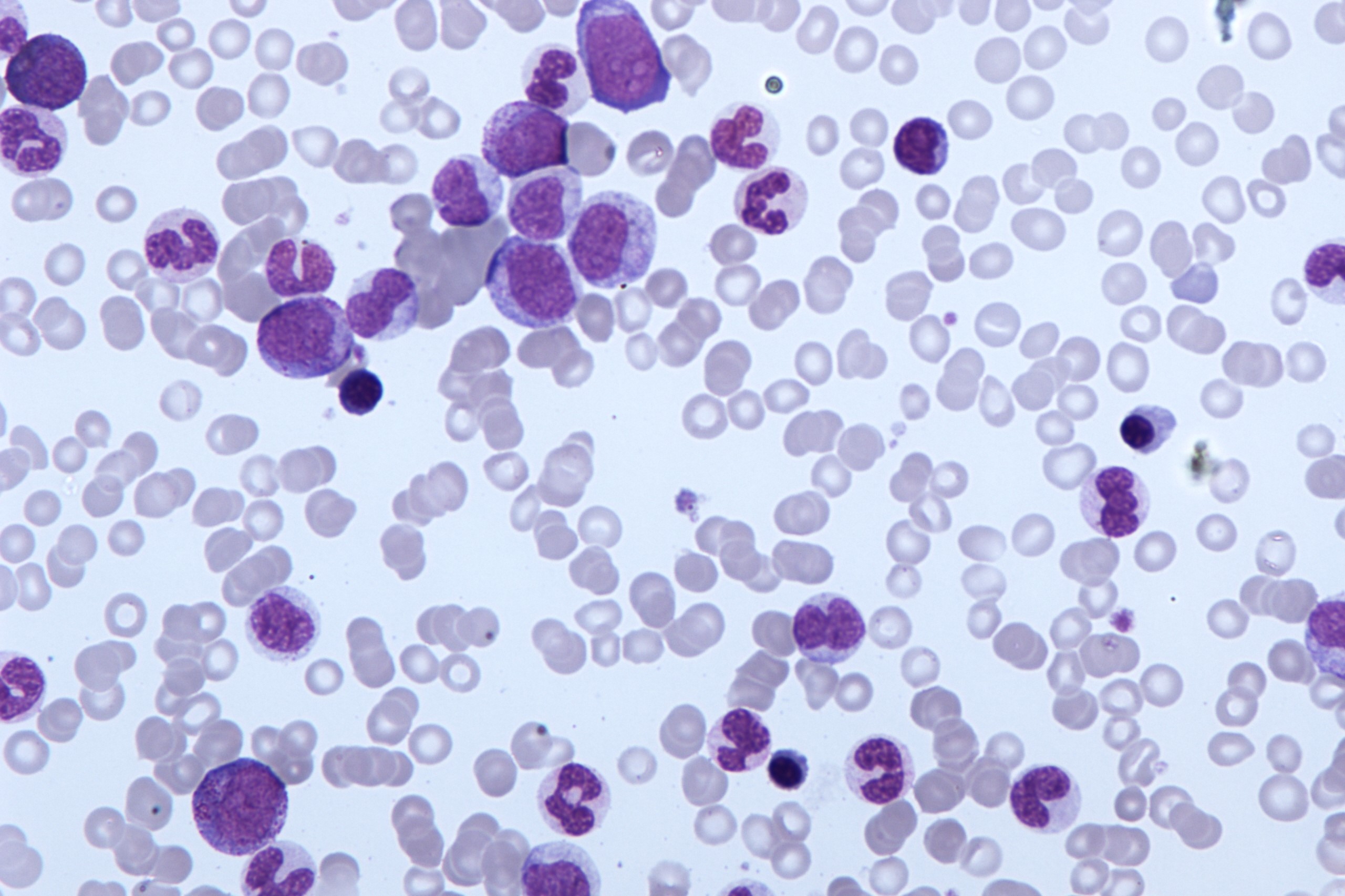
Hva er kronisk myelomonocytisk leukemi (CMML)?
Kronisk myelomonocytisk leukemi (CMML) er en sjelden type blodkreft. Ved CMML er det for mange monocytter i blodet. Monocytter er en type hvite blodlegemer
Verdens helseorganisasjon (WHO) har inkludert CMML i en gruppe blodkreft som kalles myeloproliferative og myelodysplastiske lidelser
CMML er en egen tilstand med ulike behandlingsmuligheter fordi personer med CMML kan ha trekk ved både myeloproliferative lidelser (MPN) og myelodysplastiske lidelser (MDS).
Benmarg og blodceller
Benmargen er den myke indre delen av beinene våre som produserer blodceller.
Alle blodceller starter fra samme type celle som kalles en stamcelle. Stamcellen produserer umodne blodceller.
Disse umodne cellene går gjennom ulike utviklingsstadier før de blir ferdigutviklede blodceller.
Benmargen produserer flere typer blodceller, inkludert:
- røde blodlegemer for å transportere oksygen i kroppen
- hvite blodceller for å bekjempe infeksjon
- blodplater for å hjelpe blodpropp
Diagrammet viser hvordan ulike celletyper utvikler seg fra en enkelt blodcelle.
Hva er myeloproliferative og myelodysplastiske sykdommer?
En myeloproliferativ sykdom er en tilstand der det produseres for mange blodceller.
En myelodysplastisk lidelse er hvor blodcellene som produseres er unormale og ikke helt modne.
I virkeligheten overlapper de to lidelsene ofte hverandre, og det er derfor WHO har samlet dem her i samme kategori.
I CMML er det en spesifikk type hvite blodceller kalt monocytter som er unormale
Monocytter er en del av immunsystemet og hjelper kroppen med å bekjempe infeksjoner.
For mange av dem er produsert og er ikke tilstrekkelig utviklet til å fungere skikkelig.
Det er også vanskeligere for benmargen å produsere andre blodceller som:
- røde blodceller
- blodplater
- andre hvite blodlegemer
Dette er fordi monocytter tar opp mye plass i benmargen.
Hva skjer i CMML?
Hvite blodlegemer kalt monocytter hjelper kroppen med å bekjempe infeksjoner.
Ved CMML produserer benmargen unormale monocytter.
De er ikke fullt utviklet og kan ikke fungere normalt.
Noen ganger er det også en økning i umodne celler kalt blastceller.
Disse unormale blodcellene forblir i benmargen eller blir ødelagt før de kommer inn i blodet.
Når CMML utvikler seg, fylles benmargen med unormale monocytter.
Disse unormale blodcellene søler deretter ut i blodet.
Siden benmargen er full av unormale celler, kan den ikke produsere nok av de andre typene blodceller.
Det lave antallet normale blodceller i blodstrømmen forårsaker til slutt symptomer.
Risikoer og årsaker til CMML
Vi vet ikke årsaken til de fleste tilfeller av CMML, men det er noen risikofaktorer som kan øke risikoen for å utvikle det.
En risikofaktor er noe som kan øke sannsynligheten for å utvikle en bestemt tilstand eller sykdom.
Risikoen for å utvikle CMML øker med alderen.
Gjennomsnittsalderen ved diagnose er mellom 71 og 74 år.
Og det er mer vanlig hos menn enn hos kvinner.
Noen ganger er CMML forårsaket av strålebehandling eller cellegiftbehandling for kreft.
Dette kalles sekundær eller behandlingsrelatert CMML.
Genforandringer
Forskning har vist en rekke genetiske endringer som er viktige ved CMML.
Omtrent halvparten av alle mennesker som har CMML (ca. 50%) har en endring i et gen som kalles TET2.
TET2-genet produserer et protein som kontrollerer hvor mange monocytter stamceller produserer.
Opptil 30 av 100 personer (opptil 30 %) har en endring i et gen kalt RAS.
Endringen får celler til å formere seg ukontrollert.
Det er andre gener der endringer kan føre til CMML, disse inkluderer:
- ASXL1
- SRSF2
Mange mennesker med CMML har mer enn én genetisk endring.
Tegn og symptomer på CMML
CMML utvikler seg vanligvis sakte og gir i utgangspunktet ingen symptomer.
Når det begynner å gi symptomer, kan de inkludere
- tretthet og noen ganger andpusten på grunn av lavt antall røde blodlegemer (anemi)
- infeksjoner som ikke blir bedre
- blødning (som neseblod) eller blåmerker på grunn av lavt antall blodplater
- mage (abdominal ubehag) fra en hoven milt
- utslett eller knuter
- kortpustethet fra væske mellom vevsplatene som dekker utsiden av lungen – dette kalles pleural effusjon
Typer CMML
Verdens helseorganisasjon (WHO) har delt inn CMML i 3 typer.
De kalles type 0, type 1 og type 2.
Antallet unormale myeloidceller (blaster) i blod- og benmargsprøvene forteller legen hvilken type CMML.
Leger beskriver antall blastceller som en prosentandel.
Dette er antall eksplosjoner per 100 hvite blodlegemer.
- CMML type 0 betyr at du har mindre enn 2 % blaster i blodet og mindre enn 5 % blaster i benmargen.
- CMML type 1 betyr at du har 2-4 % blaster i blodet eller 5-9 % blaster i benmargen. Noen mennesker har begge deler.
- CMML type 2 betyr at du har 5-19 % blaster i blodet og 10-19 % i benmargen.
Å ha Auer-stenger i prøvene dine betyr at du har CMML type 2.
Auer-staver er materiale inne i CMML-cellene som ser ut som lange nåler.
De kan bare sees under et mikroskop.
Og Auer-staver kan bare sees inne i unormale celler.
Å kjenne din CMML-type, sammen med andre faktorer, hjelper legen din med å bestemme risikogruppen din.
Og det kan hjelpe dem med å bestemme den beste behandlingen for deg.
Risikogrupper
Leger bruker risikogrupper for å prøve å forutsi hvor godt CMML vil reagere på standardbehandling.
Det er flere risikogrupper som leger bruker for CMML.
Generelt bruker leger følgende for å finne ut risikogruppen:
- din CMML-type, som inkluderer antall eksplosjoner i blodet og benmargen
- antall hvite blodlegemer
- eventuelle genetiske endringer i CMML-cellene
- om du har lavt antall røde blodlegemer og trenger overføring av røde blodlegemer
Endring (transformasjon) til akutt myeloid leukemi
CMML kan utvikle seg til akutt myeloid leukemi (AML) hvis antall eksplosjoner i blodet overstiger 20 %.
Leger kaller dette transformasjon.
Transformasjon skjer mellom 15 og 30 av 100 personer med CMML (mellom 15 og 30%).
Dette kan skje etter noen måneder eller etter flere år.
Les også
Emergency Live enda mer...Live: Last ned den nye gratisappen til avisen din for iOS og Android
Leukemi: Symptomer, årsaker og behandling
Leukemi: Typer, symptomer og mest innovative behandlinger
Lymfom: 10 alarmklokker som ikke må undervurderes
Hva er akutt lymfatisk leukemi?
Non-Hodgkins lymfom: Symptomer, diagnose og behandling av en heterogen gruppe svulster
CAR-T: En innovativ terapi for lymfomer
Akutt lymfatisk leukemi: langsiktige utfall beskrevet for alle overlevende i barndommen
Fargeendringer i urinen: Når du skal konsultere en lege
Hvorfor er det leukocytter i urinen min?
Akutt lymfatisk leukemi: hva er det?
Endetarmskreft: Behandlingsveien
Testikkelkreft og forebygging: viktigheten av selvundersøkelse
Testikkelkreft: Hva er alarmklokkene?
Blærekreft: symptomer og risikofaktorer
Brystkreft: Alt du trenger å vite
Rektosigmoidoskopi og koloskopi: hva de er og når de utføres
Benscintigrafi: Hvordan det utføres
Fusjonsprostatabiopsi: Hvordan undersøkelsen utføres
CT (Computed Axial Tomography): Hva det brukes til
Hva er et EKG og når skal jeg gjøre et elektrokardiogram
Positron Emission Tomography (PET): Hva det er, hvordan det fungerer og hva det brukes til
Single Photon Emission Computed Tomography (SPECT): Hva det er og når det skal utføres
Instrumentelle undersøkelser: Hva er fargedopplerekkokardiogrammet?
Koronarografi, hva er denne undersøkelsen?
CT-, MR- og PET-skanninger: Hva er de til for?
MR, magnetisk resonansavbildning av hjertet: Hva er det og hvorfor er det viktig?
Uretrocistoskopi: Hva det er og hvordan transuretral cystoskopi utføres
Hva er Echocolordoppler av Supra-Aorta Trunks (Carotider)?
Kirurgi: Nevronavigasjon og overvåking av hjernefunksjon
Robotkirurgi: fordeler og risikoer
Brytningskirurgi: Hva er den til, hvordan utføres den og hva skal den gjøre?
Myokardscintigrafi, undersøkelsen som beskriver helsen til koronararteriene og myokardiet
Anorektal manometri: hva den brukes til og hvordan testen utføres



