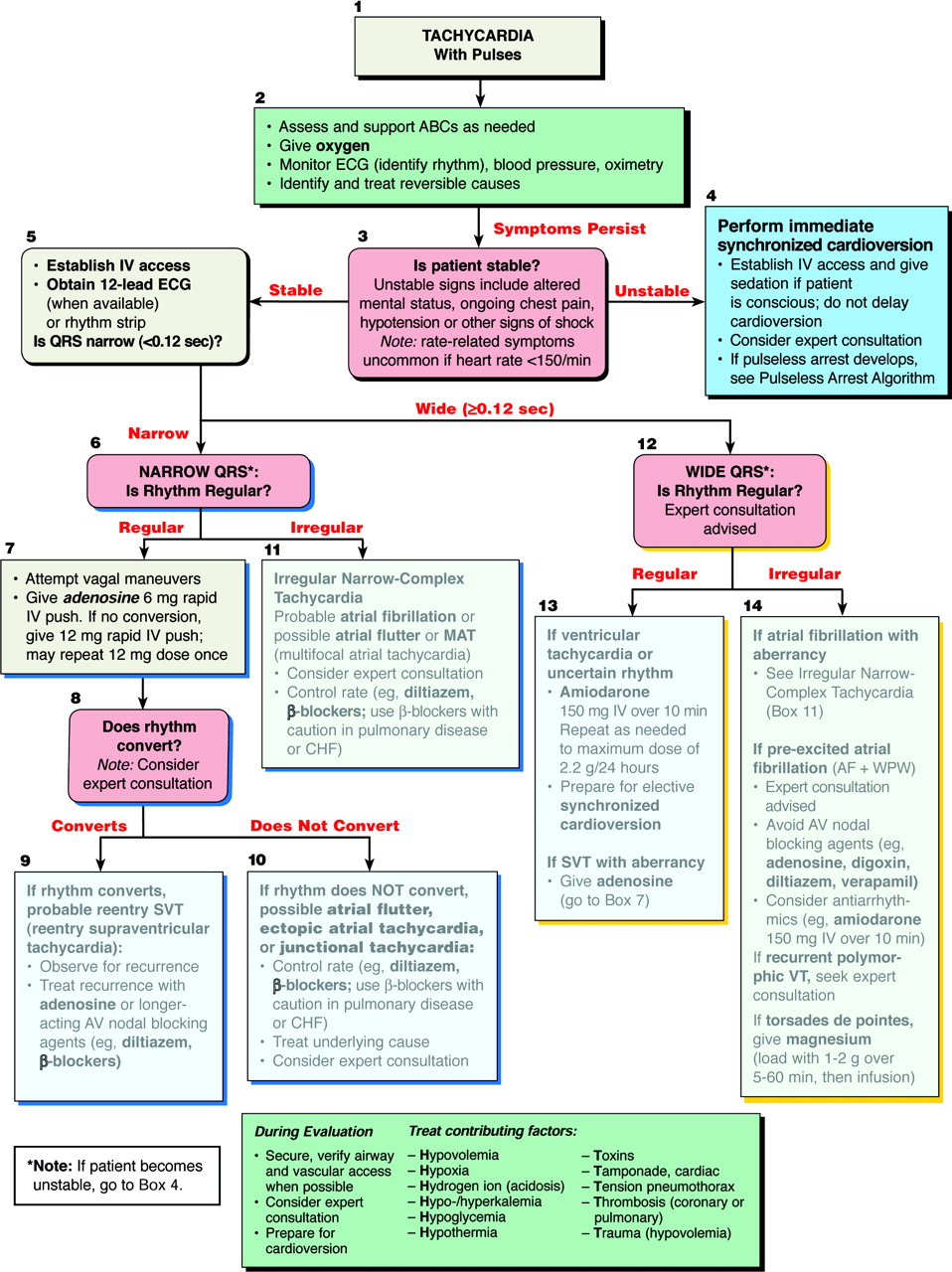
Takykardi: viktige ting å huske på for behandling
Takykardi betyr ganske enkelt en raskere hjertefrekvens enn normalt. Med den sinoatriale noden, som er hjertets medfødte pacemaker, er den indre frekvensen mellom 60 og 100 slag i minuttet. Når frekvensen overstiger 100 slag per minutt, er takykardi tilstede.
Når du behandler takykardi, er det viktig å først vurdere a kompenserende årsak. Kroppen har en tendens til å bruke en økt hjerterytme som en hyppig kompenserende mekanisme når den opplever redusert perfusjon.
To av de beste dysrytmikk i EMT og Ambulansearbeiderverktøyboksen er OKSYGEN og NORMAL SALINE. Begge disse behandlingene bør forsøkes før du bruker andre medisiner. Det er ikke fordelaktig å eliminere en kompenserende takykardi hos en pasient som trenger det for å perfusere. Å finne årsaken til redusert perfusjon ville være optimalt.
En annen ting å vurdere er pasientens hemodynamiske stabilitet. Med organiserte takykardiske rytmer hos ustabile pasienter er synkronisert kardioversjon indikert. Det ser ut til å være en frykt blant leverandører før sykehus når det gjelder sjokkerende mennesker.
De Ambulansearbeider ser ut til å være mye mer behagelig å gi antiarytmiske / dysrytmiske medisiner enn de utfører kardioversjon. Dette er faktisk bakovertenking. Tenk på Kelly Graysons syn på dysrytmiske legemidler - de er selektive kardiotoksiner. For det første finnes de ikke naturlig i kroppen. For det andre metaboliserer de over tid, og reaksjonen kan være uforutsigbar. For det tredje brukes de til å motvirke cellulær depolarisering.
Vet du hva som skjer i fravær av cellulær depolarisering i myokardiet? Asystole - ikke en vanlig bivirkning, men det driver hjem poenget, gjør det ikke? Andre komplikasjoner, for eksempel høykvalitets atrioventrikulære blokker, og langt QT-syndrom kan også oppstå.
Omvendt har ikke synkronisert kardioversjon nesten like mange uønskede effekter. Det fungerer fort, og forsvinner. Medisinen du bør vurdere er en slags beroligende middel eller benzodiazapin før kardioversjon.
Deretter, etter å ha bestemt pasientens hemodynamiske stabilitet, bør bredden på QRS vurderes. Hvis pasienten er stabil, og de er i et vedvarende takykardikan dyshytmiske medisiner vurderes.
Det er viktig å bestemme bredden på QRS, fordi medisiner som Cardizem (diltiazem) eller Adenocard (adenosin) som kan administreres til smale komplekse rytmer, effektivt kan drepe mennesker med brede QRS-rytmer.
Legg merke til at det ikke er en 'ventrikulær takykardi'-algoritme? Den sier 'Wide QRS', og viser 'usikker rytme' nedenfor. Dette er et viktig konsept. Hvis den er bred, og du er usikker på opprinnelsen, er den det ventrikulær takykardi inntil det er påvist på annen måte.
En annen grunn til at det er en WCT retningslinje og ikke en ventrikulær takykardi-retningslinje skyldes forhold som WPW (wolff parkinson white syndrom). Med WPW kan det være en delta-bølge som forårsaker utvidelse av QRS-komplekset.
Dette er viktig fordi adenosin og Cardizem ikke skal administreres til pasienter med WPW. Det er uenighet om Amiodaron er trygt med WPW, men foreløpig anser American Heart Association det som et trygt alternativ.
Punkter å huske på:
- O2 og væsker for kompenserende takykardi
- Synkronisert kardioversjon er alternativet SAFER
- Hvis QRS er bred, behandles som V-tak
Seneste innlegg
Fascikulær takykardi: hvordan møte det?
Medisinsk hjørne - Behandling av takykardiær arytmier under graviditet
En vellykket HLR sparer på en pasient med ildfast ventrikulær fibrillasjon
Dekompensert sjokk: hvilke er løsningene i nødstilfeller?