Avaliação da dor: quais parâmetros e escalas usar no resgate e tratamento de um paciente
Dor: Socorristas e cuidadores precisam avaliar a causa, gravidade e natureza da dor, bem como seu impacto nas atividades, humor, cognição e sono
A avaliação da causa da dor aguda (por exemplo, dor nas costas, dor no peito) é diferente daquela da dor crônica.
A história deve incluir as seguintes informações sobre a dor:
- Qualidade (p.
- Gravidade
- localização
- Irradiação
- de duração
- Características temporais (incluindo tipo e extensão da flutuação e frequência de remissão)
- Fatores desencadeantes e de alívio
O nível de função do paciente deve ser determinado, concentrando-se nas atividades da vida diária (por exemplo, vestir-se, tomar banho) e no trabalho, atividades ocupacionais e relacionamentos interpessoais (incluindo atividade sexual).
A percepção da dor do paciente pode ser mais significativa do que os processos fisiológicos intrínsecos da doença
Deve-se analisar o que isso significa para o paciente, com grande atenção aos problemas psicológicos, depressão e ansiedade.
Reclamar de dor é mais aceito socialmente do que reclamar de ansiedade ou depressão, e a terapia apropriada muitas vezes depende de separar essas percepções divergentes.
Dor e sofrimento também devem ser diferenciados, principalmente no paciente com câncer; o sofrimento pode ser devido à perda de função e medo da morte iminente tanto quanto a dor real.
Além disso, deve ser determinado quanto ganho secundário (circunstâncias externas, benefícios incidentais de uma doença, por exemplo, dias de doença ou compensação) pode contribuir para a deficiência relacionada.
Uma história pessoal ou familiar positiva para o formulário muitas vezes pode ser útil para esclarecer o problema contingente.
Deve-se considerar se os membros da família tendem a perpetuar a forma crônica (por exemplo, perguntando constantemente sobre a saúde do paciente).
Pacientes e, às vezes, familiares e cuidadores devem ser questionados sobre o uso, eficácia e efeitos adversos de prescrições, medicamentos de venda livre e outros tratamentos, e o uso de álcool ou drogas recreativas ou ilícitas.
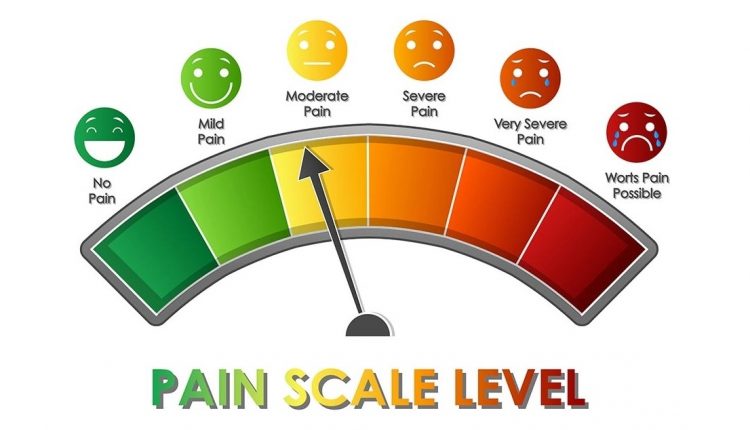
Intensidade da dor
A intensidade da dor deve ser avaliada antes e após intervenções potencialmente dolorosas.
Em pacientes que podem falar, a autoavaliação é o padrão-ouro, enquanto sinais externos de dor ou angústia (por exemplo, choro, caretas, oscilações do corpo) são secundárias.
Para pacientes com dificuldade de comunicação e para crianças pequenas, indicadores não verbais (comportamentais e às vezes fisiológicos) podem se tornar a principal fonte de informação.
As medições formais incluem
- Escalas de categoria verbal (por exemplo, leve, moderada, grave)
- Escalas numéricas
- A escala analógica visual
Para a escala numérica, os pacientes são solicitados a atribuir uma pontuação de 0 a 10 para sua dor (0 = sem dor; 10 = “pior dor de todos os tempos”).
Para a escala visual analógica, o paciente deve fazer uma marca representando o grau de sua dor em uma linha de 10 cm de comprimento, onde o lado esquerdo está marcado como “sem dor” e o lado direito como “dor insuportável”.
O escore de dor é a distância, em milímetros, da extremidade esquerda da linha.
Crianças e pacientes com baixa escolaridade ou problemas de desenvolvimento conhecidos podem selecionar imagens de uma lista de rostos, desde sorrisos a rostos contorcidos pela dor, ou frutas de tamanhos variados, para expressar sua percepção da gravidade da dor.
Ao medir a dor, o examinador deve especificar um período de tempo (por exemplo, “em média quantas vezes durante a última semana”).
Pacientes com demência e afásicos
A avaliação da dor em pacientes com patologias que afetam a função cognitiva, fala ou linguagem (por exemplo, demência, afasia) pode ser difícil.
A presença de dor é sugerida por caretas faciais, carranca ou piscadas repetidas dos olhos.
Às vezes, a pessoa que acompanha o paciente pode relatar um comportamento que sugere a presença de dor (por exemplo, retraimento social súbito, irritabilidade, caretas faciais).
A dor deve ser considerada em pacientes com dificuldade de comunicação e que inexplicavelmente mudam seu comportamento.
Muitos pacientes que têm dificuldade em se comunicar podem se comunicar de forma significativa quando uma escala de dor adequada é usada.
Por exemplo, a Functional Pain Scale foi validada e pode ser usada em pacientes de lares de idosos com pontuação no Mini-Exame do Estado Mental ≥ 17.
Pacientes tratados com bloqueio neuromuscular
Nenhuma ferramenta validada está disponível para avaliar a dor quando o bloqueio neuromuscular é usado para facilitar a ventilação mecânica.
Se o paciente receber um sedativo, a dosagem pode ser ajustada até que haja evidência de consciência.
Nesses casos, analgésicos específicos não são necessários.
Se, no entanto, o paciente estiver sedado, mas continuar a mostrar sinais de consciência (por exemplo, piscar, algum movimento dos olhos em resposta a um comando), o tratamento da dor com base no grau de dor geralmente induzido pela condição (por exemplo, queimaduras, trauma) deve ser considerado.
Se for necessário um procedimento potencialmente doloroso (por exemplo, virar um paciente acamado), deve ser realizado um pré-tratamento com o analgésico ou anestésico selecionado.
Leia também:
Emergency Live Even More ... Live: Baixe o novo aplicativo gratuito do seu jornal para iOS e Android
O.Terapia: O que é, como funciona e para quais doenças é indicada
Terapia de Oxigênio-Ozônio no Tratamento da Fibromialgia
Oxigênio hiperbárico no processo de cicatrização de feridas
Terapia de Oxigênio-Ozônio, Uma Nova Fronteira no Tratamento da Artrose do Joelho
Tratando a dor com terapia de oxigênio e ozônio: algumas informações úteis



