Диабетическая стопа: симптомы, лечение и профилактика
Диабетическая стопа является одним из основных хронических осложнений диабета и приводит к наибольшему количеству госпитализаций и самым высоким затратам.
По данным Всемирной организации здравоохранения, около 15 процентов диабетиков страдают язвой стопы, требующей лечения.
В большинстве случаев диабетическая стопа связана с рядом других состояний, связанных с диабетом или нет, которые, в свою очередь, требуют лечения одновременно со стопой.
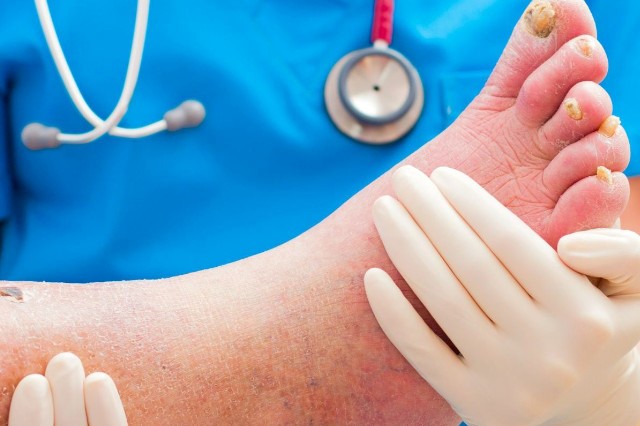
Мы говорим о диабетической стопе, когда диабетическая невропатия и/или артериопатия нижних конечностей нарушают структуру стопы и ее функцию.
Диабетическая невропатия может изменить чувствительность кожи и, следовательно, восприятие боли и температуры, особенно в конечностях; по этой причине больной диабетом может легче получить поражения стопы, которые иногда прогрессируют с образованием язв; их, в случае васкулопатии, становится особенно трудно излечить.
Язвы — это области, где вместо кожи образуется рана, окруженная красным ореолом, который имеет тенденцию к инфицированию.
Наиболее серьезной проблемой, связанной с язвами стопы у диабетиков, является риск обширной ампутации, т. е. выполненной выше лодыжки: хотя диабетическая популяция составляет 3 процента от общей популяции, более 50 процентов всех крупных ампутаций приходится на диабетиков.
Виды диабетической стопы
Диабетическая стопа бывает двух основных форм в зависимости от причин, вызвавших ее: невропатическая стопа (вызванная невропатией) и ишемическая стопа (вызванная артериопатией).
Эти две картины сильно отличаются друг от друга, и в диабетической популяции они встречаются в сопоставимых процентах; однако у подавляющего большинства субъектов, особенно в пожилом возрасте, причины сосуществуют, и поэтому мы говорим о нейроишемической стопе.
Серьезным риском осложнений диабетической стопы при наличии открытой язвы является вероятное возникновение инфекции; на самом деле, это часто является реальной причиной, ведущей к ампутации.
Ишемическая стопа
Это самая частая и ранняя картина.
Это следствие типичной для диабета периферической васкулопатии, обусловленной наличием атеросклеротических бляшек, уменьшающих (стеноз) или полностью прерывающих (окклюзии) кровоток в одной или нескольких артериях нижней конечности.
Когда приток крови к ноге уменьшается, могут появиться следующие признаки и симптомы:
- судороги в икрах или стопах, которые усиливаются при ходьбе и уменьшаются в покое (при более тяжелых формах боль присутствует даже в покое и усиливается ночью);
- ощущение холода в ногах;
- кожа на стопе бледная, холодная, блестящая, тонкая (бледность усиливается в положении лежа и при поднятии ноги, которая вместо этого становится красной или пурпурной при упирании ее в землю);
- наличие язв на большом пальце ноги, пятом пальце, пятке или между пальцами ног.
Невропатическая стопа
Вместе с васкулопатией диабетическая невропатия является типичной причиной изъязвления диабетической стопы и составляет примерно половину всех язв стопы.
Наиболее распространенной диабетической нейропатией, непосредственно участвующей в патогенезе диабетической стопы, является диффузная симметричная дистальная сенсомоторная нейропатия с типичным «чулочным» распределением (стопы и икры).
Сенсорно-моторная невропатия является одним из наиболее частых осложнений диабета и поражает не менее одной трети диабетического населения, но она пропорциональна продолжительности диабета: после 25 лет диабета страдают 50% диабетиков.
При повреждении нерва пациент может сообщить о следующих симптомах:
- онемение, покалывание, парестезии, аллодиния,
- изменение чувствительности кожи,
- отек стоп и голеней.
Нейропатия, однако, как правило, имеет незаметное начало, и у некоторых пациентов может развиваться бессимптомно до картины «онемения стопы»; это, к сожалению, случаи, наиболее связанные с возникновением язвы стопы.
Поэтому очень важно также наблюдать за знаками.
Семиология нейропатической стопы часто включает:
- когтистые пальцы, молоткообразные пальцы, перекрывающиеся пальцы,
- вальгусная деформация,
- акцентирование подошвенной дуги,
- выступающие головки плюсневых костей,
- подошвенный гиперкератоз и сухость кожи,
- венозный тургор,
- наличие циркулярных язв на подошвах стоп, иногда до костей.
Нейроишемическая стопа
У многих пациентов с диабетом, особенно в пожилом возрасте, присутствуют как васкулопатия, так и невропатия, которые способствуют возникновению диабетической стопы с признаками и симптоматикой обеих картин, описанных выше.
Зараженная нога
Следствием предыдущей картины часто является образование язв стопы.
И частым и опасным осложнением язвы является инфекция.
Инфекция чаще всего начинается с язвы, которая долгое время была открытой и не лечилась должным образом.
Инфицированная язва может вызвать системные явления, угрожающие не только конечности, но и собственной жизни больного.
Признаки и симптомы диабетической стопы
В зависимости от типа симптомы диабетической стопы можно обобщить следующим образом:
- судороги в икрах или стопах,
- чувство холода в ногах,
- бледная, холодная, блестящая, тонкая и сухая кожа стопы,
- онемение, покалывание, парестезии, аллодиния,
- изменение чувствительности кожи,
- отеки стоп и лодыжек, тургор вен,
- деформация физиологического строения стопы,
- подошвенный гиперкератоз,
- наличие язв.
Профилактика диабетической стопы
Диабетическая стопа причиняет много дискомфорта больным и трудно поддается лечению, поэтому профилактика имеет первостепенное значение.
Первая форма профилактики, конечно же, заключается в том, чтобы держать под контролем сам диабет, строго придерживаясь диеты и лечения, которые прописал врач.
Во-вторых, также необходимо ежедневно ухаживать за конечностями, чтобы избежать образования язв, которые потом будет трудно лечить.
Ниже приведен список полезных мер предосторожности, чтобы избежать возникновения травм стопы.
Позаботьтесь о гигиене:
- Ежедневно осматривать состояние стоп (возможно, с помощью зеркала);
- несколько раз в день мыть ноги теплой водой (не выше 37°С) с мылом, очищая ногти мягкой щеткой;
- Тщательно, но аккуратно высушите стопы, уделяя особое внимание пространству между пальцами (возможно, с помощью фена);
- Следите за тем, чтобы ноги всегда были чистыми и сухими;
- Не используйте продукты с мозолями;
- Увлажняйте стопы специальными кремами (однако избегайте промежутков между пальцами ног);
- Избегайте ножных ванночек, дезинфицирующих средств, йодного красителя и спирта, так как они обезвоживают ткани;
- Держите ногти не слишком длинными и не слишком короткими;
- Ежедневно меняйте носки;
- Меняйте обувь часто.
Избегайте травм:
- Избегайте использования ножниц и острых предметов для ухода за ногтями и мозолями: лучше использовать пилку;
- Не разрезайте и не прокалывайте фурункулы или волдыри;
- Не ходите босиком;
- Избегайте прямых источников тепла на ногах, таких как грелки, обогреватели, обогреватели, камины и т. д.
- Используйте удобную обувь на широкой подошве, с круглым носком, на каблуке не выше 4 см, закрытую и по возможности кожаную;
- При ношении новой обуви проверьте стопу через несколько минут ходьбы;
- При необходимости используйте мягкие стельки, перераспределяющие вес на стопы при ходьбе;
- Избегайте носков с толстыми швами или штопками и, возможно, носите носки наизнанку;
- Избегайте слишком тесных носков;
- Не используйте носки из синтетического волокна;
- Избегайте использования объемных повязок или пластырей, которые могут раздражать кожу.
Общие меры предосторожности:
- Покажите врачу любую травму стопы или ногтя, даже если она незначительна;
- Сообщите врачу, если появится боль в стопе или икре, покалывание или различная чувствительность между стопами;
- При наличии раны промыть ее дезинфицирующим мылом, нанести на нее немного хром-ртути, прикрыть стерильной марлей и бумажным пластырем и как можно скорее показать врачу;
- Избегайте курения и алкоголя;
- Занимайтесь регулярной физической активностью, чтобы улучшить кровообращение и держать уровень сахара в крови под контролем.
Выбор обуви, в частности, чрезвычайно деликатный и во многом зависит от состояния стопы (стопа еще свободна от изъязвлений, стопа уже изъязвлена, стопа уже прооперирована). Поэтому оценку обуви и стельки следует проводить в диабетологических амбулаториях с периодическими осмотрами, частота которых зависит от стадии заболевания.
Что делать при диабетической стопе
В случае диагноза сахарного диабета и наличия некоторых признаков и симптомов, описанных выше, необходимо обратиться к лечащему врачу или в справочный центр диабета для постановки точного диагноза и правильного терапевтического подхода.
В случае инфицирования язвы необходимо срочно обратиться к врачу.
Терапия диабетической стопы
Терапия диабетической стопы зависит от вызвавших ее причин (нейропатия или артериопатия) и особенно от тяжести состояния (с язвой или без нее, с инфекцией или без нее и т. д.).
Читайте также:
Диабет 2 типа: новые препараты для индивидуального подхода к лечению
Диабетическая диета: 3 ложных мифа, которые нужно развеять
Ортопедия: что такое молоток на пальце ноги?
Полая стопа: что это такое и как ее распознать
Профессиональные (и непрофессиональные) заболевания: ударные волны для лечения плантарного фасциита
Плоскостопие у детей: как распознать и что с этим делать
Варикозное расширение вен: для чего нужны эластичные компрессионные чулки?
Сахарный диабет: симптомы, причины и значение диабетической стопы



