Coagulopathy เหนี่ยวนำให้เกิดการบาดเจ็บ อัตราส่วนคงที่หรือการบำบัดแบบกำหนดทิศทางเป้าหมาย?
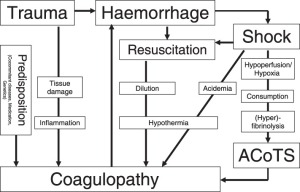
การบาดเจ็บที่เกิดจาก coagulopathy (TIC) ปัจจุบันได้รับการยอมรับว่าเป็นหนึ่งในผู้มีส่วนร่วมสำคัญในการเสียชีวิตของผู้ป่วยบาดเจ็บสาหัส
ทางเดินพยาธิสรีรวิทยาของมันถูกถกเถียงกันและยังไม่เป็นที่รู้จัก แต่ดูเหมือนจะชัดเจนและเป็นที่ยอมรับกันอย่างกว้างขวางว่าสถานะ profibrinolytic เกิดขึ้นจากปัจจัยหลายอย่างและแตกต่างกันที่เกี่ยวข้องกับการบาดเจ็บทำให้เกิดอาการเฉียบพลัน การบริโภค Fibrinogen. ที่จริงแล้วปัจจัยของ Thrombin และ Coagulation นั้นดูเหมือนว่าจะได้รับการเก็บรักษาไว้และใช้งานได้ดีแม้ในผู้ป่วยที่มีบาดแผลไม่ดี
การขาดแคลน Fibrinogen อย่างน้อยที่สุดในช่วงเริ่มต้นของการบาดเจ็บเป็นสาเหตุที่แท้จริงของการ coagulopathy และต้องได้รับการยอมรับในช่วงต้นและรักษาเพื่อกลับคืนการเปลี่ยนแปลงการแข็งตัวของเลือดที่มีอยู่ในส่วนใหญ่ของผู้ป่วยบาดแผล
TIC: การรักษาคืออะไร?
การทดแทน Fibrinogen ที่เสื่อมสภาพอย่างหนาแน่น เป็นการบำบัดทางเลือกในผู้ป่วยเฉียบพลัน TIC สองวิธีในการบรรลุเป้าหมายนี้เมื่อไม่นานมานี้แสดงให้เห็นว่าเป็นไปได้และจากมุมมองที่ต่างกันมีประสิทธิภาพ
ที่แรกก็คือ การเปลี่ยน Fibrinogen ด้วย PRBC, FFP และ PLT ด้วยอัตราส่วนคงที่ (1: 1: 1 หรือ 1: 1: 2)
ส่วนที่สองคือ a การบำบัดเป้าหมาย (GDT) ด้วยการให้ Fibrinogen concentrate บนฐานของรายละเอียดเกี่ยวกับ thromboelastography ของก้อนที่กำหนดเป้าหมายเพื่อเป็นแนวทางในการบริหาร Fibrinogen และติดตามรายละเอียดของการเกิดก้อนแข็งตัว
TIC: อะไรคือความท้าทายในภาวะฉุกเฉินทางบาดแผลประเภทนี้
ความท้าทายทางคลินิกสำหรับแพทย์ที่ประสบกับภาวะฉุกเฉินในภาวะฉุกเฉินทั้งในโรงพยาบาลและโรงพยาบาลคือการ ต้นรู้ TIC ในผู้ป่วยที่มีคะแนนความบาดเจ็บต่ำและมีการเก็บรักษาพารามิเตอร์ทางสรีรวิทยาไว้อย่างดี การรับรู้ถึงการเปลี่ยนแปลงระบบการแข็งตัวของเม็ดเลือดขาวในระยะเริ่มต้นนำไปสู่การสนับสนุนการแข็งตัวของต้นและหวังว่าจะได้ผลลัพธ์ที่ดีขึ้น
ไม่มีหลักฐานชัดเจนและเป็นเอกฉันท์ในเรื่องนี้ ตัวชี้วัดทางโลหิตวิทยาหรือทางคลินิกเพื่อใช้เป็นระดับความเสี่ยงการแข็งตัวของเลือดอย่างเฉียบพลัน ในผู้ป่วยที่บาดเจ็บ
TIC: การประชุมฉันทามติในอิตาลี
เมื่อเดือนกุมภาพันธ์ 2015 ที่เมืองโบโลญญาผู้เชี่ยวชาญด้านการบาดเจ็บรายใหญ่ของอิตาลีให้การประชุมฉันทามติในหัวข้อนี้ ผลลัพธ์ของการประชุมนำไปสู่การลงมติครั้งแรก แต่ไม่สำคัญน้อยไปกว่าการปลูกฝังหลักของทฤษฎีที่ฐานของการรับรู้และการรักษา TIC
ขั้นตอนแรกของการปลูกฝังนี้คือการตัดสินใจในการรักษาผู้ป่วยและเมื่อการรักษานั้นไร้ประโยชน์ ถ้าการรักษาไม่เป็นประโยชน์ ขั้นตอนที่สองคือการจำแนกตามค่าทางโลหิตวิทยาและพารามิเตอร์ทางคลินิกผู้ป่วยที่มีความเสี่ยงต่อการเกิดอาการ coagulopathy. ค่าบางอย่างถูกระบุว่าเหมาะสมกับการแบ่งกลุ่มความเสี่ยง แต่ในหมู่ผู้เข้าร่วมประชุมไม่ได้เป็นเอกฉันท์ซึ่งเป็นระดับการตัดที่สำคัญและมีความสำคัญมากที่สุดที่จะใช้
พ.ศ. , HB, SBP, ระดับแลคเตทเป็นตัวชี้วัดที่ต้องการมากที่สุดสำหรับการรับรู้ของ TIC ขั้นต่อไปหลังจากตระหนักถึงความเสี่ยงของการ coagulopathy เป็นทางเลือกของการแข็งตัวอย่างยั่งยืน ผู้เชี่ยวชาญด้านความเห็นนี้ได้รับการยอมรับในคำแถลงนี้ แต่ไม่ได้เป็นวิธีที่ดีที่สุดในการดำเนินการดังกล่าว: การบำบัดด้วยเป้าหมาย (การให้คำแนะนำเกี่ยวกับพลาสมาและการกำหนดเป้าหมายของ Fibrinogen) หรือการแก้ไขอัตราส่วนด้วย PRBC FFP to PLT
จนถึงที่นี่ฉันทามติ
TIC: มีอะไรมากกว่านี้
Giuseppe Nardi, การทำงานที่เข้มข้นในกรุงโรมที่ศูนย์ช็อกและการบาดเจ็บของ Azienda Ospedaliera S. Camillo Forlanini และได้รับการยอมรับว่าเป็นหนึ่งในผู้เชี่ยวชาญหลักในการบาดเจ็บพยายามที่จะไปไกลกว่าคำชี้แจงนี้เพื่อออกแบบเส้นทางที่ชัดเจนสำหรับการสืบสวนในอนาคตและความหวังใหม่ ๆ
คงที่ขีดเส้นใต้ค่าอัตนัยของข้อมูล เขาระบุค่าปิดที่อาจเกิดขึ้นสำหรับแต่ละตัวชี้วัดที่สำคัญที่สุดของการจับตัวเป็นก้อนในช่วงต้นในการบาดเจ็บ
เขาชี้ว่า:
- BE -6
- SBP ↓ 100 mmHg
- HB ↓ 10 มก. / ดล
- แลคเตท↑ 5 mmol / L
กล่าวได้ว่าค่าที่ได้จากการคาดการณ์การพร่องของ fibrynogen (ค่าเฉลี่ยของ fibrynogen ในพลาสมามีตั้งแต่ 200 ถึง 450 mg / dl และแนวทางปัจจุบันแนะนำให้รักษาระดับ fibrynogen ในพลาสมามากกว่า 150 m g / dl) และ บนฐานของค่าเหล่านั้นเขาตั้งสมมติฐานว่าด้วยการประมาณที่ดีแพทย์สามารถระบุความเสี่ยงของการแข็งตัวของการบาดเจ็บที่เกิดขึ้น
Nardi ตามข้อสันนิษฐานของเขาในบทความที่ดีบางเรื่องที่มีอยู่ในวรรณคดี แต่เขากล่าวถึงบทความหนึ่งโดยเฉพาะ:
การประมาณค่าระดับไฟบริโนเจนในพลาสมาโดยพิจารณาจากฮีโมโกลบิน ส่วนเกินของเบส และคะแนนความรุนแรงของการบาดเจ็บตาม ห้องฉุกเฉิน การรับเข้า [1]

นี่คือการศึกษาย้อนหลังของผู้ป่วยบาดเจ็บที่สำคัญ (ISS ≥16) ด้วยการวิเคราะห์ไฟบริโนเจนในพลาสมาเมื่อเข้ารับการรักษาด้วย ER ไฟบริโนเจนในพลาสมามีความสัมพันธ์กับ Hb, BE และ ISS เพียงอย่างเดียวและร่วมกัน
การศึกษาที่มีการหวนกลับมีความเสี่ยงต่อการสร้างความอับอายแม้จะมีการวิเคราะห์การถดถอย
ผู้เขียนสรุป:” เมื่อเข้ารับการรักษา ER, FIB ของผู้ป่วยบาดเจ็บที่สำคัญแสดงให้เห็นว่ามีความสัมพันธ์ที่แข็งแกร่งกับพารามิเตอร์ห้องปฏิบัติการประจำได้อย่างรวดเร็วเช่น Hb และ BE พารามิเตอร์ทั้งสองนี้อาจเป็นเครื่องมือที่ชาญฉลาดและรวดเร็วในการระบุผู้ป่วยบาดเจ็บรายใหญ่ที่มีความเสี่ยงต่อการเกิดภาวะ การคำนวณต้นของสถานีอวกาศนานาชาติสามารถเพิ่มความสามารถในการทำนาย FIB ในผู้ป่วยเหล่านี้ เราเสนอว่าสามารถประเมิน FIB ในช่วงแรกของการดูแลผู้บาดเจ็บตามการทดสอบข้างเตียง”
นาร์ดีพร้อมด้วย Osvaldo Chiara, Giovanni Gordini และผู้เชี่ยวชาญที่มีชื่อเสียงในด้านการบาดเจ็บเป็นส่วนหนึ่งของ เครือข่ายการปรับปรุงการบาดเจ็บ (TUN) และการสนับสนุนขั้นตอนการสนับสนุน Coagulopathy ต้น (ECS):
"โปรโตคอลมีจุดมุ่งหมายเพื่อ หลีกเลี่ยงการใช้พลาสมาในผู้ป่วยที่จะต้องมีจำนวน จำกัด PRBCs, ลดภาวะแทรกซ้อนที่เกี่ยวข้องกับพลาสม่าและปรับปรุงการแข็งตัวของเลือดในผู้ป่วยที่ต้องการการถ่ายเลือดจำนวนมาก ผ่านการฟื้นฟูสมรรถภาพของ fibrynogen ในช่วงต้น. โพรโทคอล ECS ได้รับการพัฒนาโดยสมมติว่ามีจุดเฝ้าระวังการจับตัวเป็นก้อน แต่ยังสามารถนำไปใช้หากการตรวจสอบ viscoelastic ไม่สามารถใช้ได้ ECS จะนำไปใช้โดยศูนย์การบาดเจ็บ TUN ที่มีการตรวจสอบผลกระทบทางเศรษฐกิจและผลลัพธ์ทางคลินิกอย่างเข้มงวด” (จาก Giuseppe Nardi, Vanessa Agostini, Beatrice Rondinelli Maria et al. การป้องกันและการรักษาของ coagulopathy บาดเจ็บ (TIC) โปรโตคอลที่ต้องการจากกลุ่มวิจัยอัปเดตการบาดเจ็บของอิตาลี) [2]
หลักการพื้นฐานของ ECS สามารถสรุปได้:
- ผู้ป่วยโรคริดสีดวงทวารทั้งหมด (or เสี่ยงต่อการตกเลือด) ควรได้รับ ก่อน ป้องกัน-ละลายลิ่มเลือด การรักษาด้วย (ภายใน 3 แรก ชั่วโมงการบาดเจ็บ)
- ความรุนแรง ของ hypoperfusion และ ความเสี่ยงของ coagulopathy สัมพันธ์กับ ระดับของ ให้น้ำนม และ BE และ pH และ มีค่า of PA และ Hb.
- ในกรณีที่เลือดไหลบ่า fibrinogen เป็นปัจจัยที่สำคัญที่สุดในกระบวนการจับตัวเป็นก้อนและควรถูกแทนที่ด้วยต้น
- ส่วนปัจจัยการแข็งตัวของเลือดที่เหลือจะลดลงอย่างมีนัยสำคัญในเวลาต่อมาและเฉพาะในภาวะตกเลือด
- เกล็ดเลือดลดลงอย่างมากหลังจากมีเลือดออกมาก แต่การทำงานของพวกเขาอาจลดลงอย่างมากจากภาวะ hypothermia
- การควบคุมและการแก้ไขภาวะ hypothermia เป็นสิ่งจำเป็น
- ความท้าทายของเหลวสามารถทำได้โดยใช้ crystalloids ในผู้ป่วยที่มีเลือดออกซึ่งไม่ต้องการการถ่ายเลือดจำนวนมาก (PR6 PRBC ภายใน 24 ชั่วโมง)
- ควรหลีกเลี่ยงการถ่ายพลาสมาและ PTL ไปยังผู้ป่วยที่ไม่มีเลือดออกมาก
- ในกรณีที่ เลือดออกขนาดใหญ่เป็นที่พึงปรารถนาที่จะถ่ายพลาสมาในช่วงแรกที่สัมพันธ์กับพลาสมา / PRBC ในอัตราส่วน 1: 2 หรือ 1: 1
- มันเป็น ไม่จำเป็นต้องเริ่มถ่ายเลือดของเกล็ดเลือดทันทีหลังจากที่เข้ารับการรักษา ของผู้ป่วย (ยกเว้นในกรณีของการบำบัดด้วยการรวมตัวกัน)
- ตรวจสอบการแข็งตัวควรรับประกัน โดยวิธี viscoelastic (ROTEM / TEG) ในกรณีที่ไม่มีพารามิเตอร์การแข็งตัวของเครื่องมือเหล่านี้ (INR, PTT) ผ่าน fibrinogen และเกล็ดเลือดต้องได้รับการตรวจสอบเป็นระยะ ๆ
แต่สมมติฐานเหล่านั้นจะเกี่ยวข้องกับโลกทางคลินิกได้อย่างไร
การกำหนดค่าพารามิเตอร์และค่าที่กำหนดให้รู้จัก TIC อาจเป็นสิ่งที่ดี ก้าวไปข้างหน้าในการเลือกผู้ป่วยที่เหมาะสมในผู้ที่เริ่มต้นการช่วยชีวิตตอนต้นหลีกเลี่ยงทั้งความเสี่ยงของการสัมผัสกับผลข้างเคียงที่ไม่จำเป็นกว่าความเป็นไปได้ของการสูญเสียทรัพยากรทางการแพทย์ที่มีค่า
พื้นที่ ผลสัมฤทธิ์ทางการเรียนของระดับเป้าหมายของ fibrinogen ในพลาสมา (ด้วยพลาสมาสดแช่แข็งในอัตราส่วนคงที่หรือตามเป้าหมายการบริหารของ Fibrinogen เข้มข้น) สามารถเป็นระดับต่อไปสำหรับการรักษาผู้ป่วยที่ได้รับบาดเจ็บ
ในแง่ของ การรักษาการช่วยฟื้นคืนชีพควบคุมความเสียหายและการสนับสนุนเบื้องต้นของการแข็งตัว ต้องให้คำแนะนำทางคลินิกของเราในการรักษาผู้ป่วยที่บาดเจ็บ
- จำกัด การบริหารจัดการของเหลว เพื่อให้บรรลุความดันโลหิตหัวใจบีบ
- ให้ผลิตภัณฑ์จากเลือด (PRBC, FFP, Fibrinogen concentrate, PLT ... ) ASAP เพื่อเปรียบเทียบการแข็งตัวของกล้ามเนื้อหลังการบาดเจ็บ
- ส่งผู้ป่วยใน OR เพื่อแก้ไขสาเหตุที่สามารถรักษาได้ของการมีเลือดออก
อ่านนอกจากนี้
การเหนี่ยวนำที่เกิดจากการบาดเจ็บจากการบาดเจ็บ: วิธีการกระตุ้นและกลไกของ TIC ต้นสัปดาห์
การช่วยชีวิตโดยใช้ของเหลวในผู้ป่วยบาดเจ็บเลือดออก: คุณทราบหรือไม่ว่าของเหลวชนิดใดที่เหมาะสมและกลยุทธ์ที่ถูกต้อง?
บทความ 2014 ที่ดีที่สุดเกี่ยวกับการบาดเจ็บและบาดแผล
บาดแผลภายในที่ไม่เป็นบาดแผลในผู้ป่วยที่รักษาด้วยการใช้สารกันเลือดแข็งตัว
อ้างอิง:
- Coagulopathy บาดแผลเฉียบพลัน Karim Brohi, BSc, FRCS, FRCA, Jasmin Singh, MB, BS, BSc, Mischa Heron, MRCP, FFAEM และ Timothy Coats, MD, FRCS, FFAEM
- Coagulopathy จากการบาดเจ็บการทบทวนกลไก John R. Hess, MD, MPH, FACP, FAAAS, Karim Brohi, MD, Richard P. Dutton, MD, MBA, Carl J. Hauser, MD, FACS, FCCM, John B. Holcomb, MD, FACS, Yoram Kluger, MD, Kevin Mackway-Jones, MD, FRCP, FRCS, FCEM, Michael J. Parr, MB, BS, FRCP, FRCA, FANZCA, FJFICM, Sandro B. Rizoli, MD, PhD, FRCSC, Tetsuo Yukioka, MD, David B Hoyt, MD, FACS และ Bertil Bouillon, MD
- บทบาทของไฟโบรเจนในการเกิด coagulopathy ที่เกิดจากการบาดเจ็บ D. Fries, WZ Martini
- การแข็งตัวของหลอดเลือดในปฐมวัยเมื่อเข้ารับการรักษาในโรงพยาบาลคาดการณ์การขาดดุลของ fibrynogen ที่เริ่มต้นหรือล่าช้าในผู้ป่วยที่ได้รับบาดเจ็บอย่างรุนแรง Deras, Pauline MD; Villiet, Maxime PharmD; Manzanera, Jonathan MD; Latry, Pascal MD; Schved, Jean-François MD, PhD; Capdevila, Xavier MD, PhD; Charbit, Jonathan MD
- ความถี่การแบ่งชั้นความเสี่ยงและการจัดการบำบัดโรคหลอดเลือดสมองเฉียบพลันภายหลังบาดแผล M. Maegele
[2] การป้องกันและรักษาอาการเหนื่อยล้าจากการชักนำให้เกิดอาการชัก (TIC) โปรโตคอลที่คาดการณ์ไว้จากกลุ่มวิจัยการปรับปรุงการบาดเจ็บของอิตาลี Giuseppe Nardi, วาเนสซ่า Agostini, เบียทริซ Rondinelli, Maria Grazia Bocci, สเตฟาโนดิบาร์โตโลเม Giovanni Bini, Osvaldo Chiara, Emiliano Cingolani, เอลวิโอเดบลาซิโอ, จิโอวานนี่ Gordini, คาร์โลคอนกอลลิ