
Má Uganda EMS? Studie pojednává o vybavení sanitky a chybí vyškolení odborníci
9. července 2020, MAkerere University, School of Public Health provedla specifický průzkum stavu EMS a akutního zdravotnického zařízení v Ugandě. Zjistili, že na nižší než celostátní úrovni byl především nedostatek vybavení pro sanitky, jako jsou nosítka pro sanitky, páteřní desky a také nedostatek vyškolených profesionálů.
Pouze 16 (30.8%) z 52 hodnocených přednemocničních poskytovatelů mělo standardní pohotovostní vozidla s požadovanou sanitkou zařízení, léky a personál, aby správně reagovaly na nouzový scénář. Tomu porozuměla Makerere University po průzkumu v Ugandě. To znamená, že téměř 70% sanitky v Ugandě nemají kapacitu pro lékařskou péči v přednemocničním prostředí.
V rámci průzkumu uvedli, že ministerstvo zdravotnictví (MZ) uznalo potřebu zlepšení sanitních služeb. Cílem této studie je zjistit stav pohotovostní lékařské služby (EMS) a akutního zdravotnického zařízení v Ugandě. Provedli následující hodnocení na vnitrostátní i nižší než celostátní úrovni, přičemž zvážili kapacitu EMS na úrovni před nemocnicí a na zařízení pomocí nástroje pro hodnocení systémů pro mimořádnou péči Světové zdravotnické organizace (WHO) (ECSSA).
Přestože bylo provedeno několik studií k posouzení přednemocniční péče v Kampale [7,8,9], zdá se, že nebyla provedena žádná studie k posouzení stavu EMS a akutního zdravotnického zařízení v Ugandě na vnitrostátní úrovni.
Cíl studie a základy: role profesionálů a vybavení sanitky v Ugandě EMS
Jako pohotovostní lékařská služba (EMS) by také záchranné služby v Ugandě měly organizovat všechny aspekty péče poskytované pacientům v přednemocničním nebo mimo nemocničním zařízení [1]. Zdravotníci a EMT (také v roli řidičů sanitky) musí řídit pacienty se speciálním vybavením sanitky. Cílem by mělo být zlepšení výsledků u pacientů s kritickými podmínkami, jako jsou porodnice, lékařské mimořádné události, těžká zranění a jiná závažná časově citlivá onemocnění.
Přednemocniční péče není oborem výhradně omezeným na zdravotnictví, ale může zahrnovat i další sektory, jako je policie a hasiči. Kromě přednemocniční péče jsou výsledky pacientů výrazně ovlivněny akutní péčí poskytovanou v přijímajícím zdravotnickém zařízení [4]. Přežití a zotavení pacienta závisí na přítomnosti náležitě vyškoleného zdravotnického personálu a dostupnosti nezbytného vybavení sanitky, jako jsou nosítka, Spinální desky, kyslíkový systém a tak dále, léky a zásoby v minutách a hodinách po příjezdu kriticky nemocného pacienta do zdravotnického zařízení [5].
EMS v Ugandě: vybavení sanitky a vyškolení profesionálové chybí - Velikost vzorku a metodika odběru vzorků
Zdravotnický systém Ugandy je uspořádán do tří hlavních úrovní:
- národní doporučení nemocnice
- regionální doporučení nemocnice
- všeobecné (okresní) nemocnice
V okrese jsou zdravotní centra s různými schopnostmi:
Zdravotní středisko I a II: nejzákladnější zdravotnické zařízení. Nevhodné pro vážné zdravotní stavy [11];
Zdravotní středisko II a IV: nejkomplexnější lékařské služby.
Univerzita Makerere získala od MoH vzorek vzorkování všech zdravotnických zařízení v Ugandě a tento seznam rozčlenila podle zdravotnických oblastí. Zdravotní regiony byly dále seskupeny do 4 ugandských regionálních správních oblastí Ugandy [12] (tj. Na sever, východ, západ a střední), aby se zajistilo, že ve vzorku bude zastoupen každý geoprávní region. V každém georegionálním regionu studijní tým náhodně vybral jeden zdravotnický region (obr. 1 - níže).
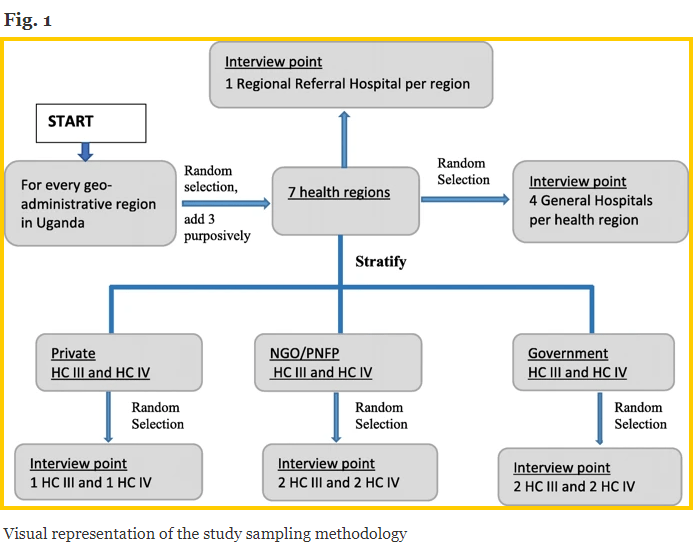
Záměrně zahrnovaly tři další oblasti zdraví: oblast zdraví Arua v západním Nilu, protože je hostitelem velké populace uprchlíků, což může mít dopad na přístup a dostupnost EMS. Další oblastí je oblast Karamoja, protože má historii konfliktů a byla historicky znevýhodněna zlým přístupem ke všem sociálním službám. Třetím je okres Kalangala, který se skládá z 84 ostrovů, a proto má jedinečné dopravní přístupové výzvy.
Tým vědců z Makerere University seskupil všechny HC ve vybraných zdravotnických regionech podle vlastnictví (tj. Ve vlastnictví státu, soukromá nezisková / nevládní organizace (PNFP / NGO) a soukromé ziskové HC). Pro každý zdravotnický region náhodně vybrali 2 soukromá zisková zdravotnická střediska (tj. 1 HC IV a 1 HC III), 4 zdravotní střediska PNFP / NGO (tj. 2 HC IV a 2 HC III) a 4 vládní společnosti zdravotní střediska (tj. 2 HC IV a 2 HC III). Pokud ve vybraných zdravotnických regionech neexistoval soukromý zisk nebo PNFP / NGO HC III nebo HC IV, vyplnili slot (y) státem HC III nebo HC IV ve vlastnictví státu.
Jejich strategie odběru vzorků vedla k tomu, že velikost vzorku obsahovala 7 regionálních doporučujících nemocnic, 24 všeobecných (okresních) nemocnic, 30 HC IV a 30 HC III. Kromě toho byl okres Kampala považován za zvláštní region kvůli svému statutu hlavního města s vysokou koncentrací zdravotnických zdrojů. Ze tří RRH (tj. Rubaga, Nsambya a Naguru) ve městě byl do vzorku studie přidán jeden RRH (Naguru).
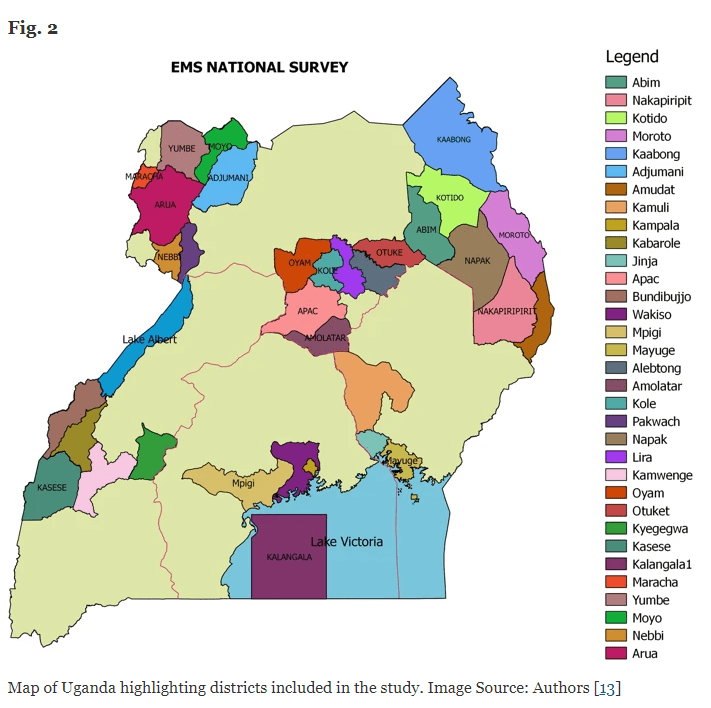
Kromě toho zahrnuli policii jako poskytovatele před nemocniční péčí, protože často bývají prvními respondenty při nehodách a zajišťují transport obětí. Studie je průřezovým celostátním průzkumem, který zahrnuje 7 zdravotnických regionů, 38 okresů (obr. 2) [13], 111 zdravotnických zařízení a 52 poskytovatelů přednemocniční péče. Z každého z 38 okresů vedli výzkumní pracovníci rozhovor s jedním vyšším okresním důstojníkem, nejčastěji okresním zdravotním úředníkem, který je okresním rozhodovacím orgánem, a celkem 202 klíčových zaměstnanců zapojených do péče o EMS a akutního zdravotnického zařízení.
V Ugandě chybí vybavení sanitky a vyškolení odborníci: sběr dat
Vědci z Makerere University upravili nástroj pro hodnocení systémů WHO Emergency Care Systems [14] vyvinutý Teri Reynoldsem a dalšími [10]. To jim pomohlo shromažďovat údaje o EMS na úrovni před nemocnicí a ve zdravotnických zařízeních. Nástroj se skládal z kontrolních seznamů a strukturovaných dotazníků, které hodnotily šest pilířů zdravotnického systému: vedení a správa; financování; informace; pracovní síla ve zdravotnictví; lékařské výrobky; a poskytování služeb. Rovněž přezkoumali zprávy z předchozích studií EMS v Ugandě [7,8,9] a zaplnili mezery v informacích díky klíčovému informativnímu rozhovoru s vyšším úředníkem MOH.
EMS v Ugandě: Přehled výsledků vybavení sanitky a vyškolených profesionálů chybí
Následující tabulka shrnuje výsledky zjištěné v různých oblastech na vnitrostátní i nižší než národní úrovni. Podrobnější výsledky naleznete v odkazech na konci článku.

Data o EMS v Ugandě: diskuse
Ukázalo se, že Uganda má v oblasti lékařské pohotovosti hluboký nedostatek národní politiky, pokynů a standardů. Tento nedostatek se odráží v jakémkoli odvětví zdravotnictví: financování; lékařské výrobky a koordinace.
Nouzové oblasti ve zdravotnických zařízeních postrádaly nejzákladnější sanitární vybavení a léky jak ke sledování, tak k léčbě různých pohotovostních zdravotních stavů. Tento závažný nedostatek vybavení a léků byl pozorován na všech úrovních zdravotního systému. Přesto byla soukromá zdravotnická zařízení a sanitky relativně lépe vybavena než vládní. Omezená dostupnost a funkčnost sanitního vybavení pro reakci na mimořádné zdravotní stavy znamenala, že pacienti dostávali velmi omezenou péči v přednemocniční fázi a poté byli přepravováni do zdravotnických zařízení, která byla jen okrajově lépe vybavena pro řízení jejich akutních událostí.
Pohotovostní služby sužovaly špatné vybavení, koordinace a komunikace. Nejméně 50% dotazovaných poskytovatelů EMS uvedlo, že zdravotnická zařízení nikdy neinformovali před přenosem mimořádných událostí. To, že nemocnice, včetně regionálních doporučení, neměly k dispozici EMS 24 ha denně. Ve skutečnosti jsou kolemjdoucí a příbuzní často jedinými, kteří zdravotně pomáhají pacientům. A policejní hlídková vozidla byla nejobvyklejším (pro 36 z 52 poskytovatelů) způsobem přepravy pacientů, kteří potřebují pohotovostní péči.
Studie definovala sanitku jako pohotovostní vozidlo poskytující jak pohotovostní přepravu, tak péči v přednemocničním prostoru, což znamenalo, že většina poskytovatelů před nemocnicí neměla sanitky, ale oni byli poskytovateli pohotovostní přepravy. Navíc na všech úrovních existovaly důkazy o nedostatečném financování EMS.
Limity této studie jsou chyby měření vyplývající ze spoléhání se na vlastní hlášení u některých výsledků (např. Využití dat pro plánování). Většina klíčových výsledků (dostupnost a funkčnost léčivých přípravků) ve studii však byla měřena přímým pozorováním. Zjištění výzkumných pracovníků potvrzují výsledky z jiných studií využívajících podobnou metodologii, která shledala nedostatek vedení, legislativy a financování jako klíčové překážky rozvoje EMS v rozvojových zemích [16].
Ten, o kterém se hovoří v tomto článku, byl celostátní průzkum, a proto by mohla být zjištění zobecněna pro celou Ugandu. Zjištění by mohla být také zobecněna na další země s nízkými a středními příjmy v Africe, které nemají systémy EMS [1], a lze je proto použít k vedení úsilí zaměřených na zlepšení systémů EMS v těchto prostředích.
Na závěr…
Uganda má víceúrovňový systém zdravotnických zařízení, do kterých mohou pacienti jít za lékařskou péčí. Z výše uvedených zjištění by se však mnozí mohli zeptat „Má Uganda EMS?“. Musíme upřesnit, že tato studie byla provedena v době, kdy neexistovala žádná politika EMS, žádné normy a velmi špatná koordinace na vnitrostátní a nižší než vnitrostátní úrovni.
Podle zjištění společnosti Makerere University se tedy zdá rozumné dospět k závěru, že ve skutečnosti neexistoval žádný EMS, ale byla zavedena řada důležitých složek, které by mohly být restrukturalizovány jako výchozí bod pro zavedení systému. Tím by se vysvětlil důvod vybavení sanitky a nedostatek řádně vyškoleného personálu. Proběhl však proces přípravy politik a pokynů pro zřízení EMS.
REFERENCE
- Mistovich JJ, Hafen BQ, Karren KJ, Werman HA, Hafen B. Prehospitální pohotovostní péče: Zdraví haly Brady; 2004.
- Mold-Millman NK, Dixon JM, Sefa N, Yancey A, Hollong BG, Hagahmed M., et al. Stav systémů pohotovostní lékařské služby (EMS) v Africe. Prehosp Disaster Med. 2017; 32 (3): 273–83.
- Plummer V, Boyle M. EMS systémy v zemích s nižšími středními příjmy: přehled literatury. Prehosp Disaster Med. 2017; 32 (1): 64–70.
- Hirshon JM, Risko N, Calvello EJ, SSdR, Narayan M, Theodosis C, et al. Zdravotnické systémy a služby: role akutní péče. Bull World Health Organ. 2013; 91: 386–8.
- Vysmívat se C, Lormand JD, Goosen J, Joshipura M, Peden M. Pokyny pro základní péči o trauma. Ženeva: Světová zdravotnická organizace; 2004.
- Kobusingye OC, Hyder AA, Bishai D, Joshipura M, Hicks ER, Mock C. Pohotovostní lékařské služby. Priority řízení disků Dev Země. 2006; 2 (68): 626–8.
- Bayiga Zziwa E, Muhumuza C, Muni KM, Atuyambe L, Bachani AM, Kobusingye OC. Zranění v silniční dopravě v Ugandě: časové intervaly před nemocniční péčí od místa srážky po nemocnici a související faktory ugandská policie. Int J Inj Contr Saf Promot. 2019; 26 (2): 170–5.
- Mehmood A, Paichadze N, Bayiga E, et al. 594 Vývoj a pilotní testování nástroje rychlého hodnocení pro přednemocniční péči v Kampale v Ugandě. Prevence úrazů. 2016; 22: A213.
- Balikuddembe JK, Ardalan A, Khorasani-Zavareh D, Nejati A, Raza O. Nedostatky a kapacity ovlivňující předhospitalizační pohotovostní péči o oběti silničních dopravních nehod ve větší metropolitní oblasti Kampala: průřezová studie. BMC Emerg Med. 2017; 17 (1): 29.
- Reynolds TA, Sawe H, Rubiano AM, Do Shin S, Wallis L, Mock CN. Posílení zdravotních systémů pro poskytování pohotovostní péče. Priority pro kontrolu nemocí: Zlepšení zdraví a snížení chudoby 3. vydání: Mezinárodní banka pro obnovu a rozvoj / Světová banka; 2017.
- Acup C, Bardosh KL, Picozzi K, Waiswa C, Welburn SC. Faktory ovlivňující pasivní dohled nad T. b. lidská africká trypanosomiáza v Ugandě. Acta Trop. 2017; 165: 230–9.
- Wang H, Kilmartin L. Porovnání venkovského a městského sociálního a ekonomického chování v Ugandě: poznatky o využití mobilní hlasové služby. J Urban Technol. 2014; 21 (2): 61–89.
- Vývojový tým QGIS. Geografický informační systém QGIS 2018. K dispozici na adrese: http://qgis.osgeo.org.
- Světová zdravotnická organizace. Pohotovostní a traumatická péče Ženeva, Švýcarsko. 2018. K dispozici na adrese: https://www.who.int/emergencycare/activities/en/.
- Hartung C, Lerer A, Anokwa Y, Tseng C, Brunette W, Borriello G. Otevřená datová sada: nástroje pro vytváření informačních služeb pro rozvojové regiony. In: Sborník ze 4. mezinárodní konference ACM / IEEE o informačních a komunikačních technologiích a rozvoji. Londýn: ACM; 2010. p. 1–12.
- Nielsen K, zesměšňovat C, Joshipura M, Rubiano AM, Zakariah A, Rivara F. Hodnocení stavu předhospitální péče v 13 zemích s nízkými a středními příjmy. Prehosp Emerg Care. 2012; 16 (3): 381–9.
AUTORY
Albert Ningwa: Katedra kontroly nemocí a životního prostředí, Makerere University School of Public Health, Kampala, Uganda
Kennedy Muni: Katedra epidemiologie, University of Washington, Seattle, WA, USA
Frederick Oporia: Katedra kontroly nemocí a životního prostředí, Makerere University School of Public Health, Kampala, Uganda
Josepha Kalanziho: Oddělení pohotovostních lékařských služeb, Ministerstvo zdravotnictví, Kampala, Uganda
Esther Bayiga Zziwa: Katedra kontroly nemocí a životního prostředí, Makerere University School of Public Health, Kampala, Uganda
Claire Biribawa: Katedra kontroly nemocí a životního prostředí, Makerere University School of Public Health, Kampala, Uganda
Olivová Kobusingye: Katedra kontroly nemocí a životního prostředí, Makerere University School of Public Health, Kampala, Uganda
PŘEČTĚTE SI TAKÉ
EMS v Ugandě - Uganda Ambulance: Když vášeň setká oběť
Uganda pro těhotenství s Boda-Boda, motocyklové taxíky používané jako motocyklové sanitky
Uganda: 38 nových sanitek na návštěvu papeže Františka
ZDROJE
BMS: BioMed Central - Stav pohotovostních lékařských služeb a péče o akutní zdravotnická zařízení v Ugandě: zjištění z národního průřezového průzkumu
Peer Review: Stav pohotovostních lékařských služeb a péče o akutní zdravotnická zařízení v Ugandě: zjištění z národního průřezového průzkumu
Škola veřejného zdraví Vysoká škola zdravotnických věd, Makerere University
WHO: pohotovostní péče



