Medikuntza Corner - Haurdunaldian Tachycardiac Arritmiaren Kudeaketa
Haurdun ez dagoen biztanleriarekin konparatuta, arritmia kardiakoak haurdunaldian arraroak dira eta 1.2 inguru 1000 haurdun dauden haurren artean. Hala ere, negatiboki eragin dezakete bai amaren eta bai haurraren osasunean, batez ere hipoperfusioa ekartzen badute.
Horrela, larrialdi hauei aurre egitea garrantzitsua da. Gainera, garrantzitsua da ulertzea haurdunaldian arritmien kudeaketa haurdun ez dagoen pazientearengandik nabarmen alda daitekeela arritmiaren aurkako botikek eta sedazioarekin terapia elektrikoak izan ditzaketen ondorioak direla eta. Honela, haurdun dagoen pazientearen ebaluazio eta kudeaketaren berrikuspen laburra da, arritmia bat duten larrialdi sailera. Bradikardia patologikoa oso arraroa da haurdunaldian eta ez da gaur egungo artikulu honetan sartuko.
Takikardiako arritmien kudeaketa Haurdunaldian: hiru kasu
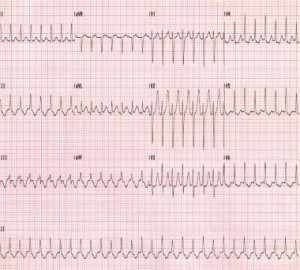
Kasu 1: 37 urte bitarteko G1P0 emakumezkoak 17 aste inguru haurdunaldian adina larrialdi sailari (ED) aurkezten dio lasterketako bihotzaren kexa nagusia. Iraganeko edozein mediku historia ukatzen du. Bihotz taupadak 180 taupada minutuko (bpm) ditu, baina, bestela, bere bizi-zeinuak muga normalen barruan daude. Bularreko mina ukatzen du. Jarraian ageri da bere elektrokardiograma (EKG):
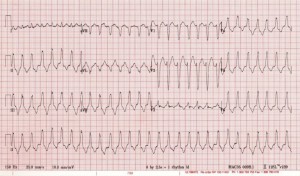
Kasu 2: G21P1 0 urteko emakumezkoa, gutxi gorabehera, 16 asteko haurdunaldian, syncope kexa nagusiak aurkezten ditu. EGEra iristen da arduragabekeriaz, baina alerta eta bideratua dago eta ezin du hitz egin. Bularreko mina arin batzuk kexatzen ditu. Bihotz-bihotzez 160 bpm da eta odol-presioa 85 / 60 mmHg da. Beste bizidunen seinaleak mugen barruan daude.
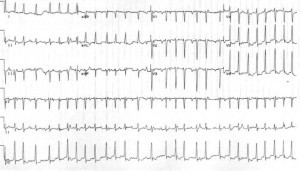
Kasu 3: G40P4 3 urteko emakumezkoa, gutxi gorabehera, 12 asteko haurdunaldian agertu da azken egunetan palpitations sentitu ondoren. Bularreko mina, sinkope edo arnasa murrizten du. Iraganeko historia medikoari uko egiten dio eta botika guztiak botatzen ditu. Hasierako bihotzeko tasa 165 bpm (irregularra) da eta bere odol presioa 130 / 80 mmHg da. Bere EKGa honela erakusten da:
Fisiologia orokorra: azterketa laburra
Haurdunaldian arritmiak bihotz gaixotasun sortzetiko, kanalopatiak eta beste bihotzeko gaixotasun estrukturalak izan daitezke. Horren adibide dira Wolff Parkinson White Gaixotasuna, biriketako hipertentsioa, erro aortiko dilatatua duen Marfan sindromea, eskuineko displasia bentrikular arritmogenikoa eta baita arteria koronarioaren gaixotasuna ere.
Haurdun ez dauden gaixoetan normalean agertzen diren arrazoiengatik ere gerta daitezke: idiopatia, infekzioa / sepsia, elektrolito anormalak, botikak, toxinak, biriketako embolia eta hipertiroidismoa. Biztanleria orokorraren antzera, arritmiaren azpiko kausa ebaluatzeko orduan ere kontuan hartu behar dira.
Haurdun dauden paziente batzuen kasuan, arritmia errepikatu daiteke lehenago diagnostikatutako bihotzeko gaixotasun batetik edo lehen aurkezpenetik. Sistema kardiobaskularrean izandako aldaketa fisiologiko eta estres ugari direla eta, haurdunaldiak bihotzeko gaixotasun estrukturala (k) diagnostikatu ez duten emakume batzuetan arritmiak sor ditzake.
Horrez gain, arritmia taktikoak ezagutzen dituzten emakumeetan, haurdunaldiak errepikapena edo larritasuna larriagotzeko arriskua sor dezake. Bihotzeko gaixotasun estrukturalei buruzko familia eta historia sakona jaso beharko lirateke, bat-bateko edo azaldu gabeko heriotza familiarraren historiaz gain.
Palpitak normalean onuragarriak eta bizirik dauden arritmiarrak paziente haurdunetan arraroak izaten dira, baina arritmia larriagoa egiteko ebaluazioa ezinbestekoa da larrialdietako medikuntzako ikuspegitik. Aurretik aipatu bezala, azpimarratzeko arrazoiak direla eta, infekzio, hyperthyroidism eta toxinak arrazoi garrantzitsuak dira. Hala eta guztiz ere, kausa azpiko ez bada aurkitzen eta / edo gaixoaren ezegonkorra bada, kudeaketa medikoa eta / edo elektrikoa bermatuko da.
Erritmo ezegonkorrak
Paziente ezegonkorretan, American Heart Association-ek (AHA) honako gomendioak egiten ditu (maila guztietan C-ren gomendioak, adituen iritziaren adostasuna, kasu-azterketak edo arreta estandarra):
(a) Jarri gaixoaren ezkerreko decubitus posizio osoan, konpresio aortokabala arintzeko.
(b) 100% oxigenoaren administrazioa aurrez aurre egiteko hipoxemia tratatzeko eta prebenitzeko.
(c) Egokiena, diafragma baino goragoko (IV) sarbidea ezarri behar da botikak zirkulazioan modu egokian banatu ahal izateko (ez larritasun umetokian oztopatuta)
d) Gaixoaren sintomak azpimarratzen dituzten arrazoiengatik ebaluatu.
Hala ere, konpromiso hemodinamikoa eragiten duen takikardia ezegonkorra duten haurdun ez dauden pazienteetan bezala, berehalako korronte zuzeneko (DC) kardioversioa adierazten da. Orokorrean, DC kardioversioa segurua dela ikusi da haurdunaldiko hiruhileko guztietan, baina fetuaren arritmia eragiteko arrisku txikia du. Hori dela eta, oso gomendagarria da posible denean, kardioversioa fetuaren kontrolarekin batera egitea eta larrialdietako zesarea (C-atala) erabilerarekin egitea. Haurdunaldiaren ondorengo faseetan dauden emakumeak pelbisa ezkerrera okertu beharko lukete kava zainaren konpresioa arintzeko. Hala ere, prozesua, elektrizitatearen dosifikazioa barne, haurdun ez dauden pazienteen kasuan bezalakoa da. Energia dosi handiagoak (360J arte) erregogorrak diren kasuetan seguruak dira oraindik ere amarentzat eta fetuarentzat.
Sedationen botika aukerak (kardiobisiorako)
Artikulu hau ere ez da haurdunaldiaren sedazio segurua berrikusteko. Hala eta guztiz ere, haurdunaldian sedation artikulu bikaina batzuk honakoak dira:
Neuman G, Koren G. MOTHERISK ROUNDS: Haurdunaldiko Sedation Prozesalaren Segurtasuna. J Obstet Gynaecol Can 2013; 35 (2): 168-73.
Shergill AK, Ben-Menachem T, Chandrasekhara V, et al. Endoskopiak emakume eta haurdun dauden emakumeen artean. Gastrointest Endosc. 2012; 76 (1): 18-24.
Tachyarrhythmias egonkorra
Haurdunaldian arritmiako gehienak egonkorrak dira eta terapia kontserbatzaileekin tratatzen dira. Medikazio terapia sintomatikoa duten pazienteetan edo / eta konplikazio hemodinamiko edo fisiologiko negatiboak sor ditzaketen taquiaritmiarrak izan behar lirateke. Jakina, konpromiso hemodinamiko akutu garrantzitsu batek hornitzaileak kardioversion kontuan hartu beharko luke, goiko atalean aipatu bezala.
Gainera, aurrez aipatu bezala, arritmearen arrazoi itzulgarriak baztertu behar dira historia eta fisika sakona, hala nola, biriketako embolismoa, hipertiroidismoa, hemorraxia edo infekzioak. Aurreko atalen historia eta / edo bihotzeko gaixotasunen egiturazko historia ere garrantzitsua dira. Behin kausa itzulgarriak baztertu eta historiaren sakontasuna lortzen denean, arintasuna lehen egonkorra izan daiteke.
Amari eta fetuari buruzko edozein botikaren arriskuak administratu aurretik berrikusi beharko lirateke. Botika antiarritmiko gehienak ez dira haurdunaldian sistematikoki aztertu eta, beraz, guztiak haurdunaldian kaltegarriak izan litezkeela ikusi behar da.
Droga gehienak elikagai eta drogen administrazioa (FDA) gisa sailkatuta daude, amiodarona eta atenolol izan ezik, hau da, D. kategoria gisa sailkatuta. Berrikuspen gisa, C kategoriak esan nahi du ezin dela arriskua baztertu eta C kategoriako edozein botika izan behar dela. Baliteke onura potentzialak fetuaren arriskuak gainditzen baditu. D kategoriak esan nahi du arriskuaren frogak daudela. Baliteke droga horren onura egon daitekeela, baina pazienteei botikaren arrisku guztiei jakinarazi behar zaiela eman aurretik.
Kontuan izan behar da 2015eko ekainetik aurrera, FDAk haurdunaldien kategoriako etiketetan aldaketa hasi zuela, eta letren erabilera ezabatu egingo dela. Gutunen ordez, botika bakoitzaren arriskuaren araberako laburpen narratiboa emango da.
30eko ekainaren 2015a ondoren FDAra bidalitako edozein botikek formatu berria erabiliko du berehala, eta 2001eko ekainetik aurrera onartutako edozein preskripzio botikek etiketa berria izango dute 3-5 urte barru. Orain arte bezala, botika antiarritmiko horietako gehienak letra-kategoria zaharraren etiketan daude oraindik, baina etorkizunean alda daitezke.
Arrisku teratogenoa ere altuena da ernalkuntza ondorengo lehenengo zortzi astetan eta, beraz, arreta berezia eskaini behar zaie haurdun dauden haurdunaldian emakumeak jasotzen dituztenak (18). Haurdunaldiko beste fase batzuetan arriskurik ez dagoela esan nahi du, baina fetuaren arriskua nabarmen murriztu da lehenengo zortzi astetan.
Azkenean, gogoratu behar da haurdunaldiko aldaketa fisiologiko askok droga-metabolismoa eragingo dutela. Aldaketa hauetakoren bat plasma bolumena handitu da, plasma proteinen murrizketa, drogak giltzurrunen arteko aldaketak eta gastrointestinaren xurgapen aldatua. Progesterona-mailak ere handitzen dira, metabolismo hepatikoa eragina izan dezaketenak. Horrela, medikazio baten dosi eraginkorrik txikiena administrazioan zuhurra da pazienteen artean.
Ondorioak
Ezberdintasun gutxi dagoen arren, haurdunaldian ariketa arrunten tachycardicaren kudeaketa ez da haurdun dagoen pazientearen antzekoa. DC kardioversioa beti egon liteke hemodinamikaren ezegonkortasunean. Arritmia supraventrikular eta ventrikularraren cardioversion farmakologikoa egonkorra da posible pazientzia. Ez dago drogarik haurdunaldian erabat seguru, baina Gehienak kategoria C dira haurdunaldian eta prestazioak arriskua gainditzen badu, medikazioa eman ahal izango da. Amiodarone eta atenolol saihestu behar diren bi botika dira gaixoaren haurdunaldian, batez ere lehenengo hiruhilekoan. Beta-blokeatzaileak edo kaltzio-kanalen blokeoak kontrolatzeko tasa kontrolatzea tachycardias supraventrikularreko pazienteek aukera dute kardioversioarentzako berehalako hautagaiak. Trazatuen arriskua oraindik ere kontuan hartu behar da eta arrisku-gaixoak LMWHrekin antikoagulatu behar lirateke edo K bitantagonistek (2-en bakarriknd eta 3rd hiruhilekotan eta ez haurdunaldiko azken hilabetean). Azkenik, amaren eta fetuaren bihotz-monitorizazio estua eta larrialdietarako erabilgarritasuna C atala eskuragarri egon beharko litzateke botikak edo kardioversioa adierazten den bakoitzean. Azkenean, baina garrantzitsuagoa dena, Obstetrizia eta kardiologia kontsultatzea Zentzuzkoa da arritmia tachycardiko anormaleko paziente haurdun batek EGEra aurkezten duenean.
Kasu ebazpena
Kasu 1: Kasu honetan pazientea du AVNRT agerpen berria. Bere elektrolitoak normalak dira, tiroideoaren funtzioa normala da eta infekzioen saiakuntza negatiboa da. Bere bizi-zeinuak bestela egonkorrak direnez eta bularreko mina ukatzen duenez, adenosina 6mg IV push administratzen da. Bere erritmoa sinusaren erritmoetara itzultzen da eta etxeko kargua eta obstetrizia jarraitzen du.
Case 2: Gaixo hau du taquicardia ventrikular ezegonkorra. Bera da berehala korronte zuzen kardiobaskularrak. Azkenean, eskuineko bentrikuluak (RV) irteera bidezko taquicardia izan zuen. Obstetrizia eta kardiologia kontsultatu ziren eta pazienteak bihotz-hodi fetal eta amarengandik onartu zituen. Azkenean, beta-blocker bat izan zen profilaxiaren eta kardiologiaren jarraipena egiteko.
Kasu 3: Azken pazientea du Fibrilazio aurikularra, ventrikuluaren erantzun azkarra. Bere lanerako infekzioa ere negatiboa da eta bere tiroideen funtzio probak eta elektrolitoak normala izaten dira. Zenbait egunetan sintomak egon zirelako, tasa kontrola aukeratu zuten. metoprolol eman zen eta kontrol tasa egokia lortu zuen. Ezohiko transesofagiarako onartu zen kardioversioaren aurretik eta, azkenean, kardiobaskularra izan zen berriro ere sinusaren erritmo normalean.