Tracheal intubation: when, how and why to create an artificial airway for the patient
Tracheal intubation involves inserting a flexible tube into the windpipe, through the vocal cords, to allow a person who is unable to breathe to breathe and protecting the airway from inhalation of gastric material
Most patients requiring an artificial airway can be managed by tracheal intubation, which can be
- Orotracheal (tube inserted through the mouth)
- Nasotracheal (tube inserted through the nose)
Orotracheal intubation is preferable to nasotracheal intubation in most cases and is performed by direct laryngoscopy or videolaryngoscopy.
Orotracheal intubation is preferred in apnoea and critically ill patients because it can usually be performed more quickly than nasotracheal intubation, which is reserved for alert, spontaneously breathing patients or for situations where the oral route must be avoided.
Epistaxis is a serious complication of nasopharyngeal intubation. The presence of blood in the airway can obscure the laryngoscopic view and complicate intubation.
Before tracheal intubation
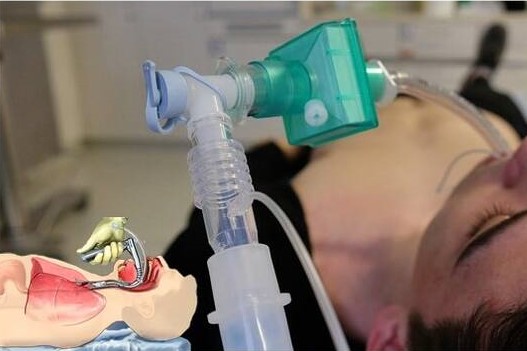
Manoeuvres to create an airway patency and to ventilate and oxygenate the patient before tracheal intubation are always indicated.
Once the decision to intubate has been made, preparatory measures are as follows
- Correct positioning of the patient (see figure Head and neck positioning for airway opening)
- Ventilation with 100% oxygen
- Preparation of necessary equipment (including suction devices)
- Sometimes medication
Ventilation with 100% oxygen removes nitrogen in healthy patients and significantly prolongs safe apnoea time (the effect is less in patients with severe cardiopulmonary disorders).
Strategies for predicting difficult laryngoscopy (e.g. Mallampati score, thyroid-mentum distance) are of limited value in an emergency.
Rescuers should always be prepared to use an alternative technique (e.g. laryngeal mask, valved mask ventilation, airway surgery) if laryngoscopy is unsuccessful.
Read Also: Tracheostomy During Intubation In COVID-19 Patients: A Survey On Current Clinical Practice
During cardiac arrest, chest compressions should not be interrupted to attempt tracheal intubation
If rescuers cannot intubate while compressions are being performed (or during the brief pause that occurs during changes in compressing rescuers), an alternative airway technique should be used.
Suctioning should be immediately available with a rigid instrument whose tip reaches up to the tonsils to clear secretions and other material from the airway.
Anterior cricoid pressure (Sellick manoeuvre) has previously been suggested before and during intubation to avoid passive regurgitation.
However, this manoeuvre may be less effective than previously thought and may compromise visualisation of the larynx during laryngoscopy.
Medications to facilitate intubation, including sedatives, muscle relaxants, and sometimes vagolytics, are usually given to conscious or semiconscious patients prior to laryngoscopy.
Tube selection and preparation for tracheal intubation
Most adults can accept a tube with an internal diameter of ≥ 8 mm; these tubes are preferable to smaller ones because they
- Have less resistance to airflow (reducing the work of breathing)
- Facilitate aspiration of secretions
- Allow passage of a bronchoscope
- Can be helpful in stopping mechanical ventilation
For infants and children aged ≥ 1 year, the size of the uncuffed tube is calculated using the formula (patient’s age + 16)/4; thus, a 4-year-old patient should receive an endotracheal tube of (4 + 16)/4 = 5 mm.
The tube size suggested by this formula should be reduced by 0.5 (1 tube size) if a cupped tube is used.
Reference charts or devices, such as the Broselow paediatric emergency tape or the Pedi-Wheel, can quickly identify appropriately sized laryngoscope blades and endotracheal tubes for infants and children.
For adults (and sometimes for children), a rigid stylet should be placed in the tube, taking care to stop the mandrel 1-2 cm before the distal end of the endotracheal tube so that the tip of the tube remains soft.
The mandrel should then be used to make the shape of the tube straight until the beginning of the distal cuff; from this point, the tube is bent upwards by approximately 35° into the shape of a hockey stick.
This particular morphology facilitates tube placement and avoids obscuring the rescuer’s view of the vocal cords during tube passage.
Routine filling of the distal cuff of the endotracheal tube with air for balloon control is not necessary; if this technique is used, care must be taken to remove all air before tube insertion.
Read Also: Updates On Rapid Sequence Intubation From Australian HEMS
Positioning technique for tracheal intubation
Successful intubation on the first attempt is important.
Repeated laryngoscopy (≥ 3 attempts) is associated with much higher rates of significant hypoxemia, aspiration, and cardiac arrest.
In addition to correct positioning, some other general principles are essential for success:
- Visualise the epiglottis
- Visualise the posterior laryngeal structures (ideally, the vocal cords)
- Do not push the tube unless tracheal insertion is certain
The laryngoscope is held in the left hand, and the blade is inserted into the mouth and used as a lever to move the jaw and tongue up and away from the rescuer, visualising the posterior pharynx.
It is important to avoid contact with the incisors and not to impose high pressure on the laryngeal structures.
Identification of the epiglottis is of paramount importance. Identification of the epiglottis allows the operator to recognise landmarks in the difficult pathways and to position the laryngoscope blade correctly.
The epiglottis may lie against the posterior wall of the pharynx, where it is connected to other mucous membranes, or it remains submerged in the secretions that inexorably fill the airway of the patient in cardiac arrest.
Once the epiglottis has been found, the operator can use one of 2 techniques to lift it:
- Typical straight blade approach: the operator picks up the epiglottis with the tip of the laryngoscope blade
- Typical curved blade approach: the practitioner lifts the epiglottis indirectly and moves it out of the line of site by advancing the blade into the vallecula and pressing against the hypoepiglottic ligament
Success with the curved blade depends on the correct positioning of the tip of the blade in the vallecula and the direction of the lifting force.
Lifting the epiglottis using each technique shows the posterior laryngeal structures (arytenoid cartilages, interarytenoid incisura), the glottis, and the vocal cords
If the blade tip is inserted too deeply, the landmarks of the larynx may be completely absent, and the dark, circular oesophageal hole may be mistaken for the opening of the glottis.
If identification of structures is difficult, manipulation of the larynx with the right hand at the front of the neck (allowing the right and left hands to work together) can optimise the view of the larynx.
Another technique involves lifting the head up (lifting at the level of the occiput, not atlanto-occipital extension), which moves the mandible and improves line of sight.
Head elevation is not recommended in patients with potential cervical spine injury and is difficult in the severely obese patient (who must be placed in a ramp or head-up position beforehand).
In optimal vision, the vocal cords can be seen clearly. If the vocal cords are not seen, at a minimum, the posterior laryngeal landmarks should be visualised and the tip of the tube should be seen as it passes over the interarytenoid incisura and posterior cartilages.
Read Also: Intubation During CPR Was Associated With Worse Survival And Brain Health
Rescuers should clearly identify laryngeal landmarks to avoid potentially fatal oesophageal intubation
If rescuers are unsure whether the tube is passing into the trachea, the tube should not be inserted.
Once optimal vision has been achieved, the right hand inserts the tube through the larynx into the trachea (if the operator has applied pressure to the anterior larynx with the right hand, an assistant should continue to apply this pressure).
If the tube does not pass easily, a 90° clockwise rotation of the tube can help it to pass more easily at the anterior tracheal rings.
Before removing the laryngoscope, the operator should check that the tube passes between the vocal cords.
The appropriate tube depth is usually between 21 and 23 cm in adults and 3 times the size of the endotracheal tube in children (12 cm for a 4.0 mm endotracheal tube; 16.5 cm for a 5.5 mm endotracheal tube).
In adults, the tube usually migrates into the right main bronchus if inadvertently advanced.
Alternative devices for tracheal intubation
Various devices and techniques are increasingly being used for intubation in cases of failed laryngoscopy or as an initial approach to intubation.
These devices include
- Video laryngoscopes
- Laryngoscopes with a mirror
- Laryngeal mask with a lumen allowing tracheal intubation
- Fibroscopes and optical chucks
- Tube exchanger
Each device has its own particularities; rescuers who are experienced in standard laryngoscopic intubation techniques should not assume that they will be able to use one of these devices (particularly after the use of curars) without first becoming familiar with it.
Video-laryngoscopes and laryngoscopes with mirrors allow operators to look around the curvature of the tongue and generally provide excellent laryngeal visualisation.
However, the tube needs a much greater angle of curvature to bypass the tongue and so can be more difficult to manipulate and insert.
Some laryngeal masks have a passageway to allow endotracheal intubation.
To pass an endotracheal tube through a laryngeal mask, rescuers need to know how to optimally position the mask over the laryngeal aditus; sometimes there are mechanical difficulties in passing the endotracheal tube.
Flexible fiberscopes and optical chucks are very easy to handle and can be used in patients with anatomical abnormalities.
However, training is required to recognise laryngeal landmarks in fibreoptic vision
Compared to video-laryngoscopes and mirror laryngoscopes, fiberscopes are more difficult to handle and are more prone to problems in the presence of blood and secretions; furthermore, they do not separate and divide tissues but instead must be moved through pervious channels.
Tube exchangers (commonly called gum elastic bougies) are semi-rigid stylets that can be used when visualisation of the larynx is not optimal (e.g., the epiglottis is visible, but the laryngeal opening is not).
In such cases, the introducer is passed along the lower surface of the epiglottis; from this point, insertion into the trachea is likely.
Tracheal entry is suggested by tactile feedback, perceived as the tip slides over the tracheal rings.
An endotracheal tube is then inserted over the tube exchanger into the trachea.
When passing the tube over an introducer or bronchoscope, the tip sometimes ends on the right ariepiglottic fold. Turning the tube 90° anticlockwise often frees the tip and allows it to continue freely.
After insertion
The mandrel is removed and the cuff is inflated with air using a 10 mL syringe; a manometer is used to verify that the cuff pressure is < 30 cm-H2O. Correctly sized endotracheal tubes may require much < 10 mL of air to apply the correct pressure.
After cuff inflation, tube placement should be checked using a variety of methods, including:
- Inspection and auscultation
- Carbon dioxide detection
- Esophageal intubation detection devices
- Occasionally, chest X-ray
When the tube is correctly positioned, manual ventilation should produce symmetrical chest expansion, a good vesicular murmur over both lungs, without creating gurgling over the upper abdomen.
Exhaled air should contain carbon dioxide while gastric air does not; detection of carbon dioxide by a colorimetric end-tidal carbon dioxide device or by capnographic wave confirms tracheal placement.
However, during prolonged cardiac arrest (i.e., with little or no metabolic activity), carbon dioxide may be undetectable even with correct tube placement. In such cases, an oesophageal intubation detector device may be used.
These devices use an inflatable bulb or large syringe to apply negative pressure to the endotracheal tube.
The flexible oesophagus cooperates, and little or no airflow passes into the device; in contrast, the rigid trachea does not cooperate, and the resulting airflow confirms tracheal placement.
In the absence of cardiac arrest, tube placement is also typically confirmed with a chest X-ray.
After correct positioning is confirmed, the tube should be secured with a commercially available device or adhesive tape.
Adapters connect the endotracheal tube with a ventilation flask, with the T-tube that provides humidification and oxygen, or with a mechanical ventilator.
Endotracheal tubes may move, particularly in chaotic resuscitation situations, so tube position should be rechecked frequently
If breathing sounds are absent on the left, intubation of the right main bronchus is much more likely than a hypertensive pneumothorax, but both should be considered.
Nasotracheal intubation
If patients are spontaneously breathing, nasotracheal intubation may be used in certain emergency situations, e.g. when patients have severe oral or cervical deformities (e.g. lesions, oedema, restriction of movement) that make laryngoscopy difficult.
Nasotracheal intubation is absolutely contraindicated in patients with known or suspected midface or skull base fractures.
Historically, nasal intubation has also been used when curatives were unavailable or prohibited (e.g. in the out-of-hospital setting, in some emergency departments) and for patients with tachypnoea, hyperpnoea and forced sitting position (e.g. those with heart failure), who may gradually advance the tube into the airway.
However, the availability of non-invasive means of ventilation (e.g., two-level positive airway pressure), improved availability and training in the use of intubation drugs, and new airway devices have greatly reduced the use of nasal intubation.
Additional considerations include the problems associated with nasal intubation, including sinusitis (constant after 3 days), and the fact that tubes of sufficient size to allow bronchoscopy (e.g., ≥ 8 mm) can rarely be inserted nasally.
When naso-tracheal intubation is performed, a vasoconstrictor (e.g., phenylephrine) and a topical anaesthetic (e.g., benzocaine, lidocaine) should be applied to the nasal mucosa and larynx to prevent bleeding and to dampen protective reflexes.
Some patients may also require sedatives, opiates, or dissociative EV drugs.
After the nasal mucosa is prepared, a soft nasopharyngeal cannula should be inserted to ensure adequate patency of the selected nasal passage and to create a conduit for topical medications to the pharynx and larynx.
The nasopharyngeal cannula can be placed with the aid of a simple or anaesthetic-enriched gel (e.g. lidocaine).
The nasopharyngeal cannula is removed after the pharyngeal mucosa has received the drug spray.
The naso-tracheal tube is then inserted approximately 14 cm deep (just above the aditus of the larynx in most adults); at this point, the airflow should be auscultatory. As the patient inhales, opening the vocal cords, the tube is promptly pushed into the trachea.
An initial failed insertion attempt often causes the patient to cough.
Operators must anticipate this event, which allows a second opportunity to pass the tube through an open glottis.
More flexible endotracheal tubes with an adjustable tip improve the chances of success.
Some rescuers soften tubes by placing them in warm water to reduce the risk of bleeding and to facilitate insertion.
A small, commercially available whistle may also be attached to the proximal connector of the tube to accentuate the sound of airflow when the tube is in the correct position over the larynx and into the trachea.
Complications of tracheal intubation
Complications include
- Direct trauma
- Oesophageal intubation
- Tracheal erosion or stenosis
Laryngoscopy can damage lips, teeth, tongue and supraglottic and subglottic areas.
Tube placement in the oesophagus, if not recognised, results in failure of ventilation and potentially death or hypoxic injury.
Insufflation through a tube into the oesophagus causes regurgitation, which can lead to inhalation, compromise subsequent ventilation by valve balloon and mask, and obscure vision in subsequent intubation attempts.
Any translaryngeal tube will damage the vocal cords to some extent; sometimes ulceration, ischaemia and prolonged vocal cord paralysis occur.
Subglottic stenosis may occur late (usually after 3-4 weeks).
Erosion of the trachea is rare. It usually results from excessively high cuff pressure.
Rarely, haemorrhages from major vessels (e.g. anonymous artery), fistulas (especially tracheoesophageal) and tracheal stenosis occur.
The use of high-volume, low-pressure headphones with appropriately sized tubes and frequent measurement of cuff pressure (every 8 h) while keeping it < 30 cm-H2O reduce the risk of ischaemic pressure necrosis, but patients in shock, with low cardiac output or with sepsis remain particularly susceptible.
Read Also:
Rapid Sequence Intubation By Intensive Care Flight Paramedics In Victoria Australia