
Hat Uganda in EMS? In stúdzje besprekt de ambulânseapparatuer en traineare professionals misse
Op 9 july 2020, MAkerere University, School of Public Health hat in spesifyk ûndersyk útfierd oer de steat fan EMS en acute soarch foar sûnensfoarsjenningen yn Oeganda. Se fûnen út dat der op subnasjonaal nivo benammen in tekoart wie oan ambulânseapparatuer, lykas ambulânsebranches, spinale boards, en ek in tekoart oan oplaat professionals.
Allinich 16 (30.8%) fan 'e 52 beoardiele pre-sikehûsproviders hiene standert needauto's mei fereaske ambulânse apparatuer, medisinen en personiel om goed te reagearjen op in needsenario. Dit is wat de Makerere Universiteit begriep nei har enkête yn hiel Oeganda. Dit betsjut dat hast 70% fan ambulânsjes yn Oeganda hawwe net de kapasiteit foar medyske soarch yn pre-sikehûs ynstellings.
Op 'e eftergrûn fan' e enkête rapporteare se dat it ministearje fan sûnens (MoH) de needsaak erkende om de ambulânsetsjinsten te ferbetterjen. Dizze stúdzje hat it doel om de status fan medyske needtsjinsten (EMS) en acute soarch foar sûnensfoarsjenning yn Oeganda te fêstigjen. Se fierden de folgjende beoardieling sawol op nasjonaal as sub-nasjonaal nivo, sjoen de EMS-kapasiteit op 'e pre-sikehûs- en foarsjenningsnivo's mei it ark fan 'e Wrâldsûnensorganisaasje (WHO) Emergency Care Systems Assessment (ECSSA).
Wylst in pear stúdzjes binne dien om pre-sikehûssoarch yn Kampala te beoardieljen [7,8,9], gjin stúdzje liket dien te wêzen om de status fan EMS en acute sûnenssoarchsoarch yn Uganda op nasjonaal nivo te beoardieljen.
It doel fan 'e stúdzje en de basis: de rol fan professionals en fan ambulânseapparatuer yn Uganda EMS
As in medyske tsjinstferliening (EMS) systeem moatte ek de ambulânsetsjinsten yn Oeganda alle aspekten fan soarch organisearje dy't oan pasjinten yn 'e pre-sikehûs of bûten-sikehûs ynstellings [1] organisearje. Paramedika en EMT's (ek yn 'e rol fan ambulânsebestjoerders), moatte pasjinten beheare mei spesifike ambulânse-apparatuer. It doel moat de ferbettering fan resultaten wêze by pasjinten mei krityske omstannichheden, lykas obstetryske, medyske needgefallen, slimme ferwûnings, en oare serieuze tiidgefoelige sykten.
Pre-sikehûssoarch is net in fjild dat allinich beheind is ta de sûnenssektor, wylst it oare sektoaren lykas plysje en brânwacht belûke kin. Neist pre-sikehûssoarch wurde de resultaten fan pasjinten sterk beynfloede troch de akute soarch levere by de ûntfangende sûnensfoarsjenning [4]. It oerlibjen en herstel fan pasjinten binne ôfhinklik fan de oanwêzigens fan passend oplaat medysk personiel, en de beskikberens fan de nedige ambulânse-apparatuer, lykas stretchers, spinal boards, soerstofsysteem ensafuorthinne, medisinen, en foarrieden yn 'e minuten en oeren nei de komst fan in kritysk sike pasjint by in soarchynstelling [5].
EMS yn Oeganda: ambulânseapparatuer en oplaat professionals ûntbrekke - Samplegrutte en samplingmetoade
It Oeganda sûnenssoarchsysteem is organisearre yn trije haadnivo's:
- nasjonale ferwizing sikehuzen
- regionale ferwizing sikehuzen
- algemiene (wyk)sikehuzen
Binnen de wyk binne d'r sûnenssintra mei ferskate mooglikheden:
Health Center I en II: de meast basale soarchynstelling. Net geskikt foar serieuze medyske omstannichheden [11];
Health Center II en IV: de meast wiidweidige medyske tsjinsten.
De Makerere University krige in samplingframe fan alle sûnensfoarsjenningen yn Oeganda fan MoH en stratifisearre de list troch sûnensregio's. De sûnensregio's waarden fierder groepearre yn Uganda's 4 geo-bestjoerlike regio's [12] (dus Noard, East, West en Sintraal) om te garandearjen dat elke geo-bestjoerlike regio yn 'e stekproef fertsjintwurdige wie. Binnen elke geo-administrative regio selektearre it stúdzjeteam willekeurich ien sûnensregio (figuer 1 - hjirûnder).
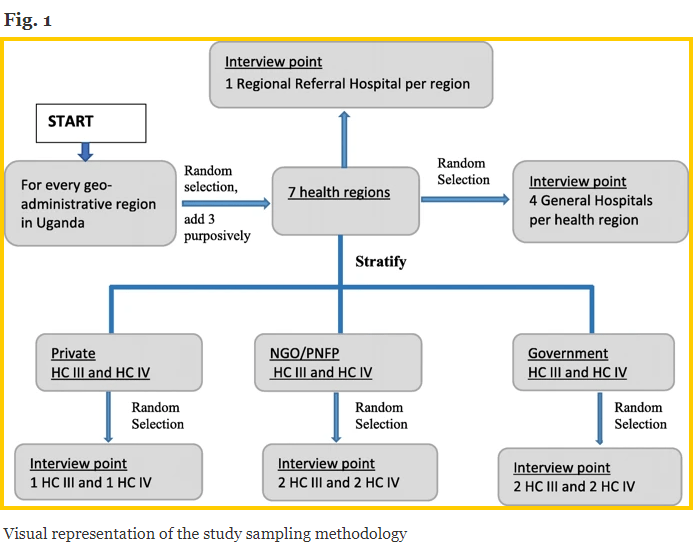
Se omfetten doelbewust trije ekstra sûnensregio's: Arua sûnensregio yn West-Nyl, om't it in grutte flechtlingbefolking host, dy't de tagong en beskikberens fan EMS kin beynfloedzje. In oar is de sûnensregio Karamoja, om't it in skiednis fan konflikt hat en histoarysk benaud is mei minne tagong ta alle sosjale tsjinsten. De tredde is it Kalangala-distrikt dat bestiet út 84 eilannen en hat dêrom unike útdagings foar tagong ta ferfier.
It team fan ûndersikers fan 'e Makerere University groepearre alle HC's yn' e selekteare sûnensregio's troch eigendom (dat wol sizze, oerheidsbesit, partikuliere non-profit / net-regearingsorganisaasje (PNFP / NGO), en partikuliere foar-profit HC's). Foar elke sûnensregio selekteare se willekeurich 2 partikuliere sûnenssintra foar winst (dus 1 HC IV en 1 HC III), 4 PNFP/NGO-sûnenssintra (dus 2 HC IV en 2 HC III), en 4 yn oerheid sûnenssintra (ie, 2 HC IV en 2 HC III). Dêr't in partikuliere-foar-profit of PNFP / NGO HC III of HC IV net bestie yn de selektearre sûnens regio, se folje it slot (e) mei in regear-eigendom HC III of HC IV.
Har samplingstrategy resultearre yn in stekproefgrutte mei 7 regionale ferwizingssikehûzen, 24 algemiene (distrikts) sikehûzen, 30 HC IV en 30 HC III. Derneist waard Kampala District beskôge as in spesjale regio fanwegen syn status as de haadstêd mei in hege konsintraasje fan sûnensboarnen. Fan 'e trije RRH's (ie Rubaga, Nsambya en Naguru) yn' e stêd waard ien RRH (Naguru) tafoege oan 'e stúdzjeprobe.
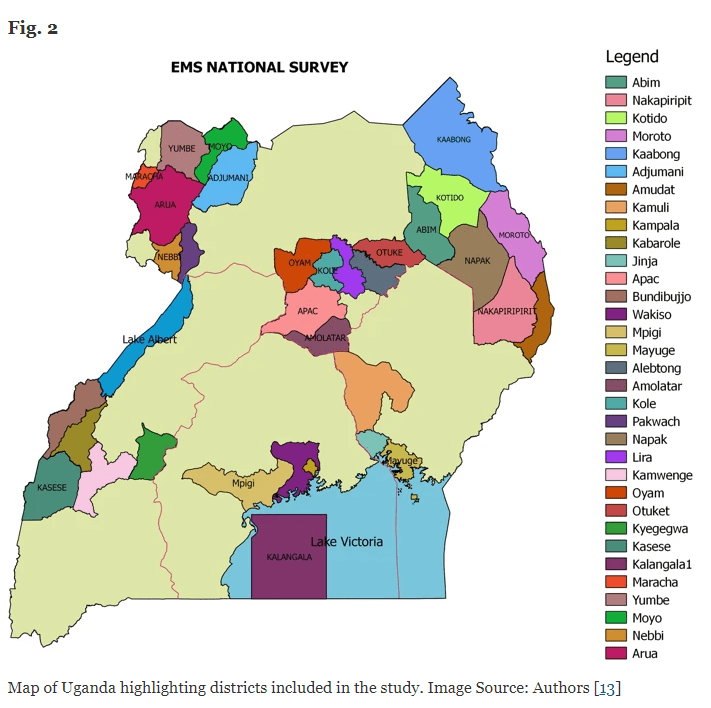
Derneist hawwe se de plysje opnommen as pre-sikehûssoarchferlieners, om't se faaks de earste responders binne op slachtoffersênes en fersoargje foar ferfier oan slachtoffers. De stúdzje is in cross-sectional nasjonale enkête dy't 7 sûnensregio's, 38 distrikten (Fig. 2) [13], 111 sûnensfoarsjenningen en 52 pre-sikehûssoarchferlieners omfettet. Fan elk fan 'e 38 distrikten ynterviewden ûndersikers ien senior distriktsoffisier, meastentiids de District Health Officer dy't in beslútmakker op distriktnivo is, en in totaal fan 202 kaaipersoniel belutsen by EMS en acute soarch foar sûnensfoarsjenningen.
Ambulânseapparatuer en oplaat professionals ûntbrekke yn Oeganda: gegevenssammeling
De ûndersikers fan 'e Makerere University hawwe it WHO Emergency Care Systems beoardielingsark oanpast [14] ûntwikkele troch Teri Reynolds en oaren [10]. Dit holp har gegevens te sammeljen oer EMS op it nivo fan pre-sikehûs en sûnensfoarsjenningen. It ark bestie út checklists en strukturearre fragelisten, dy't seis sûnenssysteempylders beoardielje: liederskip en bestjoer; finansiering; ynformaasje; sûnens meiwurkers; medyske produkten; en tsjinstferliening. Se beoardiele ek rapporten fan eardere EMS-stúdzjes yn Oeganda [7,8,9] en folje gatten yn ynformaasje troch in wichtige ynformateur face to face ynterview mei in senior MOH-amtner.
EMS yn Uganda: Resultaten oersjoch oer ambulânse-apparatuer en oplaat professionals ûntbrekke
De folgjende tabel vat de resultaten gear dy't fûn binne op de ferskate fjilden sawol op nasjonaal as subnasjonaal nivo. Mear detaillearre resultaten by de keppelings oan 'e ein fan it artikel.

Gegevens oer EMS yn Uganda: diskusje
Uganda die bliken in djip tekoart te hawwen oan nasjonaal belied, rjochtlinen en noarmen op it medyske needfjild. Dit gebrek is reflectin op elke sektor fan it soarchfjild: finansiering; medyske produkten, en koördinaasje.
Emergency gebieten yn sûnensfoarsjennings misten de meast basale ambulânse-apparatuer en medisinen sawol om te kontrolearjen en te behanneljen fan ferskate medyske needomstannichheden. Dit slimme tekoart oan apparatuer en medisinen waard waarnommen op alle nivo's fan it sûnenssysteem. Hoewol, partikuliere sûnensfoarsjennings en ambulânses wiene relatyf better útrist dan oerheid. De beheinde beskikberens en funksjonaliteit fan ambulânse-apparatuer foar it reagearjen op medyske omstannichheden betsjutte dat pasjinten tige beheinde soarch krigen yn 'e pre-sikehûsfaze, en wurde dan ferfierd nei sûnensfoarsjenningen dy't mar mar mar mar mar mar mar mar mar mar mar mar mar mar mar mar mar mar in bytsje better ynrjochte wiene om har akute eveneminten te behearjen.
Ambulânsetsjinsten waarden pleage troch minne apparatuer, koördinaasje en kommunikaasje. Op syn minst 50% fan 'e ynterviewde EMS-providers melde dat se sûnensfoarsjenningen noait ynformeare foardat se dêr needgevallen oerdroegen. Dat sikehûzen, ynklusyf regionale ferwizing sikehuzen, gjin EMS beskikber 24 ha dei. Ja, omstanners en sibben binne faak de iennigen dy't pasjinten medysk helpe. En plysjeauto's wiene de meast foarkommende (foar 36 fan 52 providers) modus foar it ferfier fan pasjinten dy't needsoarch nedich binne.
De stúdzje hie in ambulânse definieare as in needauto dy't sawol needferfier as soarch levere, wylst yn 'e pre-sikehûsromte, it betsjutte dat de mearderheid fan pre-sikehûsproviders gjin ambulânses hie, mar se wiene oanbieders fan needferfier. Boppedat wie d'r op elk nivo bewiis fan ûnfoldwaande finansiering foar EMS.
De grinzen fan dizze stúdzje binne mjittingsflaters út ôfhinklikens fan selsrapportaazjes foar guon fan 'e útkomsten (bgl. gegevensgebrûk foar planning). De mearderheid fan 'e wichtige útkomsten (beskikberens en funksjonaliteit fan medyske produkten) yn' e stúdzje waarden lykwols mjitten troch direkte observaasje. De befinings fan 'e ûndersikers befêstigje dy fan oare stúdzjes mei in ferlykbere metodyk dy't in gebrek oan liederskip, wetjouwing en finansiering fûnen as wichtige barriêres foar de ûntwikkeling fan EMS yn ûntwikkelingslannen [16].
De yn dit artikel rapportearre wie in lanlike enkête en dêrom koene de befinings generalisearre wurde nei it heule Oeganda. De befinings kinne ek wurde generalisearre nei oare lannen mei leech- en middenynkommen yn Afrika dy't gjin EMS-systemen hawwe [1] en kinne dêrom brûkt wurde om ynspanningen te begelieden dy't rjochte binne op it ferbetterjen fan EMS-systemen binnen dizze ynstellingen.
Yn konklúzje ...
Uganda hat in multi-tiered systeem fan sûnensfoarsjenningen wêrnei't pasjinten kinne gean foar medyske soarch. Ut de befinings hjirboppe koene in protte lykwols freegje 'Hat Oeganda in EMS?'. Wy moatte spesifisearje dat dizze stúdzje waard útfierd yn in tiid dat d'r gjin EMS-belied wie, gjin noarmen, en heul minne koördinaasje op nasjonaal en subnasjonaal nivo.
Neffens de befinings fan Makerere University liket it dêrom foarsichtich te konkludearjen dat d'r yn feite gjin EMS wie, mar in oantal wichtige komponinten op it plak dy't koe wurde werstrukturearre as útgongspunt foar de oprjochting fan it systeem. Dit soe de reden ferklearje foar it gebrek oan ambulânseapparatuer en goed oplaat personiel. D'r wie lykwols in proses oan 'e gong om belied en rjochtlinen te ûntwikkeljen foar de oprjochting fan' e EMS.
REFERINSJES
- Mistovich JJ, Hafen BQ, Karren KJ, Werman HA, Hafen B. Prehospital emergency care: Brady prentice hall health; 2004.
- Mould-Millman NK, Dixon JM, Sefa N, Yancey A, Hollong BG, Hagahmed M, et al. De steat fan medyske needtsjinsten (EMS) systemen yn Afrika. Prehosp Disaster Med. 2017;32(3):273–83.
- Plummer V, Boyle M. EMS-systemen yn lannen mei legere middenynkommen: in literatueroersjoch. Prehosp Disaster Med. 2017;32(1):64–70.
- Hirshon JM, Risko N, Calvello EJ, SSd R, Narayan M, Theodosis C, et al. Sûnenssystemen en tsjinsten: de rol fan akute soarch. Bull World Health Organ. 2013;91:386–8.
- Mock C, Lormand JD, Goosen J, Joshipura M, Peden M. Guidelines for essential trauma care. Genève: Wrâldsûnensorganisaasje; 2004.
- Kobusingye OC, Hyder AA, Bishai D, Joshipura M, Hicks ER, Mock C. Emergency medical services. Dis Control Prioriteiten Dev Lannen. 2006;2(68):626–8.
- Bayiga Zziwa E, Muhumuza C, Muni KM, Atuyambe L, Bachani AM, Kobusingye OC. Ferkearferwûnings yn Uganda: tiidintervallen foar pre-sikehûssoarch fan crashplak nei sikehûs en relatearre faktoaren troch de Uganda-plysje. Int J Inj Kontr Saf Promot. 2019;26(2):170–5.
- Mehmood A, Paichadze N, Bayiga E, et al. 594 Untwikkeling en pilot-testen fan rappe beoardielingsark foar pre-sikehûssoarch yn Kampala, Uganda. Injury Previnsje. 2016;22:A213.
- Balikuddembe JK, Ardalan A, Khorasani-Zavareh D, Nejati A, Raza O. Swakken en kapasiteiten dy't ynfloed hawwe op 'e Prehospital emergency care foar slachtoffers fan ferkearsferkear ynsidinten yn' e gruttere Kampala metropolitan gebiet: in cross-sectional stúdzje. BMC Emerg Med. 2017;17(1):29.
- Reynolds TA, Sawe H, Rubiano AM, Do Shin S, Wallis L, Mock CN. It fersterkjen fan sûnenssystemen om needsoarch te leverjen. Disease Control Prioriteiten: Ferbetterjen fan sûnens en it ferminderjen fan earmoede 3rd edysje: De Ynternasjonale Bank foar Rekonstruksje en Untwikkeling / De Wrâldbank; 2017.
- Acup C, Bardosh KL, Picozzi K, Waiswa C, Welburn SC. Faktoaren dy't beynfloedzje passive tafersjoch foar T. b. rhodesiense minsklike Afrikaanske trypanosomiasis yn Uganda. Acta Trop. 2017;165:230–9.
- Wang H, Kilmartin L. Fergelykjen fan plattelân en stedske sosjaal en ekonomysk gedrach yn Uganda: ynsjoggen fan gebrûk fan mobile stimtsjinsten. J Urban Technology. 2014;21(2):61–89.
- QGIS Development Team. QGIS Geographic Information System 2018. Beskikber fan: http://qgis.osgeo.org.
- Wrald sûnens organisaasje. Emergency and trauma care Geneva, Switserlân. 2018. Beskikber fan: https://www.who.int/emergencycare/activities/en/.
- Hartung C, Lerer A, Anokwa Y, Tseng C, Brunette W, Borriello G. Open data kit: ark om ynformaasjetsjinsten te bouwen foar ûntwikkelingsregio's. Yn: Proceedings of the 4th ACM / IEEE International Conference on Information and Communication Technologies and Development. Londen: ACM; 2010. p. 1–12.
- Nielsen K, Mock C, Joshipura M, Rubiano AM, Zakariah A, Rivara F. Prehosp Emerg Care. 13;2012(16):3–381.
AUTHORS
Albert Ningwa: Department of Disease Control and Environmental Health, Makerere University School of Public Health, Kampala, Uganda
Kennedy Muni: Department of Epidemiology, University of Washington, Seattle, WA, Feriene Steaten
Frederik Oporia: Department of Disease Control and Environmental Health, Makerere University School of Public Health, Kampala, Uganda
Joseph Kalanzi: Department of Emergency Medical Services, Ministearje fan Folkssûnens, Kampala, Uganda
Esther Bayiga Zziwa: Department of Disease Control and Environmental Health, Makerere University School of Public Health, Kampala, Uganda
Claire Biribawa: Department of Disease Control and Environmental Health, Makerere University School of Public Health, Kampala, Uganda
Olive Kobusingye: Department of Disease Control and Environmental Health, Makerere University School of Public Health, Kampala, Uganda
READ ALSO
EMS In Uganda - Uganda Ambulance Service: When Passion Meets Sacrifice
Oeganda foar swierwêzen mei Boda-Boda, motorfytstaksy's brûkt as motorfytseambulânses
Uganda: 38 nije ambulânses foar de besite fan paus Franciscus
SOURCES
BMS: BioMed Central - De steat fan medyske needtsjinsten en soarch foar akute sûnensfoarsjenningen yn Oeganda: befinings fan in Nasjonale Cross-Sectional Survey
Peer Reviews: De steat fan medyske needtsjinsten en soarch foar akute sûnensfoarsjenningen yn Oeganda: befinings fan in Nasjonale Cross-Sectional Survey
School of Public Health College of Health Sciences, Makerere University
De WHO: needsoarch



