स्तन कैंसर: प्रारंभिक निदान के लिए उपकरण
स्तन कैंसर महिलाओं में सबसे अधिक बार होने वाला नियोप्लाज्म है और यह दिखाया गया है कि आठ में से एक महिला अपने जीवनकाल में इसे विकसित करेगी। शीघ्र निदान संभव है
स्तन कैंसर के जोखिम कारक
आइए जोखिम कारकों से शुरू करें। वे अलग हैं और महिलाओं को अलग तरह से प्रभावित करते हैं।
उदाहरण के लिए, उम्र, जैसे-जैसे उम्र के साथ घटनाएँ बढ़ती हैं: जल्दी माहवारी या देर से रजोनिवृत्ति एस्ट्रोजेन विंडो को चौड़ा करती है, जबकि गर्भावस्था और स्तनपान सुरक्षात्मक होते हैं।
स्तन कैंसर के कुछ रूपों की आनुवंशिकता भी है, जो जीनोमिक परिवर्तन (सर्वश्रेष्ठ ज्ञात बीआरसीए 1 और 2 हैं) से जुड़ा हुआ है और एक निश्चित परिचितता है जो इस नियोप्लाज्म के विकास के लिए एक बड़ी पूर्वसूचना निर्धारित करती है।
जीवनशैली की आदतें (जिन्हें हम हमेशा सुधार सकते हैं) भी एक जोखिम कारक हैं: मोटापा, जो परिवर्तित हार्मोन उत्पादन की ओर ले जाता है, एक जोखिम कारक है, जैसे धूम्रपान और शराब; जबकि शारीरिक गतिविधि सुरक्षात्मक है और इसे हमेशा प्रोत्साहित किया जाना चाहिए।
हार्मोन थेरेपी द्वारा एक और भूमिका निभाई जाती है: विशेष रूप से रजोनिवृत्ति के बाद की अवधि में हार्मोन रिप्लेसमेंट थेरेपी और बांझपन के उपचार के लिए हार्मोन थेरेपी में कार्सिनोमा के संभावित शुरुआती पता लगाने के लिए लक्षित अनुवर्ती कार्यक्रमों की आवश्यकता होती है।
स्तन कैंसर के लक्षण और स्व-परीक्षा का महत्व
दुर्भाग्य से, अधिकांश मामलों में, स्तन कैंसर के दर्दनाक लक्षण नहीं होते हैं; सबसे आम संकेत कठोर, गैर-मोबाइल, नई-शुरुआत की स्थिरता का एक ढेर है; कभी-कभी ऊपर की त्वचा लाल हो सकती है और छिद्रों के साक्ष्य के साथ पीछे हट सकती है, और 'नारंगी के छिलके की त्वचा' के रूप में पहचानी जा सकती है।
अन्य संबंधित लक्षण निप्पल का पीछे हटना ('ऐसा कभी नहीं था') और रक्तस्राव हो सकता है।
इसलिए आत्म-परीक्षा कौशल का ज्ञान सर्वोपरि है: इन्हें मासिक धर्म चक्र के एक महीने और एक सप्ताह के बाद 20 साल की उम्र में ही किया जाना चाहिए।
एक दृश्य जांच भी अच्छी है: दर्पण के सामने किसी भी नई विषमता या संरचनात्मक परिवर्तन का निरीक्षण करने के लिए।
यदि उपर्युक्त में से कोई भी परिवर्तन पाया जाता है, तो अपने डॉक्टर से मिलना महत्वपूर्ण है, जो आपको स्तन परीक्षण के लिए भेजेगा।
मैमोग्राफी
मैमोग्राफी स्तन कैंसर की स्क्रीनिंग और शुरुआती निदान में महत्वपूर्ण जांच है, क्योंकि यह चिकित्सकीय रूप से प्रकट होने से पहले संभावित नियोप्लाज्म के संकेतों को उजागर करना संभव बनाता है।
यह एक गैर-इनवेसिव परीक्षण है जो कम-खुराक आयनकारी विकिरण का उपयोग करता है और मैमोग्राफर द्वारा ग्रंथि के संपीड़न के साथ दो अनुमानों में किया जाता है, जिससे असुविधा हो सकती है, लेकिन शायद ही कोई वास्तविक दर्द होता है।
चूंकि आयनीकरण विकिरण (यद्यपि कम मात्रा में) शामिल है, यह महत्वपूर्ण है कि परीक्षण करने वाले तकनीशियन को अंतिम मैमोग्राम की तिथि के बारे में सूचित किया जाए ताकि एक वर्ष में एक से अधिक प्रदर्शन न किया जा सके, जब तक कि यह गहन जांच के लिए आवश्यक न समझा जाए। निदान।
40 वर्ष की आयु से पहले मैमोग्राफी करने की भी सिफारिश नहीं की जाती है, दोनों ही कम उम्र के कारण और क्योंकि छोटे घाव दिखाने के लिए स्तन बहुत घने होंगे।
यह परीक्षण गर्भवती महिलाओं द्वारा तब तक नहीं किया जा सकता जब तक कि सख्ती से जरूरी न हो और डॉक्टर के पर्चे पर, जबकि स्तनपान के दौरान या स्तन प्रत्यारोपण वाले लोगों के लिए कोई मतभेद नहीं हैं।
चक्र के पहले 7-10 दिनों के भीतर परीक्षण करना भी बेहतर होता है, जबकि मासिक धर्म से पहले के चरण से बचना बेहतर होगा क्योंकि यह अधिक असुविधाजनक होगा।
परीक्षण के दिन लिए गए पुराने मैमोग्राम को लाना महत्वपूर्ण है (न केवल सबसे हाल का), ताकि तुलना की जा सके और ग्रंथियों के पैरेन्काइमा में नए परिवर्तनों का अधिक आसानी से पता लगाया जा सके।
यह जांच पैरेन्काइमल विकृतियों के दृश्य या एक संवेदनशीलता के साथ संदिग्ध सूक्ष्म-कैल्सीफिकेशन की उपस्थिति की अनुमति देती है जो परीक्षण किए जा रहे स्तन के ग्रंथियों के घनत्व के आधार पर भिन्न होती है: वास्तव में, बहुत घने स्तन की तुलना में अधिक वसायुक्त स्तन का आकलन करना आसान होगा जहां छोटे पैरेन्काइमल विकृतियों को स्तन पैरेन्काइमा द्वारा छिपाया जा सकता है। बाद के मामले में, एक अल्ट्रासाउंड परीक्षा का भी संकेत दिया जाता है।
यदि कोई असामान्यता पाई जाती है या नैदानिक संदेह होता है, तो रोगी को आगे की नैदानिक जांचों के लिए भेजा जाता है, जैसे कि अल्ट्रासाउंड (यदि पहले से नहीं किया गया है), टोमोसिन्थेसिस, लक्षित इज़ाफ़ा या संभवतः एक स्तर III की जाँच जैसे एमआरआई।
टॉमोसिंथेसिस एक त्रि-आयामी उच्च-परिभाषा मैमोग्राफी है जो 'परतों में' स्तन पैरेन्काइमा के अध्ययन की अनुमति देती है ताकि सघन स्तनों में भी पैरेन्काइमल विकृतियों का अधिक विस्तृत अध्ययन किया जा सके और नैदानिक सटीकता में वृद्धि हो सके।
दूसरी ओर, लक्षित मैमोग्राफिक इज़ाफ़ा, विशेष लेंसों के साथ किया जाता है जो जांच को ग्रंथियों के हिस्से पर केंद्रित करते हैं जहां नैदानिक संदेह होता है; यह उनके वितरण और आकारिकी का आकलन करने के लिए संदिग्ध माइक्रो-कैल्सिफिकेशन के मामले में विशेष रूप से उपयोगी है, लेकिन पैरेन्काइमल विकृतियों का अधिक सटीक आकलन करने और यह सुनिश्चित करने के लिए भी है कि वे मैमोग्राम पर केवल एक कलाकृति नहीं हैं।
स्तन का अल्ट्रासाउंड
मैमोग्राफी के साथ, स्तन अल्ट्रासाउंड स्तन कैंसर का शुरुआती पता लगाने के लिए प्रथम स्तर का परीक्षण है।
यह एक गैर-इनवेसिव परीक्षण है जिसमें आयनीकरण विकिरण के उपयोग की आवश्यकता नहीं होती है।
यह एक छोटी उम्र से किया जा सकता है और एक पूरक परीक्षण के रूप में डॉक्टरों द्वारा मैमोग्राफी के साथ-साथ तेजी से अनुरोध किया जा रहा है।
आम जनता के लिए यह जानना महत्वपूर्ण है कि मैमोग्राफी और अल्ट्रासाउंड पूरक परीक्षण हैं और विकल्प नहीं हैं।
उच्च ग्रंथियों वाले घटक वाले स्तनों में घावों का पता लगाने के लिए अल्ट्रासाउंड विशेष रूप से उपयोगी है, जैसे घने किशोर स्तनों में।
यह दर्द रहित है और इसका कोई मतभेद नहीं है; स्तन की कम संवेदनशीलता के कारण मासिक धर्म के 5-10 दिनों बाद इसे करना बेहतर होता है।
यदि परीक्षण किए जाने के बाद डॉक्टर इसे उचित समझते हैं, तो रोगी को बाद की तारीख में अनुवर्ती कार्रवाई करने के लिए कहा जा सकता है: इससे रोगी को चिंता नहीं होनी चाहिए क्योंकि आयनकारी विकिरण की अनुपस्थिति इस उपकरण को बिल्कुल सुरक्षित बनाती है।
अल्ट्रासाउंड के साथ गैलेक्टोफोर नलिकाओं का आकलन करना भी संभव है और इस प्रकार किसी भी एक्टेसिया, पैपिलोमा या इंट्रैडक्टल सामग्री और एक्सिलरी लिम्फ नोड्स की उपस्थिति।
30 साल की उम्र से हर दो साल में अल्ट्रासाउंड कराने की सलाह दी जाती है; स्तन कैंसर के पारिवारिक इतिहास के मामले में, चेक-अप अधिक बार करना होगा और समय निर्धारित करना विशेषज्ञ पर निर्भर करेगा।
40 वर्ष की आयु के बाद, एक वार्षिक मैमोग्राम की सलाह दी जाती है, अधिमानतः एक अल्ट्रासाउंड स्कैन के साथ, विशेष रूप से उच्च स्तन घनत्व के मामले में।
परीक्षण करने वाले डॉक्टर द्वारा स्तनों के नैदानिक मूल्यांकन के साथ संयुक्त रूप से इन दो विधियों का एकीकरण, आज स्तन कैंसर का शुरुआती पता लगाने में सबसे प्रभावी उपकरण है, जो अक्सर उस चरण में होता है जो अभी भी रूढ़िवादी उपचार से लाभान्वित होता है, साथ ही साथ निदान प्रक्रिया को जारी रखने का सबसे अच्छा तरीका।
इस कारण से, सभी उम्र की महिलाओं के लिए यह महत्वपूर्ण है कि वे अपने निपटान में उपकरणों और उनकी नैदानिक क्षमता से परिचित हों और इसके बारे में जागरूक हों।
स्तन कैंसर निदान के लिए सुई आकांक्षा और बायोप्सी
जब एक गांठ या संदिग्ध क्षेत्र की उपस्थिति स्थापित हो जाती है, तो अगला चरण बायोप्सी होता है।
इसमें विभिन्न आकार की सुइयों के साथ सेलुलर सामग्री (साइटोलॉजिकल या हिस्टोलॉजिकल) लेना और इसकी सौम्यता या दुर्दमता और संभावित रोग-संबंधी कारकों को निर्धारित करने के लिए एनाटॉमिक पैथोलॉजिस्ट को जमा करना शामिल है।
यह घाव के प्रकार के आधार पर रेडियोलॉजिकल (स्टीरियोटैक्टिक) या अल्ट्रासाउंड मार्गदर्शन के तहत किया जा सकता है।
प्रक्रिया न्यूनतम दर्दनाक है और इसलिए केवल बर्फ के लिए एनेस्थेटिक दवाओं के उपयोग की आवश्यकता नहीं है।
परिणाम एक स्तन चिकित्सक द्वारा दिया जाता है, जो नकारात्मक परिणाम की स्थिति में ट्यूमर के प्रकार के आधार पर नियोप्लास्टिक कोशिकाओं की सकारात्मक खोज की स्थिति में उपचार के विकल्पों पर चर्चा करते हुए बाद की नियमित जांच के समय की व्याख्या करेगा। .
कभी-कभी ऐसा हो सकता है, विशेष रूप से बहुत छोटे घावों के मामले में, कि ली गई सामग्री अपर्याप्त है, उस स्थिति में आपको एक नए नमूने, एक नए परीक्षण या एक अल्पकालिक अनुवर्ती कार्रवाई के लिए वापस बुलाया जाएगा।
आम तौर पर एकमात्र जटिलता नमूना स्थल पर एक रक्तगुल्म है।
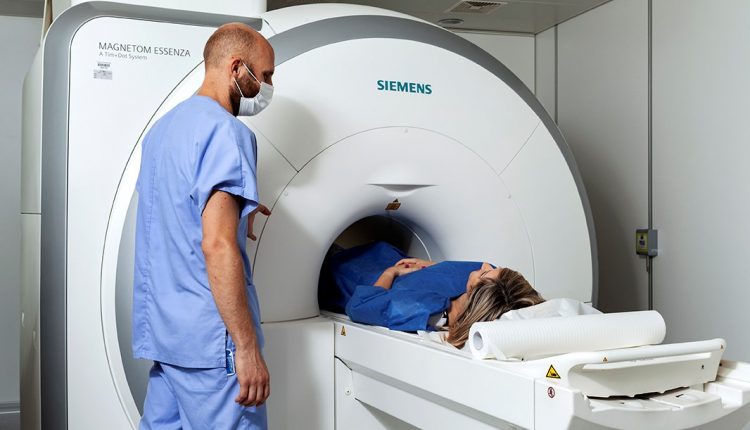
एमआर आई
यह एक गैर-इनवेसिव डायग्नोस्टिक टेस्ट है जो उच्च चुंबकीय क्षेत्र (1.5 टी या 3 टी) वाली मशीनों पर किया जाता है और स्तन ग्रंथि और लिम्फ नोड्स का अध्ययन करने की अनुमति देता है।
यह आयनीकरण विकिरण का उपयोग नहीं करता है और इसलिए रोगी के लिए जोखिम मुक्त है और किसी भी उम्र में किया जा सकता है।
इसे कंट्रास्ट माध्यम के साथ या इसके बिना किया जा सकता है: पहले मामले में अज्ञात प्राथमिक कार्सिनोमा सिंड्रोम के अध्ययन के लिए जब लिम्फ नोड मेटास्टेस पाए गए हों, लेकिन पहले स्तर के परीक्षणों में प्राथमिक ट्यूमर का पता नहीं चल पाता है; मंचन के लिए पहले से ही पुष्टि किए गए घाव जिनमें बहुफोकलिटी/बहुकेंद्रिकता का संदेह है; नवसहायक चिकित्सा के बाद, या उच्च आनुवंशिक जोखिम (BRCA1 या BRCA2 उत्परिवर्तित) और महत्वपूर्ण पारिवारिक इतिहास वाली महिलाओं के मामले में प्रभावकारिता के मूल्यांकन के लिए; दूसरे में सौंदर्य प्रयोजनों के लिए या मास्टेक्टॉमी के बाद कृत्रिम प्रत्यारोपण की अखंडता के मूल्यांकन के लिए।
रोगी को एमआरआई सोफे पर प्रवण स्थिति में उसके शरीर के साथ उसकी बाहों और समर्पित कॉइल्स पर आराम करने वाले उसके स्तनों के साथ रखा जाता है।
परीक्षण में लगभग 15 मिनट लगते हैं।
प्रसव उम्र की महिलाओं के लिए, मासिक धर्म चक्र के पहले दिन के दो सप्ताह के भीतर परीक्षण करना बेहतर होता है।
शरीर में धातु की वस्तुओं (स्प्लिंटर्स, कृत्रिम अंग, पेसमेकर, आदि) की संभावना के संबंध में पहले से एक प्रश्नावली भरना आवश्यक है, जिसे तब उपयुक्तता के लिए मूल्यांकन किया जाएगा।
धातु के पुर्जों वाले सभी कपड़ों, आभूषणों, पियर्सिंग, कपड़ों की खूंटी, कॉन्टैक्ट लेंस, चश्मा, सौंदर्य प्रसाधन और ऐसी किसी भी वस्तु को हटाना भी महत्वपूर्ण है जो संभावित रूप से धातु हो सकती है।
कंट्रास्ट माध्यम से परीक्षण के मामले में, कम से कम चार घंटे उपवास करना और तीन महीने से अधिक पुराना क्रिएटिनिन परीक्षण नहीं लेना आवश्यक है।
इसके अलावा, पिछले परीक्षणों को अपने साथ लाना याद रखना महत्वपूर्ण है ताकि उनकी तुलना की जा सके।
वर्णित सभी परीक्षणों और प्रक्रियाओं के लिए मौखिक या लिखित सूचित सहमति की आवश्यकता होती है।
यह भी पढ़ें
स्तन कैंसर: हर महिला और हर उम्र के लिए, सही रोकथाम
ट्रांसवेजिनल अल्ट्रासाउंड: यह कैसे काम करता है और यह क्यों महत्वपूर्ण है
पैप टेस्ट, या पैप स्मीयर: यह क्या है और इसे कब करना है?
मैमोग्राफी: एक "जीवन रक्षक" परीक्षा: यह क्या है?
स्तन कैंसर: ओंकोप्लास्टी और नई सर्जिकल तकनीकें
स्त्री रोग संबंधी कैंसर: उन्हें रोकने के लिए क्या जानना चाहिए
डिम्बग्रंथि के कैंसर: लक्षण, कारण और उपचार
डिजिटल मैमोग्राफी क्या है और इसके क्या फायदे हैं
स्तन कैंसर के लिए जोखिम कारक क्या हैं?
स्तन कैंसर की महिलाओं को 'फर्टिलिटी संबंधी सलाह नहीं दी जाती'
इथियोपिया, स्वास्थ्य मंत्री टियाडेसी: स्तन कैंसर के खिलाफ छह केंद्र
स्तन स्व-परीक्षा: कैसे, कब और क्यों
डिम्बग्रंथि के कैंसर, शिकागो विश्वविद्यालय द्वारा एक दिलचस्प शोध: कैंसर कोशिकाओं को कैसे भुना जाए?
फ्यूजन प्रोस्टेट बायोप्सी: परीक्षा कैसे की जाती है
सीटी (कंप्यूटेड एक्सियल टोमोग्राफी): इसका उपयोग किस लिए किया जाता है
ईसीजी क्या है और इलेक्ट्रोकार्डियोग्राम कब करना है
एमआरआई, दिल की चुंबकीय अनुनाद इमेजिंग: यह क्या है और यह क्यों महत्वपूर्ण है?
स्तन एमआरआई: यह क्या है और कब किया जाता है
ल्यूपस नेफ्रैटिस (नेफ्रैटिस सेकेंडरी टू सिस्टमिक ल्यूपस एरिथेमेटोसस): लक्षण, निदान और उपचार
सुई आकांक्षा (या सुई बायोप्सी या बायोप्सी) क्या है?
सीटी, एमआरआई और पीईटी स्कैन: वे किस लिए हैं?
एमआरआई, दिल की चुंबकीय अनुनाद इमेजिंग: यह क्या है और यह क्यों महत्वपूर्ण है?
यूरेथ्रोसिस्टोस्कोपी: यह क्या है और ट्रांसरेथ्रल सिस्टोस्कोपी कैसे किया जाता है
सुप्रा-महाधमनी चड्डी (कैरोटिड्स) का इकोकोलोरडॉप्लर क्या है?
सर्जरी: न्यूरोनेविगेशन एंड मॉनिटरिंग ऑफ ब्रेन फंक्शन
अपवर्तक सर्जरी: यह किस लिए है, यह कैसे किया जाता है और क्या करना है?
मायोकार्डियल स्किंटिग्राफी, परीक्षा जो कोरोनरी धमनियों और मायोकार्डियम के स्वास्थ्य का वर्णन करती है
सिंगल फोटॉन एमिशन कंप्यूटेड टोमोग्राफी (SPECT): यह क्या है और इसे कब करना है
ब्रेस्ट नीडल बायोप्सी क्या है?
ईसीजी क्या है और इलेक्ट्रोकार्डियोग्राम कब करना है
एमआरआई, दिल की चुंबकीय अनुनाद इमेजिंग: यह क्या है और यह क्यों महत्वपूर्ण है?
स्तन एमआरआई: यह क्या है और कब किया जाता है
मैमोग्राफी: इसे कैसे करें और कब करें
पैप टेस्ट: यह क्या है और इसे कब करना है?



