Žare i intraozalni pristup: masivno upravljanje krvarenjem
U slučaju masovnog krvarenja, pravodobna kontrola krvarenja i neposredni vaskularni pristup mogu donijeti razliku između života i smrti pacijenta. U ovom ćemo članku izvijestiti talijansku studiju slučaja upotrebe štapa i intraozusnog pristupa.
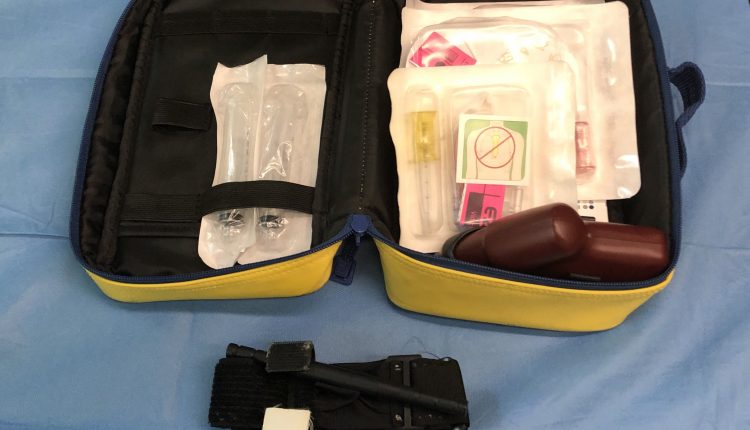
Sustav hitne pomoći 118 iz Trsta (Italija) odlučio je dodijeliti uređaj za unutarkostni pristup EZ-IO® svim službama hitne pomoći ALS na tom području. Cilj je opremiti hitnu u slučaju teškog krvarenja i osposobiti liječnike koji rade u prehospitalnom okruženju za zbrinjavanje masivnih krvarenja u spojevima i udovima. Pridružili su se kampanji “Zaustavi krvarenje”, koju je promovirao Američki koledž kirurga, a u Italiju uvezla Società Italiana di Chirurgia d'Urgenza e del Trauma (Talijansko društvo za hitnu kirurgiju i traumu). Korištenje a podveza a intraossealni pristup može značiti važnu promjenu u liječenju tako kompliciranog krvarenja.
Autori: Andrea Clemente, Mauro Milos, Alberto Peratoner SSD 118 Trst - Odjel za vanredne situacije (aktivna integracija Emergenza, Urgenza i Accettazione). Azienda Sanitaria Universitaria Giuliano Isontina
Intraoskozni pristup: Turniket i masivno krvarenje
Svake godine trauma je odgovorna za značajan postotak smrtnosti u svijetu. Svjetska zdravstvena organizacija procijenila je da je 2012. godine 5.1 milijuna ljudi umrlo zbog traumatičnih događaja, što je 9.2% smrtnih slučajeva širom svijeta (stopa smrtnosti potvrđena u 83 slučaja na 100,000 stanovnika). 50% smrtnih slučajeva bilo je u dobi od 15 do 44 godine, sa stopom smrtnosti muškaraca dvostruko većom od one žene (1).
U Italiji su za traume posljedice odgovorne 5% ukupnih smrtnih slučajeva godišnje (2). To odgovara oko 18,000 smrti, od čega:
- prometne nesreće: 7,000 smrtnih slučajeva
- domaće nesreće: 4,000 smrti
- nesreće na radu: 1,300 smrtnih slučajeva
- djela delinkvencije / ili samopovređivanja: 5,000 smrti
Mnoge uzrokuje preko milijun prijema u bolnicu, što je otprilike 1% ukupnih godišnjih primanja (10).
Hemoragični šok je drugi vodeći uzrok smrti nakon ozljede središnjeg živčanog sustava, bez obzira na mehanizam 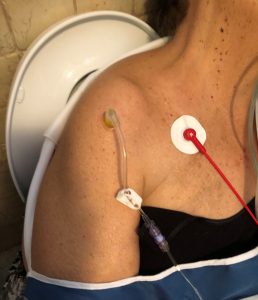 od traume. Krvarenje je odgovorno za 30-40% smrti od traume, a 33-56% se događa u izvanbolničkom okruženju (4).
od traume. Krvarenje je odgovorno za 30-40% smrti od traume, a 33-56% se događa u izvanbolničkom okruženju (4).
Da bi bio što učinkovitiji, liječenje krvarenja mora se osigurati što je prije moguće nakon oštećenja. Masivno krvarenje može brzo dovesti do takozvane "traume triade smrti" ili "smrtonosne trijade": hipotermije, koagulopatije i metaboličke acidoze.
Masivno krvarenje smanjuje transport kisika i može izazvati hipotermiju s posljedičnom izmjenom kaskade koagulacije. U nedostatku kisika i hranjivih tvari koje normalno prenose krv (hipoperfuzija), stanice prelaze na anaerobni metabolizam uzrokujući oslobađanje mliječne kiseline, ketonskih tijela i ostalih kiselih komponenti koje snižavaju pH u krvi što uzrokuje metaboličku acidozu. Povećana kiselost oštećuje tkiva i organe u tijelu i može smanjiti rad miokarda dodatno kompromitirajući transport kisika.
Turniket i intraozalni pristup: životni manevari
Iz sukoba u Iraku i Afganistanu doznali smo da su trenutna upotreba zavoja i hemostatskih zavoja ključna u manevarima za spašavanje života. Vrlo učinkovit način reagiranja, koji je duboko proučavao Odbor američke vojske za taktičku borbu protiv nezgoda (C-TCCC). Primjena smjernica TCCC dovela je do značajnog smanjenja broja smrtnih slučajeva od krvarenja u ekstremitetima (5).
Zahvaljujući dubokom iskustvu razvijenom na vojnoj razini, ove metode liječenja počele su se širiti i u civilnom okruženju, prije svega, nakon terorističkih napada poput onih koji su se dogodili tijekom Bostonskog maratona u 2013. (6).
Brze akcije spašavanja života za kontrolu krvarenja od strane prvih osoba koje uključuju hitne slučajeve mogu značiti presudnu točku u smanjenju smrtnosti koja se može spriječiti (7). U Sjedinjenim Američkim Državama jedna od strategija koja se pokazala efikasnom u smanjenju masovnog smrtnosti od krvarenja bila je opremanje zdravstvenog osoblja i osoba hitne pomoći (policija i vatrogasci) s uređajima za kontrolu krvarenja i treningom (8).
U uobičajenim i svakodnevnim medicinskim službama, kompresijski zavoj koji se koristi u masovnim krvarenjima često je neadekvatan. Učinkovit je samo kad se provodi izravno ručno komprimiranje, što ne može uvijek biti zajamčeno u slučaju višestrukih ozljeda ili maksimalnih hitnih slučajeva (5).
Zato mnoge organizacije za hitne slučajeve koriste žardinjeru. Ima samo jednu svrhu: spriječiti hemoragični šok i masovno krvarenje iz uda. Znanstveno je dokazano da je njegova primjena nesumnjivo spasilačka. Pacijenti koji dožive traumatični hipovolemički šok imaju statistički tešku prognozu s niskim postotkom preživljavanja. Prikupljeni dokazi na vojnom polju pokazali su da povrijeđene osobe na koje je nanesen žrijeb prije početka hipovolemijskog šoka imaju stopu preživljavanja od 90% u usporedbi s 20% kada je žubor primijenjen nakon prvih simptoma šoka (9).
Rana upotreba kestena smanjuje potrebu za volemičnom reintegracijom s kristaloidima u van bolničkom okruženju (hemodilukcija, hipotermija) i hemoderivativima u bolničkom okruženju (koagulopatije), izbjegavajući daljnje pogoršanje čimbenika koji sudjeluju u smrtonosnoj trijadi (10).
Tijekom sukoba u Vijetnamu, 9% smrti prouzrokovano je krvarenjem. U današnjim sukobima smanjen je na 2% zahvaljujući treningu o upotrebi štapa i njegovoj širokoj rasprostranjenosti. Stopa preživljavanja među vojnicima liječenim šikarom u usporedbi s onima u kojima nije primijenjen je 87% prema 0% (9). Analiza 6 međunarodnih studija izvijestila je o amputaciji od 19% uključenih udova.
Ove su amputacije vjerojatno uzrokovane velikim opsegom primarnih ozljeda, a nisu opisane kao sekundarne komplikacije pri korištenju štapa (11). U dvije velike vojne studije ustanovljeno je da se stopa komplikacija uslijed upotrebe štapa kretala u rasponu od 0.2% (12) do 1.7% (9). Ostale studije pokazale su da nedostatak komplikacija džiha ostaje na mjestu između 3 i 4 sata (13.14).
Moramo razmotriti 6 sati kao maksimalnu granicu za preživljavanje udova (15). Kampanju „Stop krvarenju“ promovirala je u SAD-u radna skupina među raznim agencijama koje je sazvalo Ministarstvo za domovinsku sigurnost „Stožera za nacionalnu sigurnost“ Bijele kuće, s ciljem da se poveća otpornost stanovništva povećanjem. svijest o osnovnim radnjama za zaustavljanje krvarenja opasnih po život uzrokovanih slučajnim događajima iz svakodnevnog života i katastrofalnim događajima prirodne ili terorističke prirode.
"Odbor za traume" Američkog koledža kirurga i Hartford konsenzus su među glavnim promotorima ove kampanje. Nekontrolirano krvarenje smatra se vodećim uzrokom smrti koji se može spriječiti traumom, dok je kamen temeljac pravovremene intervencije upotreba prolaznika kao prvih osoba za upravljanje masovnim krvarenjima do dolaska profesionalnog spašavanja, nakon što se utvrdi da je intervencija učinkovita u prvih 5 -10 minuta.
Trstisti 118 iz Trsta sudjelovali su na tečaju „Stop krvarenju“, kojeg je u Italiju uvezla Società Italiana di Chirurgia d'Urgenza e del Trauma. Cilj je standardizirati ponašanje o pravilnom korištenju metka, trenutno dostupnom na svim provincijskim spasilačkim vozilima.
O žbuni i intraoznom pristupu
U pretkliničkoj ustanovi često je važno osigurati brz vaskularni pristup, ali pozicioniranje je često 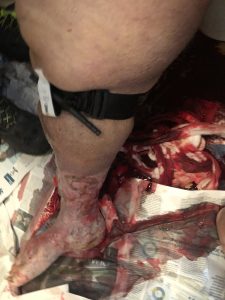 problematična (16,17). Periferni venski pristup ostaje standard, ali ako su vitalne funkcije ugrožene, njegovo pretraživanje može biti teško ili može trajati predugo.
problematična (16,17). Periferni venski pristup ostaje standard, ali ako su vitalne funkcije ugrožene, njegovo pretraživanje može biti teško ili može trajati predugo.
Čimbenici okoliša poput lošeg osvjetljenja, ograničenog prostora, teškog pacijenta ili kliničkih čimbenika, poput periferne vazokonstrikcije kod šoka ili hipotermičnih bolesnika, loša venska sredstva zbog intravenske terapije ili pretilosti mogu otežati pristup perifernom venskom pristupu.
Žrtvama traume s povećanom dinamikom, srčanim zastojem ili sepsom može biti potreban trenutni vaskularni pristup.
U pedijatrijskih bolesnika dobivanje vaskularnog pristupa može biti tehnički teško (18). Stopa uspješnosti u pozicioniranju perifernog venskog pristupa pri prvom pokušaju izvan bolnice je 74% (19.20) i smanjuje se na manje od 50% u slučaju zatajenja srca (20). Pacijenti u hemoragičnom šoku u prosjeku trebaju 20 minuta da dobiju periferni venski pristup (21).
Turniquet i intraosseous access: valjana alternativa perifernom venskom pristupu je intraossealni pristup: postiže se mnogo brže od vađenja periferne vene (50±9 s naspram 70±30 s) (22). U unutarbolničkom okruženju u bolesnika s ACR s nedostupnim perifernim venama, intraossealni pristup pokazao je veću stopu uspjeha za manje vremena od HVS postavljanje (85% naspram 60%; 2 min naspram 8 min) (23), osim toga zahvat ne zahtijeva prekid kompresija prsnog koša i posljedično može poboljšati preživljenje bolesnika (24).
Europsko vijeće za oživljavanje također preporučuje intraozalni pristup kao valjanu alternativu u slučaju da se ne nađe periferna vena kod odraslog pacijenta (25) i kao prvi izbor u pedijatrijskog bolesnika (26).
Od travnja 2019. godine, intraZorozni pristupni sustav EZ-IO® počeo je s radom na svim ASUITS 118 Advanced Rescue Ambulantama nakon obuke medicinskih sestara i širenja operativnih postupaka, prethodno je bio opremljen samo sustav za samoliječenje.
Rasprostranjenost kontrole u svim vozilima hitne pomoći omogućuje brzo jamčenje vaskularnog pristupa, skraćenje vremena liječenja i dodatno povećanje kvalitete usluga za građane. Nekoliko studija pokazalo je da je EZ-IO® djelotvoran sustav za pronalaženje intra-osseusa: opća stopa uspjeha vrlo je visoka (99.6% 27; 98.8% 28; 90% 29) kao i stopa uspjeha u prvom pokušaju ( 85.9% 27; 94% 28; 85% 23), a odlikuje ga vrlo brza krivulja učenja (29). Intraoskozni pristup ekvivalentan je perifernom venskom pristupu u smislu farmakokinetike i kliničke učinkovitosti (30), a stopa komplikacija je manja od 1% (24).
O intraozusnom pristupu i korištenju štapića, prikaz slučaja
Izvješće o slučaju:
6.35 sati: Regionalni odjel za hitnu medicinsku pomoć FVG-a aktivirao je sustav 118 u Trstu kako bi reagirao na traumatično žuti kod kod kuće.
6.44 sati: Hitna pomoć stigla je na lice mjesta, a posada je bila u pratnji rodbine pacijenta u kupaonici. 70-godišnja pretila žena, sjedi na WC školjki i bez svijesti (GCS 7 E 1 V2 M 4). Dah koji hrče, blijed, dijaforetski, jedva primjetan karotidni puls, vrijeme punjenja kapilara > 4 sekunde. Velika mrlja krvi na nogama pacijenta; na donjim udovima bili su vidljivi vaskularni ulkusi, a ručnik, također natopljen krvlju, bio je omotan oko desnog lista.
6.46: crveni kod. Traženo je samo liječenje i morali su pozvati vatrogasnu pomoć kako bi pomogli u transportu pacijentice, s obzirom na njezinu tjelesnu težinu i ograničen raspoloživi prostor. Kad je ručnik uklonjen, u ulcuscrurisu koji se nalazi u zadnjem dijelu teleta otkriveno je krvarenje iz vjerojatne vaskularne rupture.
Bilo je nemoguće zajamčiti učinkovitu izravnu kompresiju i u tu svrhu posvetiti operatera. Dakle, odmah su primijenili Comni Application Tourniquet (CAT), zaustavivši krvarenje. Nakon toga nisu otkrivena druga hemoragična usta.
Glava je bila hiper produžena i nanosila je O2 sa 100% FiO2 uz nestanak hrkanog daha.
S obzirom na stanje šoka i pretilost, bilo je nemoguće pronaći periferni venski pristup, pa je nakon prvog pokušaja intraozalni pristup postavljen u desnu humeralnu komoru s EZ-IO® sustavom s 45 mm iglom.
Potvrđeno je pravilno postavljanje pristupa: stabilnost igala, serozna aspiracija krvi i lakoća ubrizgavanja 10 ml SF pritiska. Fiziološka otopina Započela je infuzija od 500 ml s vrećicom za vreće i ud je imobiliziran s mitellom. Kad je postavljen nadzor EKG-a, 80 ritmičkih HR, PA i SpO2 nije bilo moguće otkriti.
Zatim se na mjestu krvarenja nanosi kompresivni medicinski preljev. Brza anamnestička kolekcija pokazala je da je pacijent patio od hipertireoze, arterijske hipertenzije, dislipidemije, OSAS-a u noćnom CPAP-u, atrijske fibrilacije u TAO. Pratili su je i plastična kirurgija i zarazne bolesti čira na donjim udovima s dermohidodermitom MRSA, P. Mirabilis i P. Aeruginosa te u terapiji tapazolom 5 mg 8 sati, bisoprololom 1.25 mg h 8, diltiazemom 60 mg na svakih 8 sati, kumadinom prema INR.
6.55 pm; automatizer stigao na lice mjesta. Pacijent je prezentirao GCS 9 (E2, V2, M5), FC 80r, PA 75/40, SpO2 98% s FiO2 100%. Primijenjeno je 1000mg EV traneksaminske kiseline. Uz pomoć Vatrogasne jedinice pacijent je mobiliziran sa a stolica a onda na nosila.
U ambulanti je pacijentu predstavljen GCS 13 (E 3, V 4, M 6), PA 105/80, FC 80r i SpO2 98% s FiO2 100%. Otkriveno je da se desni humeralni intraozusni pristup isključio tijekom mobilizacijskih faza, pa je drugi intraosseusni pristup odmah uspješno postavljen u lijevo humeralno sjedalo i infuzija tekućine je nastavila.
S obzirom na poboljšanje vitalnih parametara, provedena je analgetska terapija fentanestom od 0.1 mg te je infundirano ukupno 500 ml fiziološke otopine i 200 ml ringeracetata. U 7.25 sati hitna pomoć, s uključenim liječnikom odbor, lijevo u crvenoj šifri do Cattinare Službena soba.
Obaviješteni su kirurg, odjel za oživljavanje i banka krvi. Hitna pomoć stigla je u PS u 7.30 sati
Prva krvna slika pokazala je: hemoglobin 5 g / dL, crvena krvna zrnca 2.27 x 103 uL, hematokrit 16.8%, dok je za koagulaciju: INR 3.55, 42.3 sekunde, omjer 3.74. Pacijent je primljen na hitnu medicinu i podvrgnut je hemotransfuziji za ukupno 7 jedinica koncentriranog hematokrita i ciklusa antibiotika s dalbavancinom i cefepimom.
Turniket, masovno krvarenje i intraozalni pristup: PROČITAJTE ITALIJANSKI ČLANAK
ČITAJ GORE
Tourniquet: Zaustavite krvarenje nakon rane od vatrenog oružja
Intervju s AURIEX - Taktička medicinska evakuacija, trening i kontrola masovnog krvarenja
Turniquet ili nema ždrijela? Dva stručnjaka ortopeda govore o ukupnoj zamjeni koljena
Taktička skrb o terenu: kako bi štićenici trebali biti zaštićeni kako bi se suočili s ratnim poljem?
Turniket, masivno krvarenje i intraozalni pristup BIBLIOGRAFIJA
1. Svjetska zdravstvena organizacija. Veličina i uzroci ozljeda. 2–18 (2014). doi: ISBN 978 92 4 150801 8
2. Giustini, M. OSSERVATORIO NAZIONALE AMBIENTE E TRAUMI (ONAT) Traumi: non solo strada. u Salute e Sicurezza Stradale: l'Onda Lunga del Trauma 571–579 (CAFI Editore, 2007).
3. Balzanelli, MG Il supporto delle funzioni vitali al paziente politraumatizzato - Trauma Life Support (TLS). u Manuale di Medicina di Emergenza e Pronto Soccorso 263–323 (CIC Edizioni Internazionali, 2010).
4. Kauvar, DS, Lefering, R. i Wade, CE Utjecaj krvarenja na ishod traume: pregled epidemiologije, kliničke prezentacije i terapijska razmatranja. J. Trauma60, S3-11 (2006).
5. Eastridge, BJ i sur. Smrt na bojnom polju (2001.-2011.): Implikacije na budućnost skrbi za borbene žrtve. J. Trauma Acute Care Surg.73, 431–437 (2012).
6. Walls, RM & Zinner, MJ Odgovor na Bostonski maraton: zašto je to uspjelo? JAMA309, 2441–2 (2013).
7. Brinsfield, KH i Mitchell, E. Uloga Odjela za nacionalnu sigurnost u jačanju i provođenju odgovora na aktivne pucačke i namjerne masovne žrtve. Bik. Am. Coll. Surg.100, 24–6 (2015).
8. Holcomb, JB, Butler, FK & Rhee, P. Uređaji za kontrolu hemoragije: Tourniquets and hemostatic dressings. Bik. Am. Coll. Surg.100, 66–70 (2015).
9. Kragh, JF i sur. Preživljavanje uz pomoć hitnog novčanika za zaustavljanje krvarenja u većoj traumi udova. Ann. Surg.249, 1–7 (2009).
10. Mohan, D., Milbrandt, EB i Alarcon, LH Black Hawk Down: Evolucija strategija reanimacije u masivnom traumatičnom krvarenju. Kritika. Njega12, 1–3 (2008).
11. Bulger, EM i sur. Prehospitalna smjernica za vanjsku kontrolu krvarenja utemeljena na dokazima: American College of Surgeons Odbor za traumu. Prehosp. SIGURN. Njega18, 163–73
12. Brodie, S. i sur. Upotreba čestica u borbenim traumama: vojno iskustvo u Velikoj Britaniji. J. Spec. Oper. Med.9, 74–7 (2009).
13. Welling, DR, McKay, PL, Rasmussen, TE & Rich, NM Kratka povijest turnira. J. Vasc. Surg.55, 286–290 (2012).
14. Kragh, JF i sur. Opstanak u borbi protiv žrtava uz pomoć ždrijela za zaustavljanje krvarenja iz udova. J. Emerg. Med.41, 590–597 (2011).
15. Walters, TJ, Holcomb, JB, Cancio, LC, Beekley, AC & Baer, Turnireti za hitne slučajeve. J. Am. Coll. Surg.204, 185–186 (2007).
16. Zimmermann, A. i Hansmann, G. Intraosseous pristup. Neonatalne hitne slučajeve A Pract. Vodič. Resusc. Transp. Kritika. Njega novorođene novorođenčadi39, 117–120 (2009).
17. Olaussen, A. i Williams, B. Intraokozni pristup u prehospitalnom okruženju: Pregled literature. Prehosp. Disaster Med.27, 468–472 (2012).
18. Lyon, RM i Donald, M. Intraokozni pristup u prehospitalnom okruženju - Idealna opcija prve linije ili najbolje spašavanje? Oživljavanje84, 405–406 (2013).
19. Lapostolle, F. i sur. Prospektivna procjena poteškoća perifernog venskog pristupa u hitnoj pomoći. Intenzivna njega Med.33, 1452–1457 (2007).
20. Reades, R., Studnek, JR, Vandeventer, S. i Garrett, J. Intraosseous nasuprot intravenskom vaskularnom pristupu tijekom izvanbolničkog srčanog zastoja: Randomizirano kontrolirano ispitivanje. Ann. Emerg. Med.58, 509-516 (2011).
21. Engels, PT i sur. Upotreba intraoznih uređaja u traumi: Pregled liječnika koji se bave traumom u Kanadi, Australiji i Novom Zelandu. Limenka. J. Surg.59, 374–382 (2016).
22. Lamhaut, L. i sur. Usporedba intravenskog i intraosseousnog pristupa od strane pred-bolničkog medicinskog osoblja sa i bez CBRN-a oprema, Resuscitation81, 65–68 (2010).
23. Leidel, BA i sur. Usporedba intraosseous i centralnog venskog vaskularnog pristupa u odraslih osoba na reanimaciji u urgentnom odjelu s nepristupačnim perifernim venama. Resuscitation83, 40–45 (2012).
24. Petitpas, F. i sur. Upotreba intra-osseousnog pristupa u odraslih: sustavni pregled. Crit. Njega20, 102 (2016).
25. Soar, J. i sur. Smjernice Europskog vijeća za oživljavanje oživljavanja 2015: Odjeljak 3. Napredna životna podrška odraslih. Oživljavanje95, 100–47 (2015).
26. Maconochie, IK i sur. Smjernice za oživljavanje Europskog vijeća za oživljavanje 2015. Odjeljak 6. Podrška životu djece. Oživljavanje95, 223–248 (2015).
27. Helm, M. i sur. Primjena intrazastočnih uređaja EZ-IO® u njemačkoj helikopterskoj službi hitne pomoći. Resuscitation88, 43–47 (2015).
28. Reinhardt, L. i sur. Četiri godine EZ-IO® sustava u hitnoj ambulantnoj ambulanti. Cent. Eur. J. Med.8, 166–171 (2013).
29. Santos, D., Carron, PN, Yersin, B. i Pasquier, M. Primjena intraosealnih uređaja EZ-IO® u predbolničkoj hitnoj službi: prospektivna studija i pregled literature. Oživljavanje84, 440–445 (2013).
30. Von Hoff, DD, Kuhn, JG, Burris, HA & Miller, LJ Je li intraosseous jednak intravenskom? Farmakokinetička studija. Am. J. Emerg. Med. 26, 31–38 (2008).



