目とまぶたの挫傷と裂傷:診断と治療
目やまぶたの挫傷や裂傷は緊急救助活動では非常に一般的であるため、概要が重要です
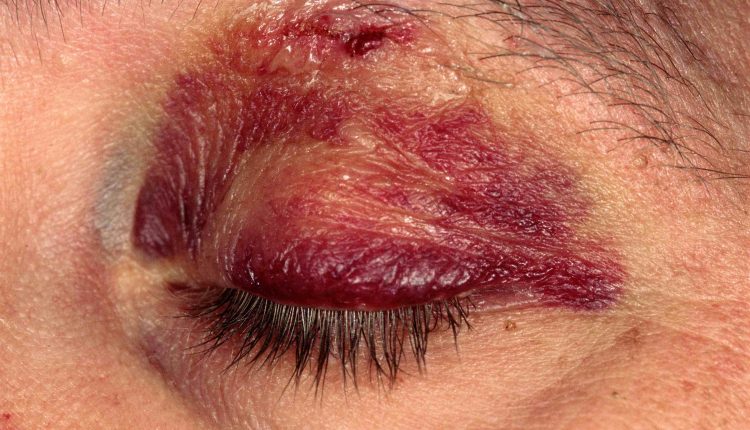
まぶたの裂傷と挫傷
まぶたの挫傷(黒目になる)は、臨床的意義よりも美容的重要性がありますが、時にはより深刻な怪我がそれらに関連している可能性があり、見落とされるべきではありません。
合併症のない挫傷は、最初の24〜48時間の浮腫を防ぐために、アイスパックで治療されます。
眼瞼縁または瞼板を含まない小さな眼瞼裂傷は、6-0または7-0ナイロン縫合糸(または、子供では吸収性材料)で修復できます。
まぶたの縁の裂け目は、正しい縁を確保し、まぶたの縁の不連続性を回避するために、眼科外科医によって修復されるべきです。
下眼瞼または上眼瞼の内側部分(涙小管を含む可能性がある)の涙、全層涙、患者が眼瞼下垂症を患っている涙、および眼窩脂肪を露出している、または瞼板を含む複雑な眼瞼涙、眼科医が修理する必要があります。
眼球の挫傷と裂傷
外傷は以下を引き起こす可能性があります:
- 結膜、前房および硝子体出血
- 網膜出血、網膜浮腫または網膜剥離
- 虹彩の引き裂き
- 白内障
- 水晶体の転位
- 緑内障
- 眼球破裂(涙)
まぶたの重大な浮腫または裂傷が存在する場合、評価は困難になる可能性があります。
それでも、即時の眼科手術の必要性が明らかでない限り(できるだけ早く眼科医による評価が必要)、眼球に圧力をかけないように注意しながらまぶたを開き、可能な限り完全な検査を行う必要があります。
少なくとも、以下が評価されます。
視力
- 瞳孔の形態と反射
- 目の動き
- 前房の深さまたは出血
- 赤い反射の存在
鎮痛薬、または外科的同意が得られた後、客観的検査を容易にするために抗不安薬を投与することができます。
まぶた開創器またはまぶた検鏡を優しく注意深く使用すると、まぶたを開くことができます。
市販の器具がない場合は、ペーパークリップをS字型になるまで開いてから、U字型の端を180°まで曲げることで、まぶたをその場しのぎの検鏡で分離できます。
眼球の断裂は、以下の条件のいずれかで疑われます:
角膜または強膜の目に見える裂傷。
- 房水が逃げています(サイデルの正の兆候)。
- 前房は浅い(例えば、角膜がしわになっているように見える)か、非常に深い(レンズの後部の破損のため)。
- 瞳孔は不規則です。
- 赤い反射はありません。
眼球の裂傷が疑われる場合、眼科医が利用できるようになる前に講じることができる対策は、保護シールドを適用し、全身抗菌薬や眼内異物による感染の可能性に対抗することです。
CTスキャンを実行して、異物や骨折などの他の怪我を探す必要があります。
局所抗生物質は避けられます。
嘔吐眼圧を上昇させ、眼内容物の漏出に寄与する可能性のある、は、必要に応じて制吐薬で抑制されます。
開放創の真菌汚染は危険であるため、コルチコステロイドは外科的創傷縫合が終わるまで禁忌です。
破傷風の予防は、開いた眼球の傷に適応されます。
ごくまれに、眼球の裂傷後、反対側の非外傷性眼が炎症を起こし(交感性眼炎)、治療せずに放置すると失明するまで視力を失う可能性があります。
メカニズムは自己免疫反応です。 コルチコステロイドドロップは、プロセスを防ぐことができ、眼科医によって処方することができます。
前房出血(前房出血)
前房出血の後には、再発性の出血、緑内障、および角膜の出血性梗塞が続く可能性があり、これらはすべて、永久的な視力喪失を引き起こす可能性があります。
前房出血が視力を妨げるのに十分な大きさでない限り、症状は関連する病変の症状です。
直接検査は、通常、前房内の血液層化または血餅の存在、あるいはその両方を明らかにします。
層別化は、前房の傾斜(通常は下部)にある半月板の形をした血液層のように見えます。
軽度の形態である微小催眠は、前房混濁としての直接検査で、または浮遊赤血球としての細隙灯検査で見ることができます。
眼科医はできるだけ早く患者の世話をする必要があります。
患者は頭を30-45°上げた状態でベッドに置かれ、眼をさらなる外傷から保護するためにアイカップが置かれます。
出血性再発のリスクが高い患者(例えば、広範囲の前房出血、出血性素因、抗凝固薬の使用、またはドレパノサイトーシスの患者)、眼圧の制御が不十分、または推奨される治療の遵守が不十分な患者は入院する必要があります。
経口および局所NSAIDは、再発性出血の一因となる可能性があるため禁忌です。
眼圧は、急激に(数時間以内、通常は鎌状赤血球症または鎌状赤血球形質の患者で)、または数か月から数年後に上昇する可能性があります。
したがって、眼圧は数日間毎日監視し、その後数週間から数か月間定期的に監視する必要があります。症状が現れた場合(眼痛、視力低下、吐き気、急性閉塞隅角緑内障の症状と同様)。
圧力が上昇した場合は、チモロール0.5%を0.2日0.15回、ブリモニジンXNUMX%またはXNUMX%をXNUMX日XNUMX回、あるいはその両方を投与します。
治療への反応は圧力によって決定されます。圧力は、制御されるか、大幅な低下が示されるまで、1〜2時間ごとに監視されることがよくあります。 その後、通常は1日2〜XNUMX回監視されます。
炎症を軽減するために、中等度の点滴(例:スコポラミン0.25%3回/日またはアトロピン1%3回/日で5日間)および局所コルチコステロイド(例:酢酸プレドニゾロン1%4〜8回/日で2〜3週間)がしばしば投与されますと瘢痕。
出血が再発する場合は、管理のために眼科医に相談する必要があります。
アミノカプロン酸50〜100 mg / kgを4時間ごとに(30 g /日を超えないように)5日間経口投与するか、トラネキサム酸25 mg / kgを3日5回7〜XNUMX日間経口投与すると、再発性の出血や筋緊張を軽減できます。またはmydriatic薬も処方する必要があります。
まれに、続発性緑内障を伴う再発性出血は、血液の外科的排出を必要とします。
怪我や裂傷だけでなく、眼窩骨折
眼窩骨折は、鈍的外傷が眼窩のより壊れやすい壁のXNUMXつ、通常は床を介して眼窩の内容物を押すときに発生します。
内壁と屋根の骨折も発生する可能性があります。
眼窩出血は、眼窩下神経の閉じ込め、まぶたの浮腫、斑状出血などの合併症を引き起こす可能性があります。
患者は、眼窩または顔面痛、複視、眼球陥凹、頬および上唇の感覚鈍麻(眼窩下神経損傷による)、上垂、および皮下気腫を患っている可能性があります。
その他の顔の怪我や骨折も除外する必要があります。
診断は、顔面頭蓋を介した薄層CTを使用して行うのが最適です。
眼球運動が損なわれている場合(複視を引き起こすなど)、外眼筋に閉じ込めの兆候がないか評価する必要があります。
複視または美容上許容できない眼球陥凹がある場合は、外科的修復が必要となる場合があります。
眼窩コンパートメント症候群による空気逆流を防ぐために、患者は鼻をかむのを避けるように言われるべきです。
局所血管収縮剤を2〜3日間使用すると、鼻血が緩和される場合があります。
患者が副鼻腔炎を患っている場合は、経口抗生物質を使用することができます。
眼窩コンパートメント症候群
眼窩コンパートメント症候群は眼科の緊急事態です。
眼窩コンパートメント症候群は、通常は外傷が原因で眼圧が突然上昇し、出血を引き起こす場合に発生します。
症状には、複視、目の痛み、まぶたの腫れ、あざだけでなく、突然の視力喪失が含まれる場合があります。
客観的検査では、視力の低下、結膜浮腫、マーカスガン瞳孔欠損、眼球突出、眼筋麻痺、眼圧の上昇が見られる場合があります。
診断は臨床的であり、画像診断のために治療を遅らせるべきではありません。
治療は、即時外側カンソリシス(外側カンタル腱の外科的露出とその下枝の切開)とそれに続く以下で構成されます。
- ベッドヘッドを45°に上げて入院する可能性のあるモニタリング。
- 急性閉塞隅角緑内障の場合のような眼圧上昇の治療
- 凝固障害の逆転
- 眼圧のさらなる上昇の予防(痛み、吐き気、咳、緊張、重度の高血圧の予防または軽減)
- アイスパックまたはコールドパックの適用
また、
緊急ライブさらに…ライブ:IOSとAndroid用の新聞の新しい無料アプリをダウンロード
創傷ケアガイドライン(パート2)–ドレッシングの擦過傷と裂傷



