緊急時の毒素性ショック症候群:それは何ですか?
毒素性ショック症候群は、発熱、皮膚発疹、低血圧、筋肉痛の急速な発症を特徴とする臨床症状です。
これは主に、ブドウ球菌などの細菌によって生成される毒素と呼ばれる物質によって引き起こされます。これらの物質は、全身に大きな炎症反応を引き起こす可能性があります。
毒素性ショック症候群の症状の発症は突然であり、次のようなものがあります。
- フィーバー;
- 寒気;
- 一般的な倦怠感;
- 脱力感;
- 頭痛;
- 喉の痛み;
- 筋肉痛と痛み;
- 腹痛;
- 嘔吐 および下痢;
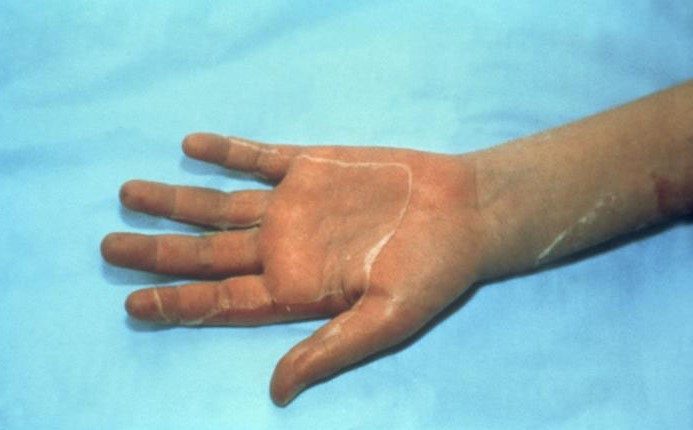
- 皮膚のびまん性で均一な発赤とそれに続く落屑から24時間以内の出現。
発症から3〜7日以内に、剥離は手のひらと足の裏に影響を及ぼします。
一般的な状態は、以下の外観を特徴とする多臓器不全で徐々に悪化する可能性があります。
- 低血圧;
- 尿の排出が減少した腎不全;
- 肝不全;
- 血小板数が少ない;
- 眠気、錯乱、神経過敏、興奮、幻覚として現れる可能性のある脳への血流の低下。
毒素性ショック症候群の診断は、突然の発熱、発疹、低血圧、多臓器不全が観察される健康な子供に疑われるべきです。
リスク要因には、
- 内部タンポンの使用による思春期後の青年期;
- 最近の手術の歴史;
- 皮膚や軟部組織、体の最も表面的な部分の最近の感染症。
毒素性ショック症候群の診断は、臨床基準に基づいています:発熱、低血圧、びまん性紅斑、および少なくともXNUMXつの臓器および/または装置の関与を伴うスケーリング。
病気が感染によって引き起こされていないことは、血液検査と培養によって証明されなければなりません。
月経中の女の子の血液、組織、または膣の培養物は常に取得する必要がありますが、診断にブドウ球菌の分離は必要ありません。細菌の分離が観察されるのは症例の5%のみです。
腎臓、肝臓、骨髄、心臓、肺の機能を継続的に監視することが不可欠です。
虚血または脳浮腫の場合は、機器による調査(MRIおよびCT)が必要です。
毒素性ショック様症候群または連鎖球菌毒素性ショック症候群(STSS)は、毒素性ショック症候群(TSS)と非常によく似た変異型です。
これは、連鎖球菌の一種であるベータ溶血性A(SBEA)によって産生されるA型赤血球生成毒素によって引き起こされます。 ゲートウェイは通常、急速に広がる皮膚感染症です。
連鎖球菌毒素性ショック症候群は、最も頻繁に軟部組織細胞死、全身性紅斑性斑状丘疹状発疹、血液凝固の問題および肝臓損傷を引き起こしますが、ブドウ球菌毒素性ショック症候群は、最も頻繁に嘔吐、下痢、びまん性緋色の発疹、粘膜の発赤、精神的混乱、血小板減少症を引き起こします。
川崎病は毒素性ショック症候群と共通するいくつかの特徴がありますが、通常はそれほど重症ではありません
どちらも、抗生物質療法で衰えない発熱、粘膜の発赤、紅斑性発疹、および関連する鱗屑に関連しています。
毒素性ショックの多くの症状。 しかし、びまん性の筋肉痛、嘔吐、腹痛、下痢、低血圧、ショックなどの川崎病ではまれであるか、存在しません。
COVID-19関連の小児多系統炎症性症候群:
発熱、ショック、心臓の筋肉の炎症(心筋炎)、腹痛、川崎病に似た臨床像を特徴とする多臓器炎症症候群。
COVID-19の陽性検査は、この臨床症候群のすべてではありませんが、一部の患者で観察されています。
ロッキー山紅斑熱:
Rickettsia rickettsiiによって引き起こされ、マダニ科のダニによって伝染します。
基本的な症状は、高熱、激しい頭痛、発疹です。
毒素性ショックが疑われる患者。 血液循環を助けるための静脈内注入と昇圧剤による、そしておそらく挿管と補助換気による支持療法のための集中治療に直ちに入院する必要があります。
すべての患者に抗生物質の静脈内投与による治療を強くお勧めします。
抗生物質療法は、患者が発熱しなくなるまで、通常は10〜14日後に延長する必要があります。
液体および昇圧剤で解決されない毒素性ブドウ球菌ショック症候群の重症例では、静脈内免疫グロブリン療法が推奨されます。
コルチコステロイドは推奨されません。
また、
敗血症性ショックにおける輸液管理とスチュワードシップの原則:輸液療法のXNUMXつのDとXNUMXつのフェーズを検討する時が来ました



