Akių ir vokų sumušimai ir plyšimai: diagnostika ir gydymas
Akių ir akių vokų sumušimai ir sumušimai yra gana dažni gelbėjimo operacijų metu, todėl apžvalga yra svarbi
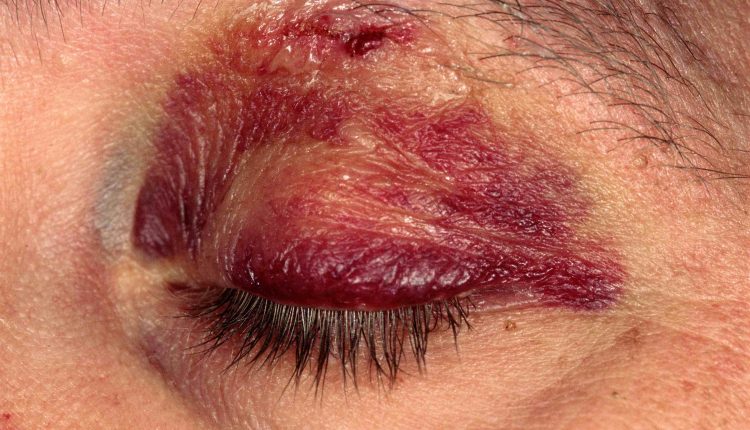
Akių vokų plyšimai ir sumušimai
Akių vokų sumušimai (dėl pajuodusių akių) turi daugiau kosmetinės, o ne klinikinės reikšmės, nors kartais su jais gali būti siejami ir rimtesni sužalojimai, todėl jų nereikėtų pamiršti.
Nesudėtingi sumušimai gydomi ledo paketais, kad būtų išvengta edemos per pirmąsias 24-48 valandas.
Nedidelius dangtelio plyšimus, nesusijusius su dangtelio pakraščiu ar danties plokštele, galima taisyti 6-0 arba 7-0 nailoninėmis siūlėmis (arba, vaikams, rezorbuojančia medžiaga).
Akių vokų krašto ašaras turėtų taisyti oftalmologas, kad būtų užtikrintos teisingos paraštės ir išvengta voko krašto pertraukų.
Sudėtingi vokų plyšimai, įskaitant apatinio arba viršutinio voko medialinės dalies plyšimus (kurie gali apimti ašarų kanalus), viso storio ašaros, kai pacientas serga voko ptoze, ir tie, kurie atidengia orbitos riebalus arba apima tarsalinę plokštelę. , turėtų taisyti oftalmologas.
Akies obuolio sumušimai ir plyšimai
Trauma gali sukelti:
- Konjunktyvo, priekinės kameros ir stiklakūnio kraujavimas
- Tinklainės kraujavimas, tinklainės edema arba tinklainės atsiskyrimas
- Rainelės plyšimas
- Katarakta
- Kristalinio lęšiuko dislokacija
- glaukoma
- Akies obuolio plyšimas (plyšimas)
Įvertinti gali būti sunku, kai yra didelė voko edema arba plyšimas.
Nepaisant to, nebent akivaizdus būtinumas nedelsiant operuoti akis (būtina kuo greičiau įvertinti oftalmologą), reikia atidaryti akies voką, stengiantis nespausti akies obuolio, ir atlikti kuo išsamesnį tyrimą.
Vertinami bent šie dalykai:
Vizualinis aštrumas
- Vyzdžių morfologija ir refleksai
- Akių judesiai
- Priekinės kameros gylis arba kraujavimas
- Raudonojo reflekso buvimas
Siekiant palengvinti objektyvų tyrimą, gali būti skiriamas analgetikas arba, gavus bet kokį chirurginį sutikimą, anksiolitikas.
Švelniai ir atsargiai naudojant akių vokų atitraukiklį arba vokų veidrodį galima atidaryti vokus.
Jei komercinio instrumento nėra, akių vokus galima atskirti improvizuotomis žirklėmis, gautomis atidarius sąvaržėlę iki S formos, tada U formos galus sulenkus iki 180°.
Akies obuolio plyšimas įtariamas esant bet kuriai iš šių sąlygų:
Matomas ragenos ar skleros plyšimas.
- Vandeninis humoras pabėga (teigiamas Seidelio ženklas).
- Priekinė kamera yra sekli (pvz., ragena atrodo susiraukšlėjusi) arba labai gili (dėl užpakalinio lęšiuko lūžimo).
- Vyzdys netaisyklingas.
- Raudonojo reflekso nėra.
Jei įtariamas akies obuolio plyšimas, priemonės, kurių galima imtis prieš atvykstant pas oftalmologą, yra uždėti apsauginį skydelį ir užkirsti kelią galimai infekcijai sisteminiais antimikrobiniais preparatais, taip pat svetimkūniais akies viduje.
Reikėtų atlikti kompiuterinę tomografiją, kad būtų galima ieškoti svetimkūnio ir kitų sužalojimų, pavyzdžiui, lūžių.
Vietinių antibiotikų vengiama.
vėmimas, kuris gali padidinti akispūdį ir prisidėti prie akies turinio nutekėjimo, prireikus slopinamas vėmimą mažinančiais vaistais.
Kadangi atvirų žaizdų užteršimas grybeliu yra pavojingas, kortikosteroidai yra kontraindikuotini iki chirurginio žaizdos susiuvimo.
Stabligės profilaktika skirta atviroms akies obuolio žaizdoms.
Labai retai po akies obuolio plyšimo priešinga netraumuota akis užsidega (simpatinė oftalmija) ir gali netekti regėjimo iki apakimo, jei ji negydoma.
Mechanizmas yra autoimuninė reakcija; kortikosteroidų lašai gali užkirsti kelią procesui, todėl juos gali skirti oftalmologas.
Hifema (priekinės kameros kraujavimas)
Po hiperemos gali atsirasti pasikartojančių kraujavimų, glaukomos ir hemoraginio ragenos infarkto, dėl kurių gali atsirasti nuolatinis regėjimo praradimas.
Simptomai yra susiję su pažeidimais, nebent hifema yra pakankamai didelė, kad būtų išvengta regėjimo.
Tiesioginis patikrinimas paprastai atskleidžia kraujo stratifikaciją arba krešulio buvimą arba abu priekinėje kameroje.
Stratifikacija atrodo kaip menisko formos kraujo sluoksnis priekinės kameros nuokrypyje (dažniausiai apatinėje dalyje).
Mikrohifema, ne tokia sunki, gali būti pastebėta tiesiogiai apžiūrėjus kaip priekinės kameros neskaidrumą arba plyšinės lempos tyrimo metu kaip suspenduotus raudonuosius kraujo kūnelius.
Oftalmologas turėtų kuo greičiau prižiūrėti pacientą.
Pacientas paguldomas į lovą pakelta galva 30-45° kampu ir uždedamas okuliaras, apsaugantis akį nuo tolesnių traumų.
Pacientai, kuriems yra didelė hemoraginio pasikartojimo rizika (pvz., pacientai, kuriems yra didelė hiperemija, hemoraginė diatezė, vartojami antikoaguliantai arba drepanocitozė), blogai kontroliuojamas akispūdis arba blogai laikomasi rekomenduojamo gydymo.
Geriamieji ir vietiniai NVNU yra kontraindikuotini, nes jie gali prisidėti prie pasikartojančio kraujavimo.
Akispūdis gali padidėti staigiai (per kelias valandas, paprastai pacientams, kuriems yra drepanocitozės ar pjautuvinių ląstelių požymių), arba po kelių mėnesių ir metų.
Todėl akispūdį reikia matuoti kasdien keletą dienų, o vėliau reguliariai sekančiomis savaitėmis ir mėnesiais ir atsiradus simptomams (pvz., akių skausmas, susilpnėjęs regėjimas, pykinimas, panašus į ūminės uždaro kampo glaukomos simptomus).
Jei slėgis padidėja, skiriamas timololis po 0.5 % du kartus per dieną, brimonidinas 0.2 % arba 0.15 % du kartus per dieną arba abu.
Atsaką į gydymą lemia slėgis, kuris dažnai stebimas kas 1-2 val., kol jis suvaldomas arba parodomas reikšmingas sumažėjimas; vėliau jis paprastai stebimas 1 ar 2 kartus per dieną.
Siekiant sumažinti uždegimą, dažnai skiriami vidurių lašai (pvz., skopolaminas 0.25% 3 kartus per dieną arba atropinas 1% 3 kartus per dieną 5 dienas) ir vietiniai kortikosteroidai (pvz., prednizolono acetatas 1% 4–8 kartus per dieną 2–3 savaites). ir randai.
Jei kraujavimas kartojasi, dėl gydymo reikia kreiptis į oftalmologą.
Vartojant aminokaprono rūgštį po 50–100 mg/kg per burną kas 4 valandas (ne daugiau kaip 30 g per parą) 5 dienas arba 25 mg/kg traneksamo rūgštį geriant 3 kartus per dieną 5–7 dienas, gali sumažėti pasikartojantis kraujavimas ir miotoninis. ar midrią mažinančių vaistų taip pat reikia skirti.
Retai pasikartojantis kraujavimas su antrine glaukoma reikalauja chirurginio kraujo pašalinimo.
Traumos ir plyšimai, taip pat akiduobės lūžis
Orbitos lūžis įvyksta, kai buka trauma išstumia orbitos turinį per vieną iš trapesnių akiduobės sienelių, paprastai per grindis.
Taip pat gali atsirasti medialinės sienos ir stogo lūžių.
Orbitinis kraujavimas gali sukelti komplikacijų, tokių kaip infraorbitalinio nervo įstrigimas, akių vokų edema ir ekchimozė.
Pacientams gali pasireikšti orbitos ar veido skausmas, dvejinimasis akyse, enoftalmas, skruosto ir viršutinės lūpos hipoestezija (dėl infraorbitinio nervo pažeidimo), kraujavimas iš nosies ir poodinė emfizema.
Taip pat reikėtų neįtraukti kitų veido sužalojimų ar lūžių.
Diagnozė geriausiai atliekama naudojant plono sluoksnio KT per veido skeletą.
Jei akies judrumas yra sutrikęs (pvz., sukelia diplopiją), reikia įvertinti išorinius akies raumenis, ar nėra įstrigimo požymių.
Jei yra diplopija arba kosmetiškai nepriimtinas enoftalmas, gali būti nurodytas chirurginis taisymas.
Pacientus reikia įspėti, kad nepūstų nosies, kad būtų išvengta orbitinio skyriaus sindromo dėl oro refliukso.
Vietinio vazokonstriktorių vartojimas 2–3 dienas gali palengvinti kraujavimą iš nosies.
Jei pacientas serga sinusitu, gali būti naudojami geriamieji antibiotikai.
Orbitinio skyriaus sindromas
Orbitos skyriaus sindromas yra neatidėliotina oftalmologinė situacija.
Orbitinio skyriaus sindromas atsiranda staiga padidėjus akispūdžiui, dažniausiai dėl traumos, sukeliančio kraujavimą.
Simptomai gali būti staigus regėjimo praradimas, taip pat dvejinimasis akyse, akių skausmas, vokų patinimas ir mėlynės.
Objektyvus tyrimas gali parodyti susilpnėjusį regėjimą, chemozę, aferentinį vyzdžio defektą, proptozę, oftalmoplegiją ir padidėjusį akispūdį.
Diagnozė yra klinikinė, todėl gydymas neturėtų būti atidedamas vaizdiniam tyrimui.
Gydymą sudaro neatidėliotina šoninė kantolizė (chirurginis šoninės kantalinės sausgyslės apšvitinimas su apatinės jos šakos pjūviu), po kurios:
- Stebėjimas su galimu hospitalizavimu, pakėlus lovos galvą iki 45°.
- Padidėjusio akispūdžio gydymas, kaip ir esant ūminei uždaro kampo glaukomai
- Bet kokios koagulopatijos panaikinimas
- Tolimesnio akispūdžio padidėjimo prevencija (skausmo, pykinimo, kosulio, įtampos, sunkios hipertenzijos prevencija arba sumažinimas)
- Ledo arba šalčio paketų naudojimas
Skaityti taip pat:
Autoimuninės ligos: smėlis Sjögreno sindromo akyse
Ragenos įbrėžimai ir svetimkūniai akyje: ką daryti? Diagnozė ir gydymas
Žaizdų priežiūros gairės (2 dalis) – Tvarsčio įbrėžimai ir plyšimai



