L'infermiere e l'ultrafiltrazione nello scompenso cardiaco UTIC: uno studio di grande interesse
L'ultrafiltrazione è parte ormai integrante del trattamento dei pazienti con scompenso cardiaco. Il testo che proponiamo è opera di Antonio Boscolo Anzoletti Infermiere Coordinatore Terapia Intensiva Cardiologica Chioggia AULSS 3 Serenissima (Ve) and pubblicato dalla rivista L'Infermiere, di FNOPI - Federazione Nazionale degli Ordini Professioni infermieristiche. „Bibliografia che lo correla regala momenti di lettura di grande autorevolezza“
ULTRAFILTRAZIONĖ PAZIENTĖJE CON SCOMPENSO CARDIACO, INTRODUZIONE
L'ultrafiltrazione (UF) è una pratica che dai primi anni del 2000 è entrata in ambito cardiologico trovando indicazione nello scompenso cardiaco (HF, širdies nepakankamumas) (Costanzo ir kt., 2005).
È noto che HF sia un importante problem di salute pubblica nei paesi occidentali, soprattutto nella popolazione over 65.
Tale patologia è causa di elevata mortalità e morbidità, e riduzione / perdita dell'autosufficienza; inoltre, chi soffre di HF va incontro a eventi acuti che richiedono ricoveri frequency (Setoguchi et al., 2007), che comportano elevati costi sanitari ma, soprattutto, contribuiscono ad accelerare la progressione della malattia.
Milioni sono i ricoveri, spesso ripetuti nel corso dello stesso anno per AHF e, oltre il 90%, è dovuto a segni e sintomi di sovraccarico di liquididi (Costanzo et al., 2017).
Ciò pone come obiettivo principale, nella gestione di tale paziente, risolvere effectacemente tale sovraccarico (Metra et al., 2012), favorito dal fatto che cir il il 25-30% dei pazienti con HF dend a sviluppare una disfunzione renale con progriva diuretico resistenza ( Costanzo ir kt., 2005).
È chiaro che esista un'evidente e insoddisfatta necessità clinica di method alternativi e / o integrati per rimuovere i fluidi, che superi la refrattarietà ai diuretici. „Una terapia che si è rivelata effectace è l'UF“ (Costanzo ir Jessup, 2012).
L'UF vienkartinė terapijos intensyviosios kardiologijos (UTIC) vienkartinė dimensijų suderinamumo rizpetto ir sostinėszione renale (RRT, inkstų pakaitinė terapija) naudojimo įprasta nefrologija.
Essa è in grado di ridurre la congestione sistemica e / o polmonare in tempi più brevi rispetto alla terapia diuretica migliorando i sintomi in acuto, mentre, sul lungo periodo, riattiva la funzionalità renale, riducendo le riospedalizzazioni (Costanzo et al., 2010).
Dal 2009 gli infermieri dell'UTIC dell'ULSS 3 Serenissima, del presidio ospedaliero di Chioggia hanno potuto provare a different apparecchiature progettate per l'UF dedicate ai pazienti con HF, e conoscere le particolarità di questa metodica.
La gestione dell'UF, infatti, è affidata agli infermieri, che gestiscono autonomamente le complicanze minori.
Per UTIC informacines technologijas ir trumpi dalykai, skirti profesionaliems profesionaliems tyrimams, skirti RRT sono, solitamento, asmeninio nefrologijos gestitui.
Questo breve articolo vuole, a partire dall'esperienza accumulata nei diversi anni, evidenziare i vantaggi della tecnica per i pazienti con HF e l'importanza della gestione infermieristica per il successo della stessa.
INDICAZIONI E MODALITÀ DELL'ULTRAFILTRAZIONE
Inizialmente, nel 2005 m., L'UF è stata riconosciuta come un'alternativa effectace alla terapia diuretica, molto promettente «(…) il precoce utilizzo dell'UF in pazienti ricoverati in ospedale con AHF è possibile, ben tollerato e ha portato a notevoli risult in termini di rimozione di liquidi e perdita di peso »(Bart ir kt., 2005).
Nel corso degli anni successivi, alcuni studi hanno posto dubbi su quest'ultima affermazione e, nel 2015, lo studija CARESS-HF poneva in diskusija l'UF come un'alternativa effectace e sicura alla terapia diuretica suggerendo che «… nei pazienti ricoverati con AHF, ridotta funzione renale (…), il ricorso all'UF non offre vantaggi rispetto a una terapia medica ottimale con diuretici (…) »(Lala Anuradha ir kt., 2015). Tali affermazioni neigiamas sono state parzialmente smentite in seguito (Kazory and Ronco, 2013), a dimostrazione della välttità di ulteriori studi per spiegare gli aspetti essenziali dell'UF che ancora rimangono poco definiti, confermare i data che suggeriscono i beneficUFostenuti (Costanzo ir kt., 2017).
„LG dell'European Society of Cardiology (ESC)“ aktualumas, „affermano“: „l'uso di kasdieninis dell'UF non è raccomandato e dovrebbe essere limitato ai pazienti che non rispondono all strategie diuretiche“ (Ponikowski et al., 2016). L'American Heart Association (AHA), lo konferma ponendo l'UF in classse (IIaB) (Yancy ir kt., 2013).
Ateikite „LG e, in attesa di ulteriori studi“, a konferma o prova del contrario, attualmente l'UF resta indicata solamente per i pazienti refrattari alla terapia diuretica, da considerarsi dopo che questa non abbia sutikimas dėl nuolatinio riduzione del sovraccarico idrico.
„Magishore accesso all'UF“ yra „stato facilitato dallo sviluppo di dispositivi semplificati“ (Kazory ir Ronco, 2013 m.), Kuriame pateikiami galimi esminiai UTIC informaciniai gestai.
La metodica utilizzata è l'UF (izoliatas) lenta o SCUF (Slow Continuous UltraFiltration) che permette il proporzionale spostamento, continuo e graduale di acqua dallo spazio extravascolare al letto vascolare, non Compettendo la stabilità emodinamica, tale processo viene detto refilling al., 2010).
Nel contempo, si assiste all'incremento degli scambi dei gas col rispettivo miglioramento dei sintomi respirator (Costanzo et al., 2010) e alla riattivazione dei meccanismi di risposta ai diuretici.
L'UF gamina aqua plasmatica attraverso l'applicazione di un gradiente pressorio su una membrana semipermeabile. L'ultrafiltrato è pertanto izotonico rispetto al plazma (Ronco ir kt., 2001).
L'UF rimuove i liquidi in eccesso, riducendo la congestione extra vascolare e sistemica, differentemente dell'emofiltrazione che depura anche il sangue, non necessita di dispositivi altamente complessi.
L'UF, quindi, non è dialisi, ma è quanto mai utile per il paziente con AHF resistente alla terapia diuretica.
Infatti nella progressione dell'HF si instaura una situazione clinica definita Sindrome Cardiorenale: cuore e rene, sono organi anatomicamente lontani ma strettamente legati tra loro. Il coinvolgimento patologico di uno, infatti, può indurre conseguenze nell'altro („Sindrome cardio-renale“, 2019).
Sinteticamente: la disfunzione cardiaca presente nell'HF asociata alla terapia diuretica e all'attivazione neurormonale, determina una riduzione del flusso ematico con diminuita perfusione renale. Il risultato di tale situazione è una disfunzione renale con sviluppo di diuretico resistenza.
Gli studi suggeriscono che maždaug 25-30% dei pazienti con HF la sviluppa. Ciò limita gli effetti delle terapie, aggravando l'insufficienza cardiaca congestizia (Costanzo et al., 2005), comportando sovraccarico idrico periferico e / o edema polmonare, peggiorando la qualityit della vita con aumento di morbidità e mortalità.
„L'utilizzo dell'UF in questa category of pazienti“ gamina migrioramento delle condizioni cliniche e permette la riduzione della durata di degenza ir degli epizodi di instabilizzazione clinica (Kazory ir Ronco, 2013), e, quindi, dei ricoveri per AHF, migliorando infine la qualità della vita di tali pazienti.
Ateik già accennato in precedenza esistono ancora dei dubbi da chiarire in quanto l'UF non è ancora enoughemente studiata, (benefici, ripristino diuresi, mortalità a lungo termine); le conoscenze attuali non rispondono con certezza all'effettiva superiorità dell'UF rispetto ad altre forme di RRT o ai diuretici.
„Il maggior consenso ed evidenza è circa l'utilità dell'UF per la rimozione di fluidi in caso di refrattarietà alla terapia medica“ (Fiaccadori et al., 2010).
L'ULTRAFILTRAZIONE: I DISPOSITIVI UF DEDICATI
Questi dispositivi, sono accomunati nell'eseguire solo SCUF, perciò riducono alla base i rischi d'instabilizzazione emodinamica e sono in grado di utilizzare, al posto di una vena centrale, quando non disponibile, anche una o due vene periferiche.
L'uso di una vena periferica permette di ridurre i tempi di inizio della terapia evitando i tempi di attesa per l'inserimento del CVC, come pure la riduzione dei rischi di infezione dello stesso, e la possibilità di eseguire la procedura in režim di Day Hospital (DH).
Gli infermieri dell'UTIC in oggetto, hanno sperimentato con successo l'inserimento periferico ecoguidato di aghi cannula 16-15G o Vidurinė linija bazilikoje o cefalicoje.
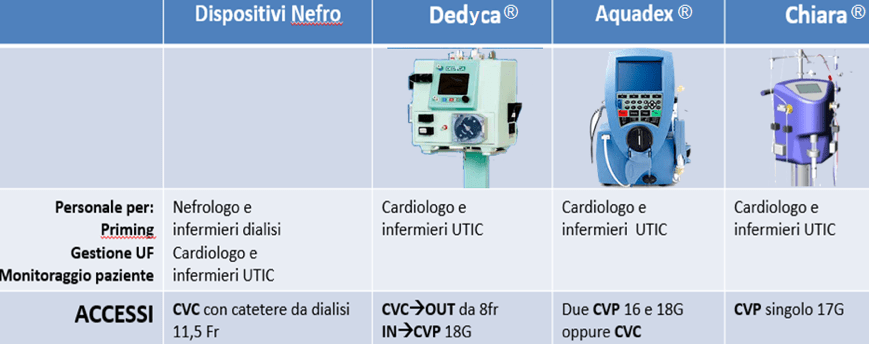
„Nell'UTIC“, 2009 m., Al. 2018 m., Bus išbandyta UF, skirta kardiologijai komercinėje veikloje: „Aquadex®“, „Dedyca®“ („quote'ultimo è stata sospesa nel periodo dell'articolo“) ir Chiara® .
Non si vuole comunque in questo scritto fare graduatorie ma illustrare i punti di forza comuni che rendono questi dispositivi un'opportunità terapeutica valid per i pazienti con HF e le implicazioni connesse alla metodica per ilale personal infermieristico.
In figura 1 alcune differenze fra gli apparecchi presenti in nefrologia e quelli dedicati all'UF.
GESTIONE INFERMIERISTICA UTIC DELL'ULTRAFILTRAZIONE
La SCUF, eseguita con dispositivi da dialisi and semest status eseguita UTIC, ma tali dispositivi sono sovradimensionati per volumi and scopi rispetto al paziente congesto for AHF che deve solo togliere acqua.
„Infatti“, „macchine da dialisi comporta alti ingombri“, „alta complessità“, „lunghi tempi di formazione“ ir „spesso dipendenza da altre UO“
Al contrario, i nuovi dispositivi per l'UF d'utilizzo cardiologico sono maneggevoli, poco ingombranti, di bassa complessità e necessitano, quindi, di breve formazione: ideali quando vi è solo la välttità di rimuovere pakelti quantità di liquidi senza depurazione.
Skiriu „SCUF“ konsistenciją vienoje „Macchina Compatta e Portatile“, vienkartinėje filtravimo sistemoje ir „OUT-IN“ cu scorre il sangue prelevato dall 'prieiga prie venoso (CVC o CVP); questo viene portato al filtro che rimuove l'acqua in eccesso e poi reintrodotto nel paziente. Inoltre le complicanze sono poche e raramente pericolose.
Iš anksto pasiruošęs kardiologui:
- procedura;
- infuzija dell'anticoagulante (eparina);
- velocità di ultrafiltrazione (ml / h);
- quantità totale del liquido da rimuovere.
Gli infermieri gestiscono in toto la metodica fino al raggiungimento dell'obbiettivo terapeutico (una quantità nota di ultrafiltrato), sudaro le complicanze minori.
Tre sono i parametri impostare una volta eseguito il priming del dispositivo:
1. Flusso di sangue: da 0 a 100ml / min tenendo presente che va scelto il flusso più alto possibile for evitare coagulazioni nel filtro.
2. Velocità di ultrafiltrazione: da 200 a 1000ml / h (in relazione alla quantità d'acqua da rimuovere).
3. Infusione Eparina: secondo APTT (terapeutico diapazonas 70-90 ”).
La gestione del dispositivo ed il monitoraggio emodinamico sono affidate al personale infermieristico formato sull'uso di questi dispositivi.
Una sola sacca da sostituire, 1-2 volte al giorno che contiene l'ultrafiltrato in relazione all'obiettivo terapeutico.
Gli allarmi principali si riferiscono all'eccessiva pressione presente in una delle tre sezioni del dispositivo, ad indicare un ostacolo al fluire del sangue all'interno del system (per es .: ostruzione delle vie OUT-IN o ridotta anticoagulazione).
L'intervento dell'operatore può prevenire l'occlusione del filtro e la sua costosa sostituzione.
Va ricordato che un filter for questi device costa mediamente 4-5 volte di più di un filtro da dialisi.
Il prezzo più alto si kompensacija una minore degenza ir con minori episodi di instabilizzazione successivi.
Altri allarmi sono: perdite ematiche (disconnessione delle linee), rilevazione di bolle d'aria nel sistema e l'avviso della sacca di UF piena.
GESTIONE INFERMIERISTICA
L'infermiere si concentra sugli effetti indesiderati che possono verificarsi che includono (Bart ir kt., 2005; Ponikowski ir kt., 2016; Gatvės ir Vickers, 2012; Yancy ir kt., 2013):
- complicanze correlate all'accesso vascolare (infezione o trombosi);
- embolija gassosa;
- emolisi ed iperkaliemia;
- emoragija (rottura linea infusale / sraccordo / eccessiva scoagulazione);
infuzija;
- reazione allergica (rara) correlata all reazioni di immunoglobuline eo all'ossido di etilene usato per sterilizzare il circuito extracorporeo;
- ipotensione (rara), in pazienti particolarmente instabili.
„L'infermiere in primis coinvolge il paziente“, „quando in grado“, „UF e non solo“ bendradarbio stebėjimo nella gestione della procedura di non solo, sottolineando l'importanza di alcuni fattori quali:
- Porre attenzione alle linee OUT-IN evitando che si impiglino, si pieghino o si comprimano, ciò limiterebbe il flusso rischiando la coagulazione nel filtro and l'interruzione anticipata della procedura.
- Monitorare che le linee non si scolleghino perché ciò potrebbe causare sanguinamenti anche gravi.
- Richiedere assistenza quando si svolgono attività quotidiane, o qualsiasi cosa che possa interferire con lo scorrimento delle linee OUT-IN.
- Segnalare segni e sintomi di disidratazione: palpitazioni, vertigini o stordimento.
- Rispettare le restrizioni di sodio e fluidi e indicare entrate / uscite per il bilancio idrico.
Un fattore particolarmente importante è la gestione dell “imobilizzazione forzata caratterizzante la metodica, che può durare fra le 24 e 48 rūdos.
Si pensi alla tipologia tipica del paziente congesto, spesso anziano, per cui tale periodo di immobilità può influire negativamente sull'outcome generale.
È fondamentale mettere in preventive preventive adeguate for evitare le complicanze dell'immobilizzazione.
Inoltre, è utile che l'infermiere documenti, oltre al peso, le misure di polpacci, cosce e addome del paziente, prima e dopo il trattamento per valutare l'efficacia della metodica e attesti meticolosamente inizio e fine del processo e le uscite totali.
Durante la terapia l'infermiere monitora continuamente i parametri vitali, e valuta i siti di accesso almeno ogni 2 ore per eritema, dolorabilità, edema, e sanguinamento.
Mantiene le restrizioni sui fluidi e aiuta il paziente a rispettarle.
Monitora il dispositivo dell'UF per evitare complicanze che possano determinare la decisione anticipata del trattamento come il danneggiamento del filtro legato a neveiksmingas antikoagulazionas arba ad ostruzioni del circuito (anche parziali) che riducono il flusso ematico.
Už tai, kaip valdyti „APTT“ ir „flusso nelle vie“ OUT-IN.
Per complicanze quali instabilità emodinamica, molto rara, o ipotensione, contatta il medico e imposta la velocità di UF a 0 ml / h per 30 minuti o fino alla stabilizzazione, pur mantenendo il flusso.
Si ritiene utile dedicare and infermiere alla gestione del system paziente-dispositivo ma non semper le risorse presenti nõusimo questa soluzione aumentando, più che i rischi di danni diretti al paziente, interruzioni ennakuoti ei costi connessi.
IŠVADOS
Aš naudos dell'UF, se confermati dagli studi ancora in atto, diventeranno uno dei punti di forza nella cura dell'HF grazie a dispositivi dedicati che permettono già ora:
- ridotti tempi di formazione;
- bassi rischi per il paziente;
- agevole e importante gestione infermieristica della stessa UO, ai fini dell'outcome finale del paziente;
- riduzione dei costi.
L'UF offre ai medici nuove possibilità per migliorare la situazione dei pazienti con HF anche in a prospettiva semper più rivolta verso l'esterno dell'UTIC (ambulatorio scompenso e / o DH) in cui l'infermiere è co-protagonista della gestione di tali pazienti.
„LEGGI LO STUDIO COMPLETO SULL'ULTRAFILTRAZIONE PUBBLICATO DA L'INFERMIERE“
L'infermiere-e-lultrafiltrazione-nello-scompenso-cardiaco-UTIC PDFCONFLITTO DI INTERESSI
Si dichiara l'assenza di conflitto di interessi.
FINANSAVIMAS
Gli autori dichiarano di non aver ottenuto alcun financziamento ir che lo studio non ha alcuno sponsor economico.
PER PATVIRTINIMĄ:
FONTE DELL'ARTICOLO:
NUORODOS
- Bartas, BA, Boyle'as, A., Bankas, AJ, Anandas, I., Olivari, MT, Kraemeris, M., Mackedanzas, S., Sobotka, PA, Schollmeyeris, M., Goldsmithas, SR, 2005. Ultrafiltracija prieš Įprasta ligoninių ligonių, sergančių širdies nepakankamumu, priežiūra: ūmiai skysčių perkrautų pacientų, kuriems yra dekompensuotas stazinis širdies nepakankamumas (RAPID-CHF), gydymas. J. Am. Rink. Kardiolis. 46, 2043–2046. https://doi.org/10.1016/j.jacc.2005.05.098.
- Costanzo, MR, Jessup, M., 2012. Širdies nepakankamumo perkrovos gydymas diuretikais ir ekstrakorporinėmis terapijomis: poveikis simptomams, inkstų funkcijai ir prognozei. Širdies nepakankamumas. Apr 17, 313–324. https://doi.org/10.1007/s10741-011-9248-0.
- Costanzo, MR, Ronco, C., Abraham, WT, Agostoni, P., Barasch, J., Fonarow, GC, Gottlieb, SS, Jaski, BE, Kazory, A., Levin, AP, Levin, HR, Marenzi , G., Mullens, W., Negoianu, D., Redfield, MM, Tang, WHW, Testani, JM, Voors, AA, 2017. Ekstrakorporinė ultrafiltracija skysčių perkrovai širdies nepakankamumo sąlygomis: dabartinė būsena ir tolesnių tyrimų perspektyvos. J. Am. Rink. Kardiolis. 69, 2428–2445. https://doi.org/10.1016/j.jacc.2017.03.528.
- Costanzo, MR, Saltzberg, M., O'Sullivan, J., Sobotka, P., 2005. Ankstyvoji ultrafiltracija pacientams, turintiems dekompensuotą širdies nepakankamumą ir atsparumą diuretikui. J. Am. Rink. Kardiolis. 46, 2047–2051. https://doi.org/10.1016/j.jacc.2005.05.099.
- Costanzo, MR, Saltzberg, MT, Jessup, M., Teerlink, JR, Sobotka, PA, 2010. Ultrafiltracija yra susijusi su mažiau hospitalizacijų nei nuolatinė diuretiko infuzija pacientams, turintiems dekompensuotą širdies nepakankamumą: UNLOAD rezultatai. J. kortelė. Nepavyko. 16, 277–284. https://doi.org/10.1016/j.cardfail.2009.12.009.
- Fiaccadori, E., Parenti, E., Regolisti, G., Detrenis, S., Meschi, M., Caiazza, A., Cabassi, A., 2010. Ultrafiltrazione ed emofiltrazione nel paziente cardiologico. G. Ital. Kardiolis. 11, 104–120.
- Kazory, A., Ronco, C., 2013. Ultrafiltracijos terapija ūminiam dekompensuotam širdies nepakankamumui: pamokos, gautos iš 2 pagrindinių tyrimų. Esu. Širdis J. 166, 799–803. https://doi.org/10.1016/j.ahj.2013.08.009.
- Lala Anuradha, McNulty Steven E., Mentz Robert J., Dunlay Shannon M., Vader Justin M., AbouEzzeddine Omar F., DeVore Adam D., Khazanie Prateeti, Redfield Margaret M., Goldsmith Steven R., Bart Bradley A ., Anstrom Kevin J., Felker G. Michael, Hernandez Adrian F., Stevenson Lynne W., 2015. Perkrovos malšinimas ir pasikartojimas hospitalizacijos metu ir po jos dėl ūminio širdies nepakankamumo. Circ. Širdies nepakankamumas. 8, 741–748. https://doi.org/10.1161/CIRCHEARTFAILURE.114.001957.
- Metra, M., Davison, B., Bettari, L., Sun, H., Edwards, C., Lazzarini, V., Piovanelli, B., Carubelli, V., Bugatti, S., Lombardi, C. , Cotter, G., Dei Cas, L., 2012. Ar inkstų funkcijos pablogėjimas yra grėsmingas prognozės ženklas pacientams, sergantiems ūmiu širdies nepakankamumu? Perkrovos vaidmuo ir jo sąveika su inkstų funkcija. Circ. Širdies nepakankamumas. 5, 54–62. https://doi.org/10.1161/CIRCHEARTFAILURE.111.963413.
- Nalesso, F., Garzotto, F., Ronco, C., 2010. Ekstrakorporalinės ultrafiltracijos techniniai aspektai: mechanizmai, stebėsena ir skirta technologija. Skysčio perkrova 164, 199–208. https://doi.org/10.1159/000313731.
- Ponikowski, P., Voors, AA, Anker, SD, Bueno, H., Cleland, JGF, Coats, AJS, Falk, V., González-Juanatey, JR, Harjola, V.-P., Jankowska, EA, Jessup, M., Linde, C., Nihoyannopoulos, P., Parissis, JT, Pieske, B., Riley, JP, Rosano, GMC, Ruilope, LM, Ruschitzka, F., Rutten, FH, Meer, P. van der, 2016. 2016 m. ESC ūminio ir lėtinio širdies nepakankamumo diagnostikos ir gydymo gairės. Euras. J. Širdies nepakankamumas. 18, 891–975. https://doi.org/10.1002/ejhf.592.
- Ronco, C., Ricci, Z., Bellomo, R., Bedogni, F., 2001. Ekstrakorporinė ultrafiltracija perdidracijai ir staziniam širdies nepakankamumui gydyti. Kardiologija 96, 155–168. https://doi.org/10.1159/000047399.
- Setoguchi, S., Stevenson, LW, Schneeweiss, S., 2007. Pakartotinės hospitalizacijos numato širdies nepakankamumo bendruomenės gyventojų mirtingumą. Esu. Širdis J. 154, 260–266. https://doi.org/10.1016/j.ahj.2007.01.041.
- Sindrome cardio-renale: problemi per il 20-40% in soggetti con scompenso cardiaco [WWW dokumentas], 2019. Sanità inf. URL https://www.sanitainformazione.it/salute/sindrome-cardio-renale-problemi-per-il-20-40-in-soggetti-con-scompenso-cardiaco/ (žiūrėta 1.11.20).
Gatvės, K., Vickers, S., 2012. Ar šis pacientas, turintis širdies nepakankamumą, gali pretenduoti į ultrafiltraciją? Slauga (Lond.) 42, 30–36. https://doi.org/10.1097/01.NURSE.0000414622.24024.a6.
- Yancy, CW, Jessup, M., Bozkurt, B., Butler, J., Casey, DE, Drazner, MH, Fonarow, GC, Geraci, SA, Horwich, T., Januzzi, JL, Johnson, MR, Kasper , EK, Levy, WC, Masoudi, FA, McBride, PE, McMurray, JJV, Mitchell, JE, Peterson, PN, Riegel, B., Sam, F., Stevenson, LW, Tang, WHW, Tsai, EJ, Wilkoff , BL, 2013. 2013 m. ACCF / AHA širdies nepakankamumo valdymo gairės: Amerikos kardiologijos koledžo fondo / Amerikos širdies asociacijos darbo grupės ataskaita apie praktikos gaires. J. Am. Rink. Kardiolis. 62, e147 – e239. https://doi.org/10.1016/j.jacc.2013.05.019.