Acs un plakstiņu sasitumi un plīsumi: diagnostika un ārstēšana
Acu un plakstiņu sasitumi un plīsumi ir diezgan izplatīti ārkārtas glābšanas darbos, tāpēc ir svarīgs pārskats
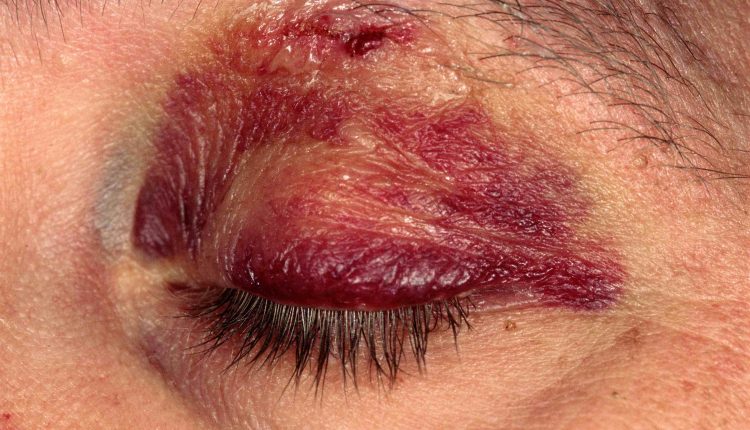
Plakstiņu plīsumi un sasitumi
Plakstiņu sasitumiem (kā rezultātā rodas melnas acis) ir vairāk kosmētiska nekā klīniska nozīme, lai gan dažkārt ar tiem var būt saistīti arī nopietnāki ievainojumi, un tos nevajadzētu aizmirst.
Nekomplicētus sasitumus ārstē ar ledus maisiņiem, lai novērstu tūsku pirmajās 24-48 stundās.
Nelielus vāka plīsumus, kas nav saistīti ar vāka malu vai tarsāla plāksni, var salabot ar 6-0 vai 7-0 neilona šuvēm (vai bērniem ar resorbējošu materiālu).
Plakstiņu malas plīsumi ir jālabo oftalmoloģiskajam ķirurgam, lai nodrošinātu pareizas malas un izvairītos no plakstiņu malas pārtraukuma.
Sarežģīti plakstiņu plīsumi, kas ietver apakšējā vai augšējā plakstiņa mediālās daļas asaras (kas var ietvert asaru kanālu), pilna biezuma asaras, asaras, kurās pacientam ir palpebrālā ptoze, un tie, kas atklāj orbītas taukus vai ietver tarsālo plāksni. , jālabo oftalmoloģiskajam ķirurgam.
Acs ābola sasitumi un plīsumi
Traumas var izraisīt šādas sekas:
- Konjunktīvas, priekšējās kameras un stiklveida ķermeņa asiņošana
- Tīklenes asiņošana, tīklenes tūska vai tīklenes atslāņošanās
- Varavīksnenes plīsums
- Katarakta
- Kristāliskā lēcas dislokācija
- glaukoma
- Acs ābola plīsums (asarošana)
Novērtēšana var būt sarežģīta, ja ir ievērojama plakstiņa tūska vai plīsums.
Tomēr, ja vien nav acīmredzama nepieciešamība pēc tūlītējas acu operācijas (pēc iespējas ātrāk ir nepieciešams oftalmologa novērtējums), plakstiņš jāatver, neradot spiedienu uz acs ābolu, un jāveic pēc iespējas pilnīgāka izmeklēšana.
Kā minimums tiek novērtēts:
Redzes asums
- Skolēnu morfoloģija un refleksi
- Acu kustības
- Priekšējās kameras dziļums vai asiņošana
- Sarkanā refleksa klātbūtne
Lai atvieglotu objektīvu izmeklēšanu, var ievadīt pretsāpju līdzekli vai pēc jebkādas ķirurģiskas piekrišanas saņemšanas anksiolītisku līdzekli.
Saudzīga un rūpīga plakstiņu spriegotāja vai plakstiņu spoguļa izmantošana ļauj atvērt plakstiņus.
Ja komerciāls instruments nav pieejams, plakstiņus var atdalīt ar improvizētiem spoguļiem, kas iegūti, atverot saspraudi, līdz tie iegūst S formu, pēc tam noliecot U veida galus līdz 180°.
Ir aizdomas par acs ābola asarošanu ar kādu no šiem stāvokļiem:
Redzams radzenes vai sklēras plīsums.
- Ūdens humors izplūst (pozitīvā Seidela zīme).
- Priekšējā kamera ir sekla (piem., radzene šķiet saburzīta) vai ļoti dziļa (lēcas aizmugures lūzuma dēļ).
- Skolēns ir neregulārs.
- Sarkanā refleksa nav.
Ja ir aizdomas par acs ābola plīsumu, pasākumi, ko var veikt, pirms ir pieejams oftalmologs, ir uzlikt aizsargvairogu un novērst iespējamu infekciju ar sistēmiskiem pretmikrobu līdzekļiem, kā arī intraokulāriem svešķermeņiem.
Jāveic CT skenēšana, lai meklētu svešķermeni un citus ievainojumus, piemēram, lūzumus.
Izvairās no lokāli lietojamām antibiotikām.
Vemšana, kas var paaugstināt acs iekšējo spiedienu un veicināt acs satura noplūdi, vajadzības gadījumā tiek nomākta ar pretvemšanas līdzekļiem.
Tā kā atklātu brūču sēnīšu piesārņojums ir bīstams, kortikosteroīdi ir kontrindicēti līdz brīdim, kad ir veikta brūču ķirurģiska šūšana.
Stingumkrampju profilakse ir indicēta atvērtām acs ābola brūcēm.
Ļoti reti pēc acs ābola plīsuma kontralaterālā netraumētā acs kļūst iekaisusi (simpātiska oftalmija) un var zaudēt redzi līdz pat aklumam, ja to neārstē.
Mehānisms ir autoimūna reakcija; kortikosteroīdu pilieni var novērst procesu, un tos var izrakstīt oftalmologs.
Hifēma (asiņošana priekšējā kamerā)
Hifēmai var sekot atkārtotas asiņošanas, glaukoma un radzenes hemorāģisks infarkts, kas var izraisīt neatgriezenisku redzes zudumu.
Simptomi ir saistītie bojājumi, ja vien hifēma nav pietiekami liela, lai novērstu redzi.
Tiešā pārbaude parasti atklāj asins noslāņošanos vai trombu klātbūtni, vai abus priekšējā kamerā.
Stratifikācija izskatās kā meniska formas asiņu slānis priekšējās kameras slīpumā (parasti apakšējā daļā).
Mikrohifēmu, mazāk smagu formu, tiešā pārbaudē var redzēt kā priekšējās kameras necaurredzamību vai spraugas lampas pārbaudē kā suspendētas sarkanās asins šūnas.
Oftalmologam pēc iespējas ātrāk jāapmeklē pacients.
Pacients tiek novietots gultā ar paceltu galvu par 30-45° un uzlikts acs kauss, lai pasargātu aci no turpmākas traumas.
Jāuzņem pacienti ar augstu hemorāģiskā recidīva risku (piemēram, pacienti ar plašām hifēmām, hemorāģisku diatēzi, antikoagulantu lietošanu vai drepanocitozi), kam ir slikta intraokulārā spiediena kontrole vai slikti ievēro ieteikto ārstēšanu.
Perorālie un lokālie NPL ir kontrindicēti, jo tie var veicināt atkārtotu asiņošanu.
Intraokulārais spiediens var palielināties akūti (stundu laikā, parasti pacientiem ar drepanocitozi vai sirpjveida šūnu pazīmēm) vai pēc mēnešiem un gadiem.
Tādēļ acs iekšējais spiediens jākontrolē katru dienu vairākas dienas un pēc tam regulāri turpmākajās nedēļās un mēnešos, kā arī, ja parādās simptomi (piemēram, sāpes acīs, samazināta redze, slikta dūša, līdzīgi kā akūtas slēgta kakta glaukomas simptomi).
Ja spiediens palielinās, ievada timololu 0.5% divas reizes dienā, brimonidīnu 0.2% vai 0.15% divas reizes dienā vai abus.
Reakciju uz ārstēšanu nosaka spiediens, kas bieži tiek kontrolēts ik pēc 1-2 stundām, līdz tas tiek kontrolēts vai tiek demonstrēts ievērojams samazinājums; pēc tam to parasti uzrauga 1 vai 2 reizes dienā.
Lai mazinātu iekaisumu, bieži tiek ievadīti vidusmēra pilieni (piemēram, skopolamīns 0.25% 3 reizes dienā vai atropīns 1% 3 reizes dienā 5 dienas) un lokāli lietojami kortikosteroīdi (piemēram, prednizolona acetāts 1% 4 līdz 8 reizes dienā 2 līdz 3 nedēļas). un rētas.
Ja asiņošana atkārtojas, par ārstēšanu jākonsultējas ar oftalmologu.
Aminokaproīnskābi 50 līdz 100 mg/kg iekšķīgi ik pēc 4 stundām (ne vairāk kā 30 g/dienā) 5 dienas vai traneksāmskābi 25 mg/kg iekšķīgi 3 reizes dienā 5 līdz 7 dienas, var samazināt recidivējošu asiņošanu un miotonisku. vai arī jāparaksta midriātiskas zāles.
Retos gadījumos atkārtotai asiņošanai ar sekundāru glaukomu nepieciešama ķirurģiska asiņu evakuācija.
Traumas un plēstas brūces, bet arī orbītas lūzumi
Orbītas lūzums rodas, ja neasa trauma izspiež orbītas saturu caur vienu no trauslākajām orbītas sienām, parasti grīdai.
Var rasties arī mediālās sienas un jumta lūzumi.
Orbitāla asiņošana var izraisīt tādas komplikācijas kā infraorbitāla nerva iesprūšana, plakstiņu tūska un ekhimoze.
Pacientiem var būt sāpes orbītā vai sejā, diplopija, enoftalmoss, vaiga un augšlūpas hipoestēzija (infraorbitāla nerva bojājuma dēļ), deguna asiņošana un zemādas emfizēma.
Jāizslēdz arī citi sejas ievainojumi vai lūzumi.
Diagnozi vislabāk var veikt, izmantojot plānslāņa CT caur sejas skeletu.
Ja acs kustīgums ir traucēts (piemēram, izraisot diplopiju), jānovērtē, vai ārpus acs muskuļiem nav iesprūšanas pazīmju.
Ja ir diplopija vai kosmētiski nepieņemams enoftalms, var norādīt ķirurģisku izlabošanu.
Pacienti jābrīdina, ka viņi nedrīkst pūst degunu, lai novērstu orbitālā nodalījuma sindromu no gaisa atteces.
Vietēja vazokonstriktora lietošana 2 līdz 3 dienas var atvieglot deguna asiņošanu.
Ja pacientiem ir sinusīts, var lietot perorālās antibiotikas.
Orbitālā nodalījuma sindroms
Orbitālā nodalījuma sindroms ir oftalmoloģiska ārkārtas situācija.
Orbitālā nodalījuma sindroms rodas, kad pēkšņi palielinās acs iekšējais spiediens, parasti traumas dēļ, izraisot asiņošanu.
Simptomi var būt pēkšņs redzes zudums, kā arī diplopija, sāpes acīs, plakstiņu pietūkums un zilumi.
Objektīva pārbaude var atklāt redzes pasliktināšanos, ķīmiju, aferentu zīlītes defektu, proptozi, oftalmopleģiju un paaugstinātu acs iekšējo spiedienu.
Diagnoze ir klīniska, un ārstēšanu nedrīkst atlikt ar attēlveidošanu.
Ārstēšana sastāv no tūlītējas sānu kantolīzes (sānu kantālas cīpslas ķirurģiska iedarbība ar tās apakšējā zara iegriezumu), kam seko:
- Uzraudzība ar iespējamu hospitalizāciju ar gultas galvas paaugstināšanu līdz 45°.
- paaugstināta acs iekšējā spiediena ārstēšana, piemēram, akūtas slēgta kakta glaukomas gadījumā
- Jebkuras koagulopātijas maiņa
- Acs iekšējā spiediena turpmāka paaugstināšanās novēršana (sāpju, sliktas dūšas, klepus, spriedzes, smagas hipertensijas novēršana vai samazināšana)
- Ledus vai aukstuma iepakojumu uzklāšana
Lasīt arī:
Autoimūnas slimības: smiltis Šegrena sindroma acīs
Radzenes nobrāzumi un svešķermeņi acī: ko darīt? Diagnostika un ārstēšana
Brūču kopšanas vadlīnijas (2. daļa) — pārsēju nobrāzumi un brūces



