Zmniejszenie liczby hospitalizacji z powodu niewydolności serca we Włoszech podczas wybuchu pandemii koronawirusa 19
Zmniejszenie liczby hospitalizacji z powodu niewydolności serca we Włoszech: niedawny wybuch pandemii koronawirusa 19 (COVID-19) wymusił przyjęcie środków przymusu, które zmodyfikowały wzorce przyjęć do szpitala w przypadku kilku chorób.
Celem badania jest zbadanie wskaźnika przyjęć do szpitala z powodu niewydolności serca (HF) we wczesnych dniach wybuchu COVID-19 we Włoszech w porównaniu z analogicznym okresem w poprzednim roku i wcześniejszym okresie w tym samym roku.
Niewydolność serca, włoskie badanie
Wprowadzenie
W grudniu 2019 r. W Wuhan, Hubei w Chinach, pojawiła się grupa przypadków wirusowego zapalenia płuc, wywołanych przez nowego RNA beta-koronawirusa, nazwanego ciężkim ostrym zespołem oddechowym - koronawirusem 2 (SARS ‐ CoV ‐ 2).
Infekcja wywołana przez SARS ‐ CoV ‐ 2 została nazwana chorobą koronawirusową 19 (COVID ‐ 19), a następnie została sklasyfikowana jako pandemia przez Światową Organizację Zdrowia (WHO), narzucając na całym świecie ścisłe środki ograniczające, takie jak dystans społeczny oraz zakaz uczęszczania do środowisk publicznych, co zmusiło ludzi do pozostania w domu.
We Włoszech, po tym, jak choroby zakaźne rozprzestrzeniły się i rozprzestrzeniły, przyjęto blokadę rządu krajowego.
Środki blokujące i konwersja kilku szpitali w określonych ośrodkach do leczenia tylko pacjentów z COVID-19 doprowadziły do drastycznego zmniejszenia liczby specjalistycznych zabiegów ambulatoryjnych innych niż COVID-19.
Ponadto w okresie blokady zaobserwowano zmianę schematów przyjmowania do szpitala innych chorób, takich jak choroby układu krążenia.
Chociaż środki te mają decydujące znaczenie dla kontroli zakażeń, ich wpływ na choroby zagrażające życiu niezwiązane z COVID-19 jest jeszcze nieznany.
Niewydolność serca (HF) stanowi poważny problem zdrowotny z częstością około 1–2% w krajach uprzemysłowionych, ze szczytem ≥10% u osób w wieku powyżej 70 lat
Po 1 roku wskaźniki hospitalizacji wyniosły 32% dla pacjentów z HF leczoną ambulatoryjnie i 44% dla pacjentów hospitalizowanych z powodu HF, podczas gdy wskaźnik śmiertelności z wszystkich przyczyn wynosił odpowiednio 7% i 17%.
Pacjenci z HF stanowią słabą populację, skłonną do częstych nawrotów i destabilizacji, z gorszymi wynikami w przypadku COVID-19.
Z powodu częstej ponownej aktywacji i pogorszenia stanu klinicznego, pacjenci z HF nie mogą uzyskać dostępu do rutynowych badań ambulatoryjnych w okresie blokady, ponieważ są w stanie ujawnić gorszy wynik, na który wydaje się szczególnie wpływać epidemia COVID-19 i związana z nią blokada.
W tym kontekście stawiamy hipotezę, że wskaźniki hospitalizacji z powodu HF zmieniły się w odpowiedzi na środki kontroli pandemii COVID-19.
Celem niniejszego badania była ocena wskaźników hospitalizacji z powodu HF podczas pandemii COVID-19 od dnia po pierwszym potwierdzonym przypadku we Włoszech (21 lutego 2020 r.) Do 31 marca 2020 r. W porównaniu z okresem 2020 r. Przed pierwszym potwierdzonym przypadkiem. COVID ‐ 19, od 1 stycznia do 20 lutego 2020 r., a tym samym okresie 2019 r. od 21 lutego do 31 marca.
Metody
Teraźniejszość jest wieloośrodkowym, obserwacyjnym, retrospektywnym badaniem.
Celem była retrospektywna ocena wskaźników hospitalizacji związanych z HF w ośmiu szpitalach we Włoszech we wczesnych dniach epidemii COVID-19 (tj. 20 lutego 2020 r.) W porównaniu z analogicznym okresem w poprzednim roku i we wcześniejszym okresie w okresie tego samego roku.
Protokół badania
Zidentyfikowano trzy okresy:
- Okres trwania sprawy od dnia po pierwszym potwierdzonym przypadku COVID ‐ 19 we Włoszech, tj. Od 21 lutego do 31 marca 2020 r.
- Wewnątrzroczny okres kontrolny, od 1 stycznia do 20 lutego 2020 r.
- Międzyroczny okres kontrolny, od 21 lutego do 31 marca 2019 r.
Pierwszorzędowym punktem końcowym był współczynnik zapadalności (IR) hospitalizacji z powodu HF podczas włoskich wybuchów COVID-19. Porównano wskaźniki hospitalizacji z powodu HF między okresem przypadku a dwoma okresami kontrolnymi.
Do badania włączono kolejnych chorych przyjmowanych z powodu HF w uczestniczących ośrodkach w wieku> 18 lat.
Dane epidemiologiczne i kliniczne [tj. Wiek, płeć, etiologia HF, odsetek epizodów hospitalizacji z powodu HF i frakcja wyrzutowa (EF)] zostały odzyskane retrospektywnie poprzez sprawdzenie dokumentacji klinicznej, a listy wypisów ze szpitala uzyskano z elektronicznej bazy danych opracowanej w każdym szpitalu i badania śledczy dokładnie je sprawdzili.
HF został zidentyfikowany na podstawie aktualnych wytycznych.
Protokół badania został zatwierdzony przez komisję etyczną Policlinico Umberto I (nr 5838).
Badanie przeprowadzono zgodnie z Deklaracją Helsińską.
Analiza statystyczna
Zmienne kategorialne podano jako procenty, a zmienne ciągłe jako medianę (przedział międzykwartylowy) lub średnią (odchylenie standardowe).
Porównywano zmienne ciągłe za pomocą testu t, natomiast zmienne kategorialne za pomocą testu χ2.
Współczynniki zapadalności dla głównego punktu końcowego (hospitalizacji związanych z HF) obliczono, dzieląc liczbę skumulowanych zdarzeń przez liczbę dni w każdym okresie.
Współczynniki zapadalności (IRR) porównujące okres przypadków z każdym z okresów kontrolnych obliczono przy użyciu regresji Poissona do modelowania liczby hospitalizacji związanych z HF dziennie, uwzględniając potencjalny efekt grupowania według ośrodków szpitalnych.
Wartości p <0.05 uznano za istotne statystycznie.
Analizę statystyczną przeprowadzono przy użyciu SPSS 24 (IBM Corporation, Armonk, NY, USA) i R Studio w wersji 3.3.0.
Dla czynników zakłócających wiek, płeć męska i niewydolność serca ze zmniejszoną EF (HFrEF) / niewydolnością serca z zachowaną EF (HFpEF), przeprowadziliśmy analizę kowariancji (ANCOVA).
Efekt
W badaniu wzięło udział łącznie 505 pacjentów przyjętych do ośmiu szpitali we Włoszech z rozpoznaniem HF.
W badanym okresie od 21 lutego do 31 marca 2020 roku chorych z HF było 112.
Spośród nich 57 (50.89%) stanowili mężczyźni, średni wiek (± SD) wynosił 76 ± 19 lat, 45 (40.1%) było w pierwszym epizodzie HF, a etiologią było niedokrwienie u 47 (41.9%) pacjentów.
W klasie New York Heart Association (NYHA) 12 (10.7%), 59 (52.6%) i 39 (34.8%) należało odpowiednio do klasy II, III i IV.
Średnia (± SD) dwupłatowiec EF wyniosła 39% (± 11).
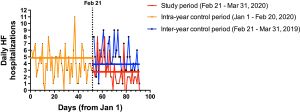
W badanym okresie średni dobowy przyjęty do szpitala wynosił 2.80.
Wskaźnik ten był znacznie niższy w porównaniu z dwoma okresami kontrolnymi.
W szczególności, w międzyrocznym okresie kontrolnym, łącznie 192 pacjentów zostało przyjętych {okres przypadków IRR vs. międzyroczny okres kontrolny: 0.57 [95% przedział ufności (CI) 0.45–0.72] P <0.001; średnia dzienna liczba przyjęć: 4.92 hospitalizacji na dobę}, podczas gdy w śródrocznym okresie kontrolnym przyjęto łącznie 201 pacjentów [okres IRR vs. śródroczny okres kontrolny: 0.71 (95% CI 0.564–0.89) P = 0.003; średnia przyjęć dziennych: 3.94 hospitalizacji dziennie] (ryc. 1 i tab. 2).
Ośrodki uczestniczące oraz liczba przyjęć HF do każdego szpitala i okresu są wymienione w Tabeli 3.
Pacjenci przyjęci w okresie badania byli porównywalni z tymi przyjętymi w trakcie śródrocznych i międzyrocznych okresów kontrolnych pod względem wieku, płci, odsetka pierwszych epizodów HF, zachowanej EF, etiologii (tj. śmiertelność wewnątrzszpitalna (tab.1).
Jeśli chodzi o zajęcia NYHA, w badanym okresie pacjenci byli rzadziej przyjmowani do klasy II w porównaniu z okresem międzyrocznym (p = 0.019).
Ta różnica w zakresie klasy NYHA jest niezależna od etiologii niedokrwiennej HF (tab. 4).
Ponadto EF była niższa u pacjentów przyjętych w okresie badania w porównaniu z okresem śródrocznym (43 ± 13; p = 0.015) i międzyrocznym (42 ± 13; p = 0.034) (tab.1).
Przeprowadziliśmy analizę kowariancji, aby ocenić, czy zmienny okres wpływa na wyniki klasy EF i NHYA, biorąc pod uwagę zmienne zakłócające, takie jak wiek, płeć męska i stosunek HFrEF / HFpEF.
Co do tego, zaobserwowaliśmy, że parametr klasy NYHA wykazał istotne statystycznie różnice między okresem przypadku a międzyrocznym okresem kontrolnym (p = 0.014).
W szczególności pacjenci przyjęci w międzyrocznym okresie kontrolnym wykazywali niższą klasę NYHA w porównaniu z pacjentami przyjętymi w okresie trwania przypadku.
Jeśli chodzi o klasę NYHA, nie zaobserwowano statystycznie istotnych różnic między okresem przypadku a śródrocznym okresem kontrolnym (p = 0.29).
Nie stwierdzono istotnych statystycznie różnic w zakresie EF między okresem obserwacji a międzyrocznym okresem kontrolnym (P = 0.83) oraz między okresem obserwacji a śródrocznym okresem kontrolnym (P = 0.80).
Dyskusja
Niewydolność serca to wielopłaszczyznowy zespół, który wiąże się z wysokimi wskaźnikami zgonów i hospitalizacji na całym świecie
W okresie blokady COVID ‐ 19, zmiany stylu życia i diety, oddzielenie pacjentów od bliskich i opiekunów wraz ze wzrostem nierówności zdrowotnych może przyczynić się do wzrostu zachorowalności na nowe przypadki HF i destabilizacji HF.
15-17 Ponadto kilka schorzeń sercowo-naczyniowych, takich jak ostre zespoły wieńcowe, które często są związane z późniejszym wystąpieniem HF, było niedodiagnozowanych i niedostatecznie leczonych w okresie blokady5, 18, 19.
Nasze wyniki sugerują znaczne zmniejszenie wskaźników hospitalizacji z powodu HF na oddziałach sercowo-naczyniowych w 8 szpitalach we Włoszech podczas pandemii COVID-19.
Pacjenci hospitalizowani z powodu HF w badanym okresie byli porównywalni z pacjentami przyjętymi w trakcie śródrocznych i międzyrocznych okresów kontrolnych pod względem wieku, płci, odsetka pierwszych epizodów HF, śmiertelności wewnątrzszpitalnej i etiologii.
Pacjenci przyjęci w okresie badania wykazywali gorszą klasę NYHA w porównaniu z pacjentami hospitalizowanymi w tym samym okresie poprzedniego roku.
Jednocześnie EF była niższa u pacjentów przyjętych w okresie badania w porównaniu z obydwoma okresami kontrolnymi.
Korygując wartości klas EF i NYHA dla wieku, płci męskiej i wskaźnika HFrEF / HFpEF, klasa NYHA była znamiennie niższa u pacjentów przyjętych w okresie kontrolnym między rokiem w porównaniu z pacjentami przyjętymi w okresie trwania przypadku; nie zaobserwowano znaczącego wyniku dla EF.
Pomimo krótkiego okresu badania, nasze wyniki nasuwają pytanie, czy środki przymusu, które były w stanie przeciwdziałać pandemii COVID-19, nie przeszkodziły chorym z HF w uzyskaniu możliwości diagnostycznych i terapeutycznych.
Z drugiej strony pacjenci prawdopodobnie opóźniali prezentację, ze względu na strach przed zarażeniem wirusem lub błędną interpretację stanu klinicznego i objawów.
15-17 Co ciekawe, możemy argumentować, że redukcja zdarzeń może być związana z lepszą samoopieką i bardziej rygorystycznymi zaleceniami dotyczącymi stylu życia w tym okresie. Podczas gdy ostatnie dane wykazały znaczny wzrost śmiertelności w okresie blokady we Włoszech, co nie zostało w pełni wyjaśnione przez same przypadki COVID-19.
19 W rzeczywistości w niektórych przypadkach pacjenci z HF mogli umrzeć w domu bez zwrócenia się o pomoc lekarską podczas blokady COVID-19.
Chociaż opinia publiczna, środki masowego przekazu i systemy opieki zdrowotnej koncentrują się na COVID-19, istnieje potrzeba zmiany perspektywy w obliczu złożonego zespołu HF.15, 20-22
Podsumowując, we Włoszech zaobserwowano znaczne zmniejszenie liczby przyjęć do szpitala z powodu HF we wczesnych dniach wybuchu COVID-19. Podobne ustalenia odnotowano w stanie Mississippi (USA) 23
Ograniczenia studiów
Niniejsze retrospektywne badanie obserwacyjne ma pewne ograniczenia ze względu na trudności w gromadzeniu danych klinicznych podczas stanu zagrożenia pandemicznego. Nie wszystkie ośrodki zgromadziły obszerne dane, zwłaszcza w początkowej fazie pandemii.
Dane dotyczące prezentacji i podtypów HF podczas blokady mogą zasługiwać na dalsze badanie w celu lepszego zbadania hospitalizacji związanych z HF i ryzyka ambulatoryjnego.
Okres badań jest krótki i, co ważniejsze, niniejszy jest retrospektywnym badaniem obserwacyjnym; dlatego też inne prospektywne badania dotyczące dłuższego okresu badające przyczyny opóźnienia w kontaktach ze szpitalem są potrzebne, aby potwierdzić nasze obserwacje.
Różnice w zbieraniu danych między regionami należy wyjaśnić przede wszystkim z uwzględnieniem różnych wielkości i typologii oddziałów kardiologicznych objętych badaniem.
Innym powodem może być również różne rozprzestrzenianie się wirusa SARS-CoV-2, w zależności od różnych regionów, które wpłynęły na rolę i reorganizację każdego szpitala w leczeniu pacjentów z COVID-19 i innymi niż COVID-19 podczas wybuch epidemii.
Podziękowania
Konceptualizacji badania dokonały PS, MM i FF Kuracja danych została przeprowadzona przez PS, ADA, AS, FDA, CM, MS, NG, FP, FT, MC, GA, FI, MP, MM, AR, FR i AG Analiza formalna została przeprowadzona przez PS, ADA, AS, FDA i MM Metodologia została stworzona przez PS, ADA, AS, FDA, CM, MS, NG, FP, FT, MC, GA, FI, MP, MM, AR, FR, AG i MM Nadzór wykonały GMDF, LC, WGM, FU, GF, MV, NM, AP, GP, PJM i FF Walidacja została przeprowadzona przez GMDF, LC, WGM, FU, GF , MV, NM, AP, GP, PJM i FF Wizualizacja została wykonana przez GMDF, LC, WGM, FU, GF, MV, NM, AP, GP, PJM i FF Oryginalna wersja robocza została napisana przez PS, ADA, AS , FDA i MM Pisanie recenzji i edycji zostały przeprowadzone przez PS, ADA, AS, FDA, CMMS, NG, FP, FT, MC, GA, FI, MP, MM, AR, FR, AG, GMDF, LC, WGM , FU, PJM, GF, MV, NM, AP, GP, MM i FF
Liczby i statystyki można znaleźć w pełnym raporcie
ehf2.13043Niewydolność serca, przeczytaj także:
Regeneracja tkanki serca: terapia „bezkomórkowa” może być kluczem do rozwiązania wielu chorób serca



