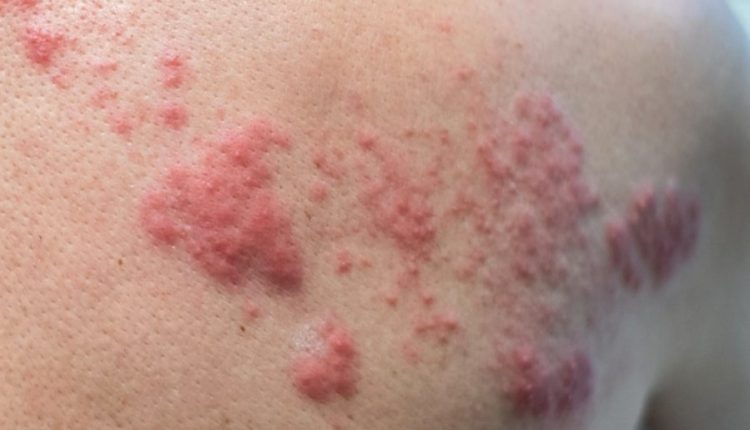
Półpasiec, bolesny powrót wirusa ospy wietrznej
Półpasiec, lepiej znany jako półpasiec, może prowadzić do poważnych powikłań, takich jak silny ból, który nie reaguje na konwencjonalne leki przeciwbólowe i utrzymuje się miesiącami
Leki przeciwwirusowe nie są w pełni skuteczne w zapobieganiu wystąpieniu nerwobólów.
Szczepionki, zwłaszcza te najnowsze na rynku, są odpowiednie również dla osób z obniżoną odpornością.
Z drugiej strony, półpasiec, nazwa naukowa choroby, nie ma w sobie nic sugestywnego poza bólem opisywanym czasami jako nie do zniesienia przez tych, którzy mieli do czynienia z wysypką.
I nie jest ich niewielu.
Szacuje się, że co roku we Włoszech odnotowuje się 200,000 10 przypadków, a zachorowalność wzrasta wraz z wiekiem, osiągając 80 na tysiąc w wieku powyżej XNUMX lat.
Aby zapobiec zarówno wystąpieniu półpaśca, jak i bolesnym powikłaniom, od kilku lat medycyna ma dwie bezpieczne szczepionki o różnych skutecznościach i wskazaniach.
Są mało znane ogółowi społeczeństwa: ponieważ półpasiec nie jest problemem zdrowia publicznego, nie cieszą się zbytnią „promocją” i dlatego nie są polecane nawet tym, którzy mają wysokie prawdopodobieństwo rozwoju półpaśca.
Co to jest półpasiec
Półpasiec (nie mylić z opryszczką zwykłą, która atakuje błony śluzowe jamy ustnej, nosa i narządów płciowych) jest wynikiem endogennej reaktywacji wirusa ospy wietrznej i półpaśca (VVZ), który jest przyczyną zakaźnej choroby u dzieci.
Po pierwszej infekcji VVZ pozostaje w postaci utajonej w zwojach nerwowych, objawiając się wysypką, np. po niedoborach odporności.
Kto dostaje półpasiec?
Czynnikiem predysponującym jest wiek, ponieważ wraz z wiekiem zawodzi odpowiedź przeciwciał, czyli pamięć ekspozycji na antygeny wirusowe lub bakteryjne nabyta w młodości.
Ale stres, choroba immunodepresyjna lub nadmierna ekspozycja na słońce mogą być również przyczyną „ognia św. Antoniego”.
Jak to się manifestuje
Półpasiec pojawia się jako plama rumieniowa na brzuchu lub tułowiu, rzadziej na ramionach lub twarzy.
Silnemu zaczerwienieniu towarzyszą małe białe pęcherze, które mogą ulec nadmiernemu zakażeniu i utrzymywać się przez 4-7 dni, po czym wysychają i znikają, pozostawiając obszar dyschromii, czyli zmiany koloru skóry.
Manifestacji wizualnej towarzyszą bolesne i denerwujące objawy, często swędzenie.
Powikłania półpaśca
Sama wysypka nie stanowi problemu i ustępuje samoistnie nawet bez specjalnej terapii.
Prawdziwy problem z półpasiec to komplikacje.
Jeśli wpływa na nerw oczny, może powodować uszkodzenie keratyny, a nawet utratę wzroku.
Jeśli dotyczy nerwu słuchowego, może prowadzić do bolesnych wysypek na przewodzie słuchowym zewnętrznym, błonie bębenkowej, związanych z porażeniem obwodowym nerwu twarzowego, a także zaburzeniami równowagi (zespół Ramsaya-Hunta).
Jednak najczęstszym powikłaniem jest przewlekły ból, który może pojawić się nawet po pewnym czasie od pojawienia się półpaśca, utrzymujący się miesiącami.
Ból nie do zniesienia
Jest to nerwoból popółpaścowy spowodowany zapaleniem nerwów obwodowych wywołanym przez wirusa.
Ataki bólu są czasami tak intensywne, że poważnie pogarszają jakość życia i prawie nie reagują na konwencjonalne środki przeciwbólowe, takie jak tachipiryna lub aspiryna.
Często stosuje się kortykosteroidy, a także trójpierścieniowe leki przeciwdepresyjne lub przeciwdrgawkowe.
Terapia przeciwwirusowa po zdiagnozowaniu półpaśca
Jak interweniować po zdiagnozowaniu „półpaśca”?
Istnieją leki przeciwwirusowe (takie jak acyklowir lub walacyklowir), które należy podawać w ciągu 72 godzin od początku przez 7 dni.
Jednak nawet jeśli dawkowanie jest ściśle przestrzegane, co jest konieczne, terapia lekowa zmniejsza objawy skórne, ale niekoniecznie zapobiega powikłaniom neuropatycznym. Dlatego istnieje szczepionka.
Szczepionki
Obecnie na rynku dostępne są dwa rodzaje szczepionek: Zostavax i Shingrix.
Nie należy ich mylić ze szczepionką przeciwko ospie wietrznej, którą podaje się w wieku 1 roku.
Chociaż zapobiega to chorobie wirusowej, zapobiega również półpasiec.
Zostavax został po raz pierwszy użyty w 2006 roku, a we Włoszech jest oferowany bezpłatnie zgodnie z Livelli Essenziali di Assistenza (Podstawowe Poziomy Opieki) osobom w wieku 65 lat i starszym oraz osobom w wieku powyżej 50 lat cierpiącym na cukrzycę , choroby sercowo-naczyniowej i POChP, lub którzy są kandydatami do leczenia immunosupresyjnego (np. przeciwnowotworowego), czynników zwiększających ryzyko rozwoju półpaśca lub nasilających jego objawy.
Zostavax ma suboptymalną skuteczność (50%) w zapobieganiu wybuchom opryszczki, ale dobrą skuteczność w zapobieganiu powikłaniom neuropatycznym (66%).
Ma jednak jedno ograniczenie: ponieważ jest to szczepionka z żywym, atenuowanym wirusem, nie może być podawana osobom z obniżoną odpornością, które paradoksalnie są najbardziej zagrożone.
Ograniczenie pokonane przez Shingrix, który jest dostępny we Włoszech od około roku – ale został zatwierdzony przez amerykańską Agencję ds. Żywności i Leków (FDA) w 2017 r. oraz przez Europejską Agencję Leków (EMA) w 2018 r.
Składa się z antygenu, glikoproteiny E (gE), składnika strukturalnego wirusa varicella zoster (VZV).
Podczas gdy jedno podanie było wystarczające dla preparatu Zostavax, Shingrix wymaga dwóch podań w odstępie 2-6 miesięcy.
W badaniach autoryzacyjnych ta szczepionka okazała się znacznie bardziej skuteczna niż inna: w zapobieganiu półpaścowi (90%) i powikłaniom neuropatycznym (100%).
Obecnie jest dostępny bezpłatnie we Włoszech w niektórych regionach tylko dla wskazanych pacjentów (bezdepresji).



