
Manejo da dor no paciente pediátrico: como abordar a criança ferida ou dolorida?
Manejo da dor com crianças: a dor é uma experiência sensorial e emocional desagradável que surge de dano tecidual real ou potencial
A avaliação e o tratamento da dor na criança com lesão aguda são desafiadores no contexto de múltiplos fatores que afetam a apresentação do paciente e as prioridades de tratamento concorrentes.
No entanto, a dor não tratada ou subtratada após o trauma leva a complicações, como hipoventilação, redução da oxigenação, aumento da resposta ao estresse, aumento do débito cardiovascular e tensão e rigidez muscular. A dor também interfere com o sono, descanso e cura.
Avaliação da dor em crianças feridas
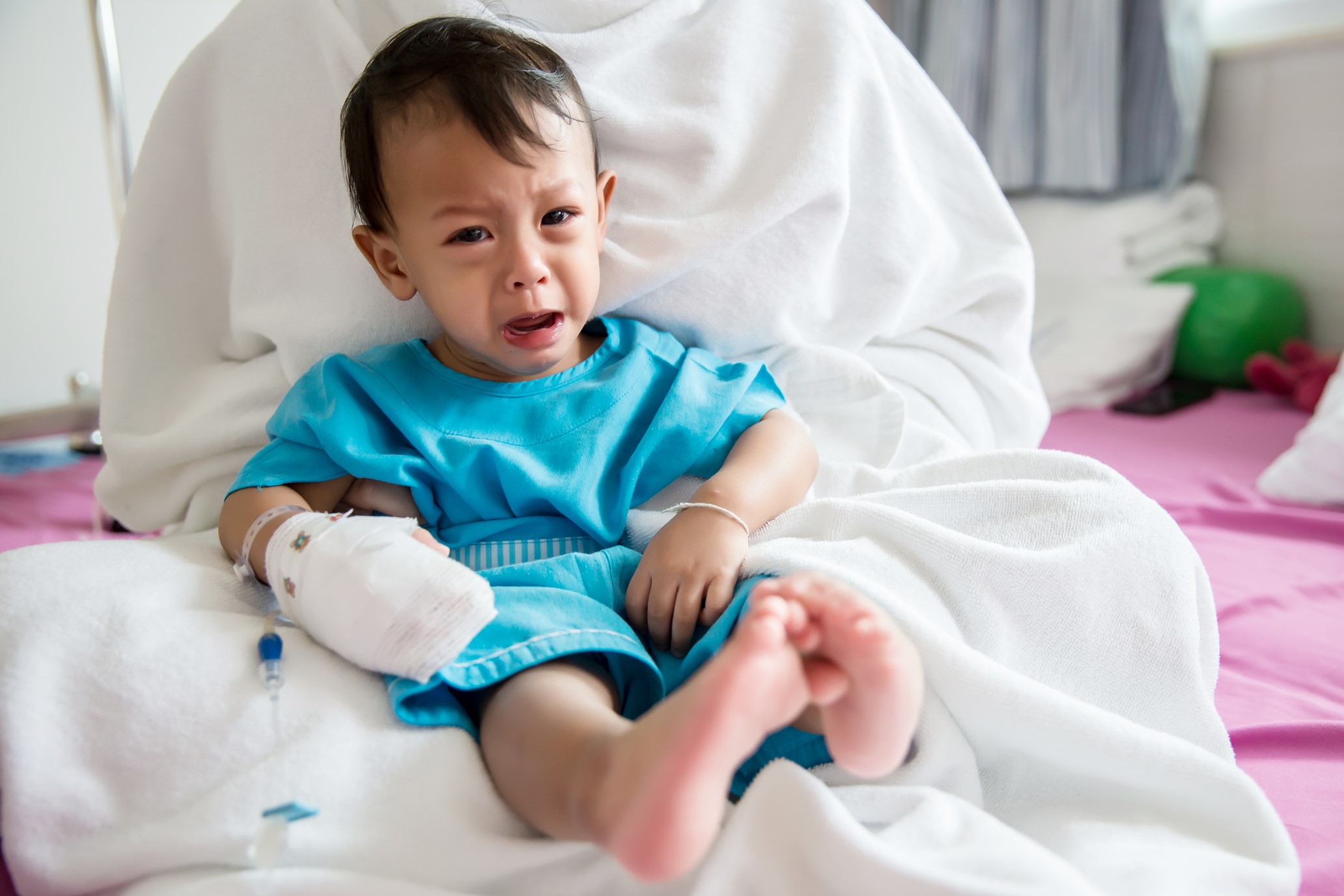
A avaliação da dor na criança ferida é difícil. Em pacientes mais jovens, a dor e angústia pode ser indistinguível.
Crianças gravemente feridas e traumatizadas podem não cooperar com a avaliação da dor, especialmente na ausência dos pais ou responsáveis. Intoxicação, colarinho imobilização, traumatismo craniano e necessidade de ventilação podem complicar ainda mais a avaliação da dor.
O autorrelato da dor deve ser procurado, mas nem sempre pode ser alcançado pelas razões acima ou simplesmente devido ao estágio de desenvolvimento.
Independentemente da abordagem escolhida, é importante:
- Seja sistemático;
- Escolha uma ferramenta de avaliação da dor apropriada para o desenvolvimento;
- Documentar descobertas, agir e reavaliar.
A avaliação regular da dor está associada a uma melhor gestão da dor e ao aumento da satisfação dos pacientes, familiares e profissionais de saúde.
O uso consistente e a familiaridade da equipe com uma ferramenta de avaliação escolhida em centros individuais é a chave para o gerenciamento bem-sucedido da dor, juntamente com a reavaliação após a intervenção analgésica.
Instrumentos de avaliação da dor em crianças
- Existem muitos tipos diferentes de ferramentas de avaliação da dor, e elas são discutidas separadamente abaixo.
- Idealmente, as ferramentas de dor usadas devem ter um valor numérico comum para consistência e clareza (por exemplo, todos em 10).
- Para obter os melhores resultados das ferramentas de avaliação da dor, elas devem ser explicadas à criança em vez de apenas serem mostradas, e uma resposta deve ser esperada, por exemplo, “Esta é uma maneira de você me dizer quanta dor você sente. Ele mostra de nenhuma dor a muita dor. Você pode me mostrar quanta dor você tem no momento?” produzirá melhores resultados do que "Qual é a sua pontuação de dor?"
Auto-relato ou escala de classificação numérica
- Para crianças acima de 7 anos, que são verbais e numeradas
- Pergunte à criança se ela sente alguma dor.
- Explique a escala e peça à criança que classifique a gravidade de sua dor.
O uso de escalas de classificação numérica ou auto-relato é mais difícil durante episódios de dor aguda grave. Em vez disso, tente perguntar: “Você não sente dor, um pouco de dor ou muita dor?” ou use uma Escala de Dor de Faces ou Comportamental.
*Usado com permissão da Agência dos EUA para Pesquisa e Qualidade em Saúde (AHRQ), sucessora da Agência para Política e Pesquisa em Saúde (AHCPR).
Ponto prático: Mostrar à criança uma escala de classificação numérica (0-10, onde 0 é sem dor e 10 é a pior dor) tornará isso mais fácil do que se a criança tivesse que imaginar uma escala.
Escala de dor de rostos em crianças
- Para crianças verbais de 4 a 12 anos
- Pergunte à criança se ela sente alguma dor.
- Explique a escala e peça à criança que classifique a gravidade de sua dor.
Ponto prático: Crianças mais velhas que são menos numeradas podem preferir usar uma Escala de Dor de Faces em vez de uma Escala Numérica.
Crianças menores de 3 anos raramente podem usar escalas de rostos, mas muitas crianças ainda podem dar um relato básico de “um pouco dolorido” ou “dói muito”.
Escala de dor comportamental
- Para crianças que não podem fazer o auto-relato
- A Escala FLACC é recomendada para avaliação da dor em crianças pequenas com dor aguda
Escala FLACC
Cada categoria (rosto, pernas, atividade, choro, consolabilidade) é pontuada separadamente em uma escala de 0-2, para uma pontuação total entre 0 e 10.
Ponto prático: A escala FLACC também é uma ferramenta útil para crianças mais velhas que não podem se auto-relatar, como crianças com deficiência cognitiva ou deficiência intelectual. Os cuidadores também podem fornecer informações valiosas na avaliação desses pacientes.
As ferramentas de avaliação da dor infantil (FPS-R, Numeric Rating Scale e FLACC) estão disponíveis no RCH em pequenos cartões laminados rosa que cabem na equipe.
Sinais fisiológicos de dor em crianças
Sinais fisiológicos de dor podem ser vistos apenas brevemente após o início ou agravamento da dor e podem retornar rapidamente ao normal.
Alguns desses sinais incluem: taquicardia, hipertensão, taquipneia, sudorese, pupilas dilatadas, sudorese e alterações na cor da pele.
No cenário do trauma, esses sinais fisiológicos podem ser devidos a muitas outras causas além da dor, como choque, hipovolemia, ansiedade, medo ou raiva.
Ponto prático: Os sinais fisiológicos [G1] são mais úteis para avaliar a dor do procedimento, onde há uma relação óbvia no tempo entre o estímulo doloroso e as alterações observadas.
A ausência desses sinais NÃO significa que a criança não tem dor.
Manejo da Dor em Crianças: Contribuição dos Pais
Pergunte aos pais ou cuidadores sobre as respostas e o comportamento de seus filhos.
Você pode perguntar:
- Como seu filho se comporta normalmente?
- Que tipo de temperamento seu filho tem?
- Como seu filho costuma responder à dor ou situações estressantes?
- Você acha que seu filho está com dor? Quantos?
É importante reconhecer que alguns pais ou cuidadores podem nunca ter visto seu filho sentir dor intensa antes, portanto, podem não reconhecer os sinais.
Os cuidadores e a equipe médica demonstraram cientificamente que enfatizam a dor quando comparados à pontuação individual da criança.
Os pais também podem subestimar a dor de seu filho devido a outros fatores: medo de opióides, não querer que seu filho tome drogas, seus próprios sentimentos, experiências passadas com dor e controle da dor, querer que seu filho seja corajoso ou alívio por você estar cuidando para seu filho.
Gerenciando a dor em crianças feridas
O manejo da dor no cenário do trauma deve ser integrado à abordagem sistemática descrita neste manual.
No caso de trauma moderado a grave, onde os achados da pesquisa primária exigem acesso IV, os opióides IV serão o método analgésico de escolha.
A via intraóssea também pode ser utilizada nesses pacientes.
Analgésicos não opióides devem ser usados por seu efeito poupador de opióides.
O paracetamol deve ser administrado por via oral a pacientes conscientes e estáveis; a formulação IV pode ser usada em pacientes gravemente feridos.
Os AINEs são contraindicados em trauma agudo moderado a grave, pois seu uso pode levar à disfunção plaquetária e insuficiência renal se o fluxo sanguíneo renal estiver comprometido.
No entanto, o ibuprofeno oral pode ser administrado se não houver preocupação com sangramento ou potencial para lesão renal.
Princípios do tratamento da dor
Os princípios gerais do manejo da dor em crianças, de acordo com as diretrizes da OMS (2012)[3], são os seguintes:
– Use tratamentos analgésicos em duas etapas de acordo com o nível de gravidade da dor da criança:
- para dor leve, usar paracetamol e ibuprofeno como primeiras opções
- para dor moderada a intensa, um opióide deve ser considerado
– Trate a dor em intervalos regulares:
- as crianças devem receber analgesia regular para dor persistente, em oposição à administração “conforme necessário”
- “doses de resgate” devem estar disponíveis para dor intermitente e irruptiva
– Tratar a dor pela via apropriada:
- analgésicos devem ser administrados às crianças pela via mais simples, eficaz e menos dolorosa
- quando o acesso IV não é necessário, mas o paciente sente dor intensa, como em lesão isolada do membro, o fentanil intranasal é uma boa alternativa à morfina IV
- As injeções IM NÃO são recomendadas para analgesia após trauma (administração dolorosa e absorção variável no comprometimento hemodinâmico)
– Adaptar o tratamento da dor a cada criança:
- analgésicos opióides devem ser titulados individualmente, pois não há dose correta previsível ou máxima
- use outros métodos de redução da dor adaptados a lesões específicas (consulte a seção Analgesia para situações específicas abaixo)
- usar métodos não farmacológicos, como distração (consulte Ajudando crianças com dor)
Dando opióides com segurança
Os opioides parenterais são o padrão ouro para o manejo da dor em traumas moderados a graves.
A morfina é a escolha de primeira linha mais comum, pois está prontamente disponível.
Os pacientes podem ter recebido opioides durante o atendimento pré-hospitalar e outras doses podem ser tituladas.
Administração de opióides por bolus intravenoso:
- Garante o início rápido do efeito, dentro de 5-10 minutos
- É a melhor via para alívio rápido da dor, principalmente após trauma.
- Para administrar, divida a dose e administre em incrementos, titulando até o efeito.
- Ajustar a dose se os sedativos já foram administrados, pois podem precipitar a depressão respiratória
- Administre com cautela se a PA estiver baixa, hipovolemia ou choque, mas NÃO suspenda.
Administração de opióides por via intranasal
- Tem início de efeito semelhante à via intravenosa
- É a melhor via se nenhuma cânula IV estiver presente, mas requer mais cooperação do paciente
- É menos facilmente titulável do que por via IV
Monitoramento após administração de opioides:
Inclui as seguintes observações:
- Nível de sedação (um sinal precoce de depressão do sistema nervoso central)
- Frequência respiratória: frequência, profundidade e esforço +/- saturações de O2, lembrando que a depressão respiratória é um sinal tardio
- Frequência cardíaca
- Pontuação de dor
Ponto prático: Se o paciente ainda estiver com dor após receber uma dose de ataque, supondo que não haja comprometimento das vias aéreas ou redução do nível de consciência, outros opióides IV podem ser titulados. Doses adicionais de morfina devem ser administradas em intervalos não inferiores a 10 minutos, usando 10-20% da dose de ataque. A repetição do carregamento pode ser indicada se a dor for intensa.
Tratamento da depressão respiratória induzida por opióides (OIRD) ou insuficiência ventilatória (OIVI)
Se as respirações estiverem deprimidas:
- Parar de administrar opióide
- Estimular o paciente (agitar suavemente, chamar pelo nome, pedir para respirar)
- Administrar oxigênio
- Se necessário, administrar naloxona em baixa dose (Narcan): 2mcg/kg, (máximo 100mcg)
Se o paciente não puder ser despertado ou estiver apneico após o uso de opioides:
- Administrar dose de ressuscitação de naloxona (Narcan): 10mcg/kg IV (máximo 400mcg)
- Pode ser repetido uma vez após 2 minutos (máximo 800mcg)
- Monitorar o paciente de perto
- Pode ser necessário repetir a cada 20-60 minutos devido à curta duração de ação da naloxona
Outros agentes
– Cetamina
- Usado como agente analgésico de segunda ou terceira linha no cenário de emergência de trauma maior, geralmente em crianças com 2 anos ou mais (evitar em crianças <12 meses)
- Dose de carga analgésica = máx. 0.5mg/kg IV; dosagem continuada de 0.1-0.2 mg/kg IV a cada 10 min (ou seja, 10% de uma dose anestésica)
– Benzodiazepínicos
- Usado por suas propriedades relaxantes musculares, ansiolíticas e sedativas (por exemplo, angústia crescente que não responde à titulação de opióides)
- Midazolam tem um início rápido e fornece amnésia anterógrada
- Dose de midazolam = 0.05-0.1mg/kg IV (max 5mg); 0.5mg/kg PO (máximo 20mg)
SAÚDE DA CRIANÇA: SAIBA MAIS SOBRE MEDICHILD VISITANDO O ESTANDE NA EXPO DE EMERGÊNCIA
Analgesia para situações específicas
Inserção IV/punção venosa
- EMLA ou gel de ametocaína antes do procedimento (ver tabela acima), se o tempo permitir
- O dispositivo Coolsense (quando disponível) resfria a pele e é eficaz em poucos minutos após a aplicação
Examinação do olho
- Gotas de ametocaína 0.5% (+/- cicloplégico para reduzir o espasmo da íris)
Nasofaringe
- Spray de cofenilcaína ou spray de lignocaína
Cateteres urinários de demora
- Gel de lidocaína (masculino E feminino)
feridas
- Infiltração de lidocaína no local
Ponto prático: Reduzir a dor da injeção de anestesia local usando a menor agulha possível, aquecendo a solução e injetando lentamente.
Inserção de drenagem
- EMLA ou gel de ametocaína antes do procedimento, se o tempo permitir
- Infiltração de lidocaína no local
- Considere a sedação do procedimento (consulte a seção de procedimentos abaixo)
Fraturas de membros
- Imobilizar com tala ou tração
- Elevar o membro quando possível ou encontrar o posicionamento mais confortável
- IN fentanil proporciona alívio rápido para dor intensa antes/sem acesso IV
- Considere realizar um bloqueio do nervo femoral para fêmur fraturado, de preferência usando bupivacaína (por exemplo, 1.5 – 2mg/kg) por mais tempo.
Queimaduras
- Primeiro socorro instrução é resfriar a área queimada por 20 minutos em água corrente fria. Em seguida, aplique filme plástico (aderente) para queimar a ferida para ajudar na analgesia
- O fentanil intravenoso ou a morfina IV são boas opções para proporcionar analgesia rápida
- Considere a sedação do procedimento (consulte a seção de procedimentos abaixo) para aplicar ou trocar o curativo
Ponto prático: No cenário de fraturas e queimaduras circunferenciais, a síndrome compartimental deve ser considerada se a dor e a necessidade de opioides aumentarem rapidamente.
Ferimento na cabeça
- Avaliar se a apresentação é devido à dor versus confusão
- Considere o paracetamol IV como uma intervenção de primeira linha quando disponível e, em seguida, titule pequenos incrementos de morfina IV para efeito
- Tome especial cuidado com o uso de morfina se estiver hipotenso, hipovolêmico, em estado de choque e deterioração do estado de consciência
Pacientes ventilados
- Os pacientes podem necessitar de sedação para tolerar o TET
- Considere as seguintes infusões, especialmente se estiver paralisado:
Morfina 10-40mcg/kg/h ou Fentanil 0.3-1.2mcg/kg/h, e
Midazolam 1-4mcg/kg/min
Tratamento não farmacológico da dor
A lista a seguir descreve o que pode ser feito para ajudar as crianças a controlar sua dor.[4]
- Ter um dos pais ou outra pessoa especial presente. As crianças se sentem mais seguras com seus pais lá.
- Informações simples e precisas sobre o que está acontecendo. Explique as coisas lentamente, em pedaços muito pequenos e repita quantas vezes for necessário.
- As crianças devem ser ajudadas a fazer perguntas e expressar sentimentos.
- Dar à criança algum controle sobre o tratamento. Por exemplo, uma criança que decide sentar no colo ou no cadeira para uma injeção provavelmente sentirá menos dor do que uma criança que não tem escolha.
- A respiração profunda e constante pode ajudar a reduzir a dor e permitir que a criança tenha algum controle.
- Distrair a criança da dor. Conversas, videogames, exercícios respiratórios, bolhas de ar, televisão, música, livros pop-up, ler e ser lido são distrações.
- Use a imaginação da criança para mudar de ansiosa e assustada para relaxada e calma. Concentrar a atenção da criança em uma atividade familiar do passado, ou contar ou ler uma história favorita, pode ajudar.
- Use sugestões para aliviar a dor, como: “Deixe a dor escorrer para baixo e para fora do seu corpo para a cama e para longe... bom... é isso, deixe para lá”. Use a própria linguagem da criança e as atividades ou experiências favoritas da criança.
- Brincar/ser bobo. As crianças relaxam e esquecem suas preocupações quando brincam.
- O relaxamento é útil para adolescentes. O ensino especial pode ser dado por um psicólogo, enfermeiro ou outro profissional de saúde. O relaxamento pode reduzir a ansiedade, náuseas e vómitos e dor.
- Toque reconfortante. Isso inclui acariciar, enfaixar, segurar, balançar, acariciar, abraçar e massagear. O afago é o remédio natural para a dor.
- Calor, frio e vibração podem aliviar a dor. Gelo envolto em um pano alivia algumas doenças e dores processuais. O calor é útil para dores musculares. A vibração, seja por batidas suaves ou algum outro método mecânico, pode bloquear a dor.
- Feedback positivo. Lembre a criança “você está indo muito bem” ou “estamos quase terminando”.
Coisas que não ajudam com a dor e podem piorar[4]:
- Mentir para crianças sobre procedimentos dolorosos.
- Ridicularizar ou tirar sarro da criança dizendo coisas como “Só os bebês choram”.
- Usando agulhas como uma ameaça. Mentiras e ameaças ensinam as crianças a desconfiar e ter medo.
- Falsa garantia. Dizer que não vai doer quando você sabe que vai.
- Ter expectativas muito altas da criança. Não é útil criar expectativas tão altas que as crianças se sintam estressadas por elas.
- Falando demais sobre os sentimentos. Dizer “Eu sei que você está preocupado/com medo” pode diminuir a capacidade de enfrentamento da criança.
- Concentrar-se demais na dor ou na dor potencial. Dizer “vai doer muito” é uma má ideia. Em primeiro lugar, pode não; em segundo lugar, encoraja as crianças a esperar o pior.
SEDAÇÃO PROCESSUAL
Uma vez estabilizados, os pacientes traumatizados podem necessitar de sedação para que os procedimentos sejam realizados no cenário agudo.
Os procedimentos adequados para a sedação do procedimento incluem acesso vascular, reparo de laceração, curativo de queimadura, inserção de dreno torácico, redução de fratura e remoção de corpo estranho.
Óxido nitroso
- Pode ser usado como agente único para procedimentos associados à dor e ansiedade
- Tem a vantagem de início rápido e efeito de compensação, juntamente com propriedades amnésicas
- Aumento do risco de complicações das vias aéreas em crianças com menos de 2 anos
- Deve ser combinado com um analgésico para realizar procedimentos muito dolorosos
- O uso de óxido nitroso na concentração de 50-70% é seguro
- Pode levar à expansão do ar aprisionado: evitar em trauma torácico (onde há possibilidade de pneumotórax) e em traumatismo craniano se houver risco de ar intracraniano (pneumocefalia).
Ketamina
- Agente sedativo, amnéstico, analgésico e anestésico potente
- Não reduz o drive respiratório em doses padrão
- Aumento do risco de complicações das vias aéreas em crianças com menos de 12 meses
- Requer a presença de um médico competente em vias aéreas
- Dose de carga de 1-1.5 mg/kg IV durante 1-2 min, doses incrementais adicionais de 0.5 mg/kg IV se a sedação for inadequada ou se for necessária sedação mais longa
OUTRAS CONSIDERAÇÕES
A necessidade de manejo da dor no trauma pediátrico vai além da apresentação aguda.
Problemas subagudos a longo prazo relacionados à dor incluem alguns dos seguintes:
Redução de opióides e desmame
- Uma vez capazes de tolerar a ingestão oral, os pacientes podem fazer a transição de opioides parenterais para orais
- Para transição para opioide oral, calcule a dose equivalente total de morfina IV administrada nas últimas 24h
- Se for administrado mais de 0.5 mg/kg/dia de equivalente de morfina IV, 50-80% da dose total é administrada como ação prolongada com um opioide de liberação imediata prescrito como resgate. A proporção de morfina secreta para oral de IV é de 3 vezes e para converter em oxicodona oral é de 2 vezes.
- Targin é uma formulação de ação prolongada com menos efeitos colaterais de constipação (CR Oxycodone em combinação com CR naloxona) e é usado de preferência a CR Oxycodone = Oxycontin (quando disponível).
- Os grânulos MS Contin são usados preferencialmente quando a via nasogástrica ou nasojejenal é a via de administração.
- Grandes vítimas de trauma podem ter recebido opioides parenterais por um período prolongado e correm o risco de abstinência. Esses pacientes devem ser desmamados de opióides orais em 10-20% por dia durante 5-10 dias.
A dor neuropática
- As vítimas de trauma podem apresentar dor neuropática secundária a lesões nervosas térmicas ou mecânicas.
- Medicamentos antineuropáticos podem reduzir as necessidades de opioides na dor nociceptiva e são mais eficazes do que os opioides no manejo da dor neuropática, como amitriptilina 0.5-2mg/kg e gabapentinoides, por exemplo, gabapentina 5-10mg/kg bd a tds.
- A redução da dose na insuficiência renal é uma consideração.
Prurido neurogênico
- O prurido neurogênico ocorre em 80-100% das queimaduras
- As estratégias farmacológicas utilizadas para tratar o prurido em queimaduras incluem: anti-histamínicos, amitriptilina, tratamentos tópicos como anestésicos locais, aveia coloidal, aloe vera e hidratante, ondansetrona e gabapentinoides
Distúrbio do sono, ansiedade e depressão
Pacientes com trauma correm alto risco de distúrbios do sono por vários motivos:
- resposta fisiológica ao estresse, sofrimento psicológico e interrupção do sono devido aos requisitos de cuidados
- Considerar medidas não farmacológicas e farmacológicas para regular o ciclo sono-vigília (por exemplo, boa higiene do sono, terapia de luz, benzodiazepina [uso de curto prazo] e melatonina 0.1mg/kg nocte, quando disponível)
- Ansiedade e depressão são comuns após grandes traumas e afetam a experiência da dor
- Drogas antidepressivas podem ser prescritas e são usadas por seus efeitos psicotrópicos e antineuropáticos
Referências
Craig KD et al: Alterações de desenvolvimento nas expressões de dor infantil durante as injeções de imunização. Soc Sci Med 1984, 19(2): 1331-1337;
Katz E, Kellerman J, Siegal S: Sofrimento comportamental em crianças com câncer submetidas a procedimentos médicos: considerações de desenvolvimento. J Consultar Clin Psychol 1980, 48(3): 356.
Diretrizes da OMS sobre o tratamento farmacológico da dor persistente em crianças com doenças médicas. Genebra: Organização Mundial da Saúde; 2012. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK138354
Dor, dor vai embora: ajudando crianças com dor. McGrath, Finley, Ritchie & Dowden, 2nd., 2003.
Outras leituras
Websites
www.rch.org.au/anaes/pain_management/Childrens_Pain_Management_Service_CPMS – Children's Pain Management Service, RCH, Melbourne.
pediatra-pain.ca/ – Centro de Pesquisa em Dor Pediátrica
www.iasp-pain.org/ – Associação Internacional para o Estudo da Dor
Livros/artigos de revistas
McGrath PJ, Stevens BJ, Walker SM e Zempsky WT. Oxford Textbook of Pediatric Pain. Oxford University Press, primeira edição, 2013. Contém o capítulo 18 que é dedicado ao manejo da dor em trauma pediátrico e queimaduras com revisão da literatura e detalhes sobre manejo farmacêutico.
Twycross A, Dowden e Stinson J. Gerenciando a Dor em Crianças: Um Guia Clínico para Enfermeiros e Profissionais de Saúde. John Wiley & Sons Ltd., Segunda edição, 2014. Manual de fácil utilização com abordagem prática da dor pediátrica; inclui capítulos sobre avaliação da dor, gerenciamento de dor aguda e processual.
Schug SA, Palmer GM, Scott DA, Halliwell R e Trinca J. Manejo da Dor Aguda: Evidência Científica. Australian and New Zealand College of Anesthetists and Faculty of Pain Medicine, quarta edição, 2015. Revisão abrangente e atualizada do corpo de evidências no manejo da dor aguda, seção inteira (Capítulo 9) dedicada ao paciente pediátrico, incluindo ferramentas de avaliação, analgésicos, bloqueios e intervenções não farmacológicas.
Diretrizes da OMS sobre o tratamento farmacológico da dor persistente em crianças com doenças médicas. Genebra: Organização Mundial da Saúde; 2012. Disponível em: www.ncbi.nlm.nih.gov/books/NBK138354 Diretrizes internacionais sobre manejo da dor em crianças, boa visão geral e fácil leitura.
Roback MG, Carlson DW, Babl FE, et al. Atualização no manejo farmacológico da sedação de procedimentos para crianças. Curr Opin Anesthesiol 2016;29 Supl 1:S21-35. Revisão recente de vários agentes de sedação e regimes de procedimento para uso no cenário agudo.
Leia também:
Emergency Live Even More ... Live: Baixe o novo aplicativo gratuito do seu jornal para iOS e Android
Conhecendo a trombose para intervir no coágulo sanguíneo
Pericardite em crianças: peculiaridades e diferenças da dos adultos
Dor torácica em crianças: como avaliá-la, o que a causa
Estresse e angústia durante a gravidez: como proteger a mãe e o filho



