Drenagem persistente de perna em paciente pediátrico com trauma: relato de caso em criança de 7 anos
Drenagem persistente da perna em um paciente pediátrico com trauma: um homem de 7 anos com histórico médico de asma sofreu múltiplas lesões em um acidente com veículo motorizado, incluindo luxação do quadril esquerdo, fratura do fêmur esquerdo, fratura do rádio esquerdo, fratura cominutiva do parede lateral da órbita direita, hemorragia retrobulbar direita e fratura não deslocada da parede posterior do seio maxilar direito
Drenagem em paciente pediátrico com trauma, apresentação do relato de caso
Ele foi submetido à redução incruenta da luxação do quadril esquerdo, fixação externa da fratura do fêmur esquerdo e redução fechada e gesso da fratura do rádio esquerdo com remoção do fixador externo e chapeamento submuscular do fêmur esquerdo 7 dias depois.
Ele foi inicialmente perdido para acompanhamento até que uma enfermeira visitante, cuidando de sua mãe, notou que sua ferida no fêmur esquerdo estava drenando.
Em sua consulta ortopédica 4 meses após o acidente, seu exame físico foi significativo para uma coleção purulenta em uma de suas incisões na lateral da coxa esquerda.
O resto de seu exame físico foi normal e ele foi internado no hospital para exames complementares.
A coleção purulenta foi aspirada e, por fim, teve cultura negativa.
A radiografia do fêmur esquerdo mostrou calo exuberante nos locais da fratura.
Seus sinais vitais incluíam temperatura de 36.9 ° C, pulso de 118 batimentos / min, pressão arterial de 105/47 mm Hg, frequência respiratória de 20 respirações / min e saturação de oxigênio de 100% em ar ambiente.
Seus estudos laboratoriais na admissão foram: contagem de leucócitos de 14.9 × 1000 / μL (intervalo de referência 4.0–15.0 × 1000 / μL) com 69.9% de neutrófilos (intervalo de referência 26.0% –77.0%), 17.3% de linfócitos (intervalo de referência 12.0% –60.0%), 8.9% de monócitos (intervalo de referência 3.0% –14.0%), 3% eosinófilos (intervalo de referência 0.0% –10.0%), 0.2% de basófilos (intervalo de referência 0.0% –4.0%) e 0.7% de granulócitos imaturos (referência intervalo 0.0% –3.0%), proteína C reativa de alta sensibilidade (CRP) de 39 mg / L (intervalo de referência <1.0 mg / L) e uma taxa de sedimentação de eritrócitos (ESR) de 78 mm / h (intervalo de referência 0–20 mm / h).
Ele foi levado à sala de cirurgia (SO) no dia seguinte, onde foram identificadas 2 áreas de pus na incisão mais distal e um trato sinusal atrás do fêmur e na placa de metal previamente colocada.
A área foi lavada, o hardware foi removido e ele foi iniciado empiricamente com oxacilina.
As culturas bacterianas aeróbias e anaeróbicas foram negativas, exceto para 2 isolados diferentes de estafilococos coagulase-negativos que não foram recuperados das placas, mas cresceram apenas a partir do caldo de tioglicolato após 4 dias, sugerindo baixos níveis de bactérias.
Ele foi trocado de oxacilina para vancomicina 15 mg / kg / dose a cada 8 horas, resultando em um nível mínimo inicial de 6.8 μg / mL.
Quando seu gesso foi removido 5 dias após a cirurgia, uma nova coleção purulenta superficial no fêmur lateral esquerdo médio foi observada, o que exigiu outro washout.
Ele continuou com vancomicina, que havia sido ajustada para 15 mg / kg / dose a cada 6 horas, para manter vales entre 15 e 20 μg / mL, com nível mínimo de vale de 19.6 μg / mL.
Vinte e dois dias depois, as suturas foram removidas e, novamente, drenagem purulenta foi encontrada nos locais de incisão inferior e média da coxa lateral esquerda
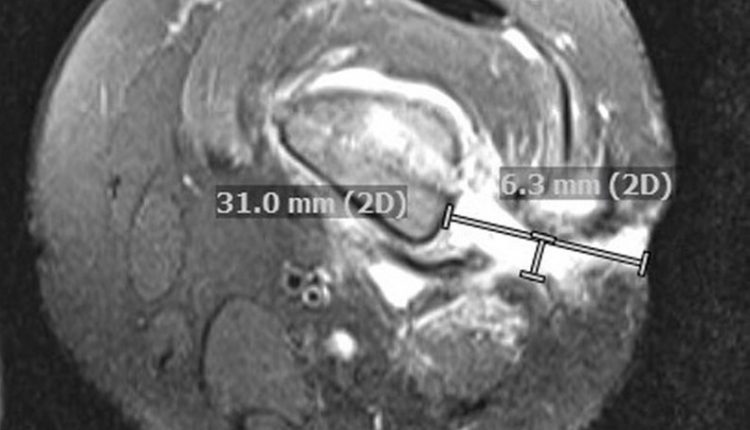
A ressonância magnética (RM) mostrou vários tratos finos estendendo-se do fêmur à pele, além de áreas difusas de medula óssea, tecidos moles adjacentes e edema muscular, bem como reação periosteal crônica (fig. 1B).
Curiosamente, todos os seus marcadores inflamatórios diminuíram (CRP 5.3 mg / L, ESR 25 mm / he WBC 8.4 × 1000 / μL).
As culturas colhidas durante a terceira incisão e drenagem no centro cirúrgico revelaram o diagnóstico.
Cento e cinquenta e dois dias após o AVM traumático inicial, o paciente foi levado para uma terceira incisão e drenagem, onde foi encontrado pus nos locais da incisão original e sob a banda iliotibial e porções do vasto lateral que necessitavam de desbridamento.
Várias biópsias ósseas e culturas de líquido purulento do osso foram coletadas para coloração e cultura.
As manchas foram negativas para organismos bacterianos, fúngicos e bacilos álcool-ácido resistentes.
Uma das 3 culturas de pus cresceu 3 unidades formadoras de colônias de Clostridioides difficile após incubação anaeróbia por 3 dias.
Isso foi identificado por espectrometria de massa de tempo de voo de dessorção / ionização a laser assistida por matriz usando a base de dados de diagnóstico in vitro da Vitek (bioMérieux).
As culturas de bactérias, fungos e bacilos álcool-ácido resistentes do osso permaneceram estéreis, e um teste molecular para micobactérias não tuberculosas foi negativo.
As biópsias ósseas do fêmur distal e médio esquerdo mostraram osteomielite crônica.
Repetir a ressonância magnética 7 dias depois, revelou um aumento da região sem realce dentro da medula femoral distal em relação ao material necrótico versus purulento, que se comunicou com um trato de realce de fluido em direção à pele e um fragmento de osso cortical sequestrado no meio para o fêmur distal.
Apesar do tratamento contínuo com vancomicina IV, seus marcadores inflamatórios aumentaram: leucócitos 10.9 × 1000 / μL, CRP 42.8 mg / L e VHS 59 mm / h.
De volta ao centro cirúrgico, um trato sinusal na face distal da incisão superior foi desbridado e observou-se que o pus seguia até um abscesso subperiosteal.
Metronidazol empírico foi iniciado devido à cultura anterior positiva para C. difficile, e a vancomicina foi continuada.
Três das quatro culturas de tecidos desenvolveram C. difficile, após incubação anaeróbia. A vancomicina foi interrompida após a falta de melhora após 4 semanas de terapia.
Uma ressonância magnética de acompanhamento do fêmur esquerdo 21 dias após a última intervenção cirúrgica reapresentou osteomielite crônica com fístulas de drenagem persistente, mas sem progressão ou novos achados
Seus marcadores inflamatórios foram: WBC 6.2 × 1000 / μL, CRP 0.3 mg / L e ESR 8 mm / h.
Ele completou 3 semanas de terapia com metronidazol IV e fez a transição para terapia oral 188 dias após a lesão inicial.
Ele permanece em uso de metronidazol oral para osteomielite crônica.
Em sua última visita de acompanhamento, seu exame físico foi significativo para nenhuma drenagem purulenta adicional das incisões laterais da coxa.
Ele continuou a ter uma VHS levemente elevada de 25 mm / h, mas uma PCR normal de 0.3 mg / L.
Ele deve passar por remoção do sequestro com alongamento da perna.
Persistent_Leg_Drainage_in_a_Pediatric_Trauma.27 drenaggio traumatizzato pediatraLeia também:
MEDEVAC na Itália, principais complicações e tratamentos no transporte de pacientes críticos?
Pre-Vac, garrafa estéril portátil para drenagem de feridas fechadas
Fonte:
Howard, Ashley DO*; Rychalsky, Michelle R. Pharm D†; Murray, Thomas S. MD, PhD*



