Синдром Вольфа-Паркинсона-Уайта: патофизиология, диагностика и лечение этого порока сердца
Синдром Вольфа-Паркинсона-Уайта (WPW) представляет собой заболевание, характеризующееся аномальной проводимостью сердечного электрического импульса и обусловленное наличием одного или нескольких дополнительных атриовентрикулярных пучков, что может привести к эпизодам спорадической тахикардии.
Заболевание, этиология которого до сих пор до конца не выяснена, поражает одного человека из 450; в 70% случаев он поражает мужчин, особенно в молодом возрасте, может проявляться как в спорадической, так и в семейной форме и быть бессимптомным.
Младенцы родителей с синдромом WPW могут подвергаться повышенному риску развития заболевания, как и дети с другими врожденными пороками сердца.
Пациенты с синдромом WPW часто имеют более одного дополнительного пути, а у некоторых их может быть более восьми; это было продемонстрировано у людей с аномалией Эбштейна.
Синдром WPW иногда ассоциируется с наследственной оптической нейропатией Лебера (LHON), формой митохондриального заболевания.
Патофизиология синдрома Вольфа-Паркинсона-Уайта (WPW)
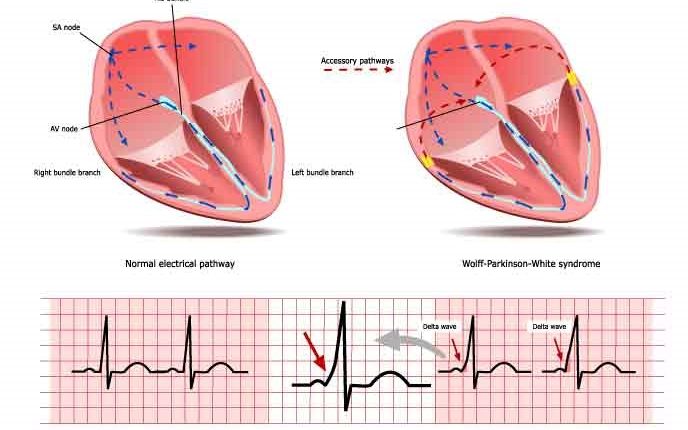
В норме проведение электрического импульса от предсердий к желудочкам сердца осуществляется по пути, состоящему из атриовентрикулярного узла и пучка Гиса.
Атриовентрикулярный узел обладает такими электрофизиологическими характеристиками, как скорость проведения и время рефрактерности, которые представляют собой фильтр, способный защитить желудочки от проведения слишком быстрых и потенциально опасных предсердных импульсов.
В некоторых случаях между предсердиями и желудочками имеются дополнительные проводящие пути (ВА), которые могут располагаться в различных местах колец трехстворчатого и митрального клапанов.
В силу своих электрофизиологических особенностей, сходных с клетками общей сердечной мышцы, эти дополнительные пути не выполняют характерной для атриовентрикулярного узла фильтрующей функции и в некоторых случаях могут проводить к желудочкам импульсы на очень высоких частотах.
При синусовом ритме дополнительный путь проявляется на электрокардиограмме преждевременным возбуждением желудочков и наличием «дельта» волны: проведение по дополнительному пути не замедляется, как в атриовентрикулярном узле, а интервал PQ на электрокардиограмме ( который представляет собой путь электрического импульса от предсердий к желудочкам) короче, чем в норме (предвозбуждение).
Кроме того, желудочковый конец добавочного пути прикрепляется к общей сердечной мышце, а не является продолжением специализированной проводящей системы: по этой причине деполяризация части желудочков происходит медленнее, что приводит к электрокардиографической картине, известной как волна дельта.
Если наличие дополнительного пути связано с эпизодами сердцебиения, это известно как синдром Вольфа-Паркинсона-Уайта WPW.
Сердцебиение может быть связано с «возвратными аритмиями», т. е. вызванными коротким замыканием, при котором импульс обычно достигает желудочков через атриовентрикулярный узел и повторно входит в предсердия по дополнительному пути в противоположном направлении.
Аритмия сохраняется до тех пор, пока один из двух путей (узел или дополнительный путь) больше не может проводить.
В некоторых менее частых случаях цепь обратная, т. е. дополнительный путь используется в направлении от предсердий к желудочкам, а импульс возвращается в предсердия через пучок Гиса и атриовентрикулярный узел.
В других случаях дополнительный путь непосредственно не участвует в механизме сохранения аритмии, но может способствовать проведению к желудочкам аритмий в предсердиях (фибрилляция предсердий/трепетание предсердий/предсердная тахикардия).
Если возможности проведения VA очень высоки (короткое время рефрактерности), результирующая частота желудочков может быть очень высокой (> 250 ударов в минуту) и подвергать вас риску быстрой желудочковой аритмии и остановки сердца.
ЭКГ ОБОРУДОВАНИЕ? ПОСЕТИТЕ СТЕНД ZOLL НА EMERGENCY EXPO
Симптомы болезни Вольфа-Паркинсона-Уайта
Клинически этот синдром может проявляться фибрилляцией предсердий и учащенным сердцебиением, вторичными по отношению к упомянутым выше ре-энтри аритмиям.
Нередко он протекает совершенно бессимптомно и обнаруживается во время электрокардиограммы, выполненной по другим причинам, например, при обследовании спортивной медициной.
Диагностика синдрома Вольфа-Паркинсона-Уайта
Диагноз синдрома WPW является клиническим, но, прежде всего, основан на электрокардиограмме, которая может обнаружить его даже у бессимптомного субъекта: в этих случаях он проявляется в виде дельта-волны, что соответствует расширению восходящей фазы комплекса QRS. связано с укорочением интервала PR.
Это связано с тем, что электрический импульс проходит через дополнительный путь, а не через атриовентрикулярный узел.
При наличии у больного эпизодов мерцательной аритмии на ЭКГ регистрируют быструю полиморфную тахикардию (без перекрута кончика).
Такое сочетание мерцательной аритмии и синдрома WPW считается опасным, и многие антиаритмические препараты противопоказаны.
Когда у человека нормальный синусовый ритм, характеристиками синдрома WPW являются короткий интервал PR, расширение комплекса QRS (длиной более 120 мс) с расширением фазы подъема QRS и изменения реполяризации, отражающиеся в изменениях в Тракт ST и зубец T.
У пораженных людей электрическая активность, начинающаяся в синоатриальном узле, проходит через добавочный пучок, а также в атриовентрикулярный узел.
Поскольку добавочный пучок не так сильно блокирует импульс, как узел, желудочки активируются узлом, а сразу после него узлом.
Это вызывает описанные выше изменения ЭКГ.
Еще одним диагностическим методом является электрофизиологическое исследование: для этого исследования врач вводит тонкий гибкий катетер, оснащенный электродами на конце, через кровеносные сосуды в различные отделы сердца, где они могут картировать электрические импульсы.
Лечение Вольфа-Паркинсона-Уайта
В лечении острых эпизодов реципрокных аритмий при синдроме WPW используются препараты, действие которых основано на блокировании проводимости через атриовентрикулярный узел, прерывая одно из плеч аритмии.
Тем не менее, этих препаратов следует избегать в случае мерцательной аритмии, быстро развившейся по дополнительному пути, поскольку в некоторых случаях они могут увеличить частоту проведения к желудочкам по дополнительному пути.
При наличии преждевременного возбуждения желудочков и независимо от наличия аритмических симптомов рекомендуется электрофизиологическое исследование для изучения проводящей способности дополнительного пути и индуцируемости аритмий.
Если дополнительный путь имеет высокую проводящую способность с риском повышения частоты желудочков во время эпизодов фибрилляции предсердий или при наличии симптомов и реципрокных аритмий, показана абляция дополнительного пути.
Электрофизиологическое исследование позволяет определить место дополнительного пути, от которого будет зависеть доступ для аблации: при наличии пути, расположенного в правых отделах сердца, доступ осуществляется, как правило, через правую бедренную вену.
Для левосторонних путей возможны венозный доступ и последующая транссептальная пункция из правого предсердия в левое или «ретроградный» доступ через бедренную и аортальную артерии.
Энергия, используемая для абляции, обычно является радиочастотной.
После успешной аблации эпизоды ре-энтри аритмии по дополнительному пути будут предотвращены, и дельта-волна больше не будет видна на электрокардиограмме.
Долгосрочная эффективность абляции, как правило, очень высока и превышает 95%.
После успешной аблации и при отсутствии других аритмий или заболеваний сердца медикаментозная терапия не требуется.
Читайте также:
Воспаления сердца: миокардит, инфекционный эндокардит и перикардит.
Быстрое выявление и лечение причины инсульта может предотвратить больше: новые рекомендации
Фибрилляция предсердий: симптомы, которых следует остерегаться
Синдром Вольфа-Паркинсона-Уайта: что это такое и как его лечить



