ฟกช้ำและฉีกขาดของตาและเปลือกตา: การวินิจฉัยและการรักษา
การฟกช้ำและการฉีกขาดของดวงตาและเปลือกตาเป็นเรื่องปกติในการดำเนินการช่วยเหลือฉุกเฉิน ดังนั้นภาพรวมจึงมีความสำคัญ
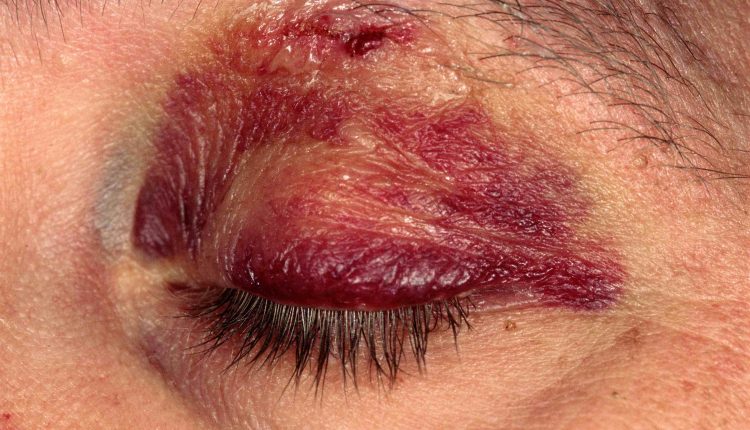
เปลือกตาฉีกขาดและฟกช้ำ
รอยฟกช้ำที่เปลือกตา (ทำให้เกิดดวงตาสีดำ) มีความสวยงามมากกว่านัยสำคัญทางคลินิก แม้ว่าบางครั้งอาจเกิดอาการบาดเจ็บร้ายแรงกว่านั้นและไม่ควรมองข้าม
รอยฟกช้ำที่ไม่ซับซ้อนจะรักษาด้วยน้ำแข็งประคบเพื่อป้องกันอาการบวมน้ำในช่วง 24-48 ชั่วโมงแรก
น้ำตาที่ฝาเล็กน้อยซึ่งไม่เกี่ยวข้องกับขอบของฝาหรือแผ่น Tarsal สามารถซ่อมแซมได้โดยใช้ไหมไนลอน 6-0 หรือ 7-0 (หรือในเด็ก วัสดุที่ดูดซับได้)
น้ำตาที่ขอบเปลือกตาควรได้รับการซ่อมแซมโดยศัลยแพทย์จักษุวิทยาเพื่อให้แน่ใจว่าขอบที่ถูกต้องและหลีกเลี่ยงความไม่ต่อเนื่องของขอบเปลือกตา
น้ำตาที่เปลือกตาซับซ้อน ซึ่งรวมถึงส่วนที่อยู่ตรงกลางของเปลือกตาล่างหรือบน (ซึ่งอาจเกี่ยวข้องกับช่องน้ำตา) น้ำตาที่มีความหนาเต็ม น้ำตาที่ผู้ป่วยมี palpebral ptosis และส่วนที่เผยให้เห็นไขมันในวงโคจรหรือเกี่ยวข้องกับแผ่นทาร์ซัล ,ควรได้รับการซ่อมแซมโดยจักษุแพทย์
ฟกช้ำและฉีกขาดของลูกตา
การบาดเจ็บสามารถทำให้เกิดสิ่งต่อไปนี้:
- เยื่อบุตา, ห้องหน้าและเลือดออกในน้ำวุ้นตา
- เลือดออกในจอประสาทตา จอประสาทตาบวมน้ำ หรือจอประสาทตาลอกออก
- การฉีกขาดของไอริส
- ต้อกระจก
- ความคลาดเคลื่อนของเลนส์คริสตัลลีน
- ต้อหิน
- ลูกตาแตก (ฉีกขาด)
การประเมินอาจทำได้ยากเมื่อมีอาการบวมน้ำหรือฉีกขาดของเปลือกตาอย่างมีนัยสำคัญ
อย่างไรก็ตาม เว้นแต่จำเป็นต้องทำการผ่าตัดตาทันทีที่เห็นได้ชัดเจน (จำเป็นต้องประเมินโดยจักษุแพทย์โดยเร็วที่สุด) ควรเปิดเปลือกตา ระวังอย่ากดดันลูกตา และทำการตรวจร่างกายให้สมบูรณ์ที่สุดเท่าที่จะทำได้
อย่างน้อยมีการประเมินสิ่งต่อไปนี้:
การมองเห็น
- สัณฐานวิทยาของรูม่านตาและปฏิกิริยาตอบสนอง
- การเคลื่อนไหวของดวงตา
- ความลึกของช่องหน้าหรือเลือดออก
- การปรากฏตัวของสีแดงสะท้อน
ยาแก้ปวดหรือหลังจากที่ได้รับความยินยอมในการผ่าตัดแล้ว อาจให้ยาลดความวิตกกังวลเพื่ออำนวยความสะดวกในการตรวจสอบวัตถุประสงค์
การใช้เครื่องดึงเปลือกตาหรือเครื่องถ่างเปลือกตาอย่างอ่อนโยนและระมัดระวังทำให้สามารถเปิดเปลือกตาได้
หากไม่มีเครื่องมือเชิงพาณิชย์ สามารถแยกเปลือกตาออกโดยใช้เครื่องถ่างตาชั่วคราวที่ได้จากการเปิดคลิปหนีบกระดาษจนเป็นรูปตัว S แล้วดัดปลายรูปตัวยูได้ถึง 180°
สงสัยว่าจะเกิดการฉีกขาดของลูกตาด้วยเงื่อนไขใด ๆ ต่อไปนี้:
การฉีกขาดของกระจกตาหรือตาขาวที่มองเห็นได้
- อารมณ์ขันกำลังหลบหนี (สัญญาณของ Seidel เชิงบวก)
- ช่องด้านหน้าตื้น (เช่น ทำให้กระจกตาเป็นรอยพับ) หรือลึกมาก (เนื่องจากเลนส์หลังหัก)
- รูม่านตาไม่ปกติ
- การสะท้อนสีแดงหายไป
หากสงสัยว่าลูกตาฉีกขาด มาตรการที่สามารถทำได้ก่อนที่จักษุแพทย์จะใช้ได้คือการใช้เกราะป้องกันและเพื่อต่อต้านการติดเชื้อที่เป็นไปได้ด้วยยาต้านจุลชีพในระบบรวมถึงสิ่งแปลกปลอมในลูกตา
ควรทำซีทีสแกนเพื่อค้นหาสิ่งแปลกปลอมและการบาดเจ็บอื่นๆ เช่น กระดูกหัก
หลีกเลี่ยงยาปฏิชีวนะเฉพาะที่
อาเจียนซึ่งสามารถเพิ่มความดันในลูกตาและทำให้เกิดการรั่วไหลของเนื้อหาในตา จะถูกระงับด้วยยาแก้อาเจียน หากจำเป็น
เนื่องจากการปนเปื้อนของเชื้อราในแผลเปิดเป็นสิ่งที่อันตราย ยาคอร์ติโคสเตียรอยด์จึงถูกห้ามใช้จนกว่าจะมีการเย็บแผลผ่าตัด
การป้องกันโรคบาดทะยักมีไว้สำหรับบาดแผลที่ลูกตาเปิด
ไม่ค่อยบ่อยนัก หลังจากการฉีกขาดของลูกตา ตาที่ไม่กระทบกระเทือนด้านตรงข้ามจะเกิดการอักเสบ (sympathetic ophthalmia) และอาจสูญเสียการมองเห็นจนถึงตาบอดหากไม่ได้รับการรักษา
กลไกนี้เป็นปฏิกิริยาแพ้ภูมิตัวเอง ยาหยอดคอร์ติโคสเตียรอยด์สามารถป้องกันกระบวนการและจักษุแพทย์สามารถกำหนดได้
Hyphema (เลือดออกในห้องหน้า)
Hyphema ตามมาด้วยอาการตกเลือดซ้ำ โรคต้อหิน และภาวะเลือดออกในกระจกตา ซึ่งทั้งหมดนี้อาจทำให้สูญเสียการมองเห็นอย่างถาวร
อาการคืออาการของรอยโรคที่เกี่ยวข้อง เว้นแต่ว่ายิปซั่มมีขนาดใหญ่พอที่จะป้องกันการมองเห็น
การตรวจโดยตรงมักจะเผยให้เห็นการแบ่งชั้นของเลือดหรือการมีลิ่มเลือดหรือทั้งสองอย่างภายในช่องด้านหน้า
การแบ่งชั้นจะดูเหมือนชั้นเลือดที่มีรูปร่างคล้ายวงเดือนในส่วนที่เสื่อม (โดยปกติคือส่วนล่าง) ของช่องหน้า
Microhyphema ซึ่งเป็นรูปแบบที่รุนแรงน้อยกว่า สามารถตรวจสอบได้โดยตรงว่าเป็นความทึบของช่องหน้าม่านตาหรือในการตรวจด้วยหลอดผ่าเป็นเซลล์เม็ดเลือดแดงที่แขวนลอย
จักษุแพทย์ควรดูแลผู้ป่วยโดยเร็วที่สุด
ผู้ป่วยจะนอนบนเตียงโดยยกศีรษะขึ้น 30-45° และวางยางรองตาไว้เพื่อป้องกันดวงตาจากการบาดเจ็บเพิ่มเติม
ผู้ป่วยที่มีความเสี่ยงต่อการเกิดซ้ำของเลือดออกมาก (เช่น ผู้ป่วยที่มี hyphemas มาก, diathesis ตกเลือด, การใช้ยาต้านการแข็งตัวของเลือดหรือ drepanocytosis) ที่มีการควบคุมความดันในลูกตาไม่ดีหรือปฏิบัติตามคำแนะนำที่แนะนำได้ไม่ดี
NSAIDs ในช่องปากและเฉพาะมีข้อห้ามเนื่องจากอาจทำให้เลือดออกซ้ำได้
ความดันในลูกตาอาจเพิ่มขึ้นอย่างรุนแรง (ภายในไม่กี่ชั่วโมง โดยปกติในผู้ป่วยที่เป็นโรคเดรปาโนไซโตซิสหรือลักษณะเซลล์รูปเคียว) หรือหลายเดือนและหลายปีต่อมา
ดังนั้นควรตรวจสอบความดันลูกตาทุกวันเป็นเวลาหลายวันและหลังจากนั้นอย่างสม่ำเสมอในสัปดาห์และเดือนต่อ ๆ ไป และหากมีอาการเกิดขึ้น (เช่น ปวดตา การมองเห็นลดลง คลื่นไส้ คล้ายกับอาการของโรคต้อหินแบบปิดมุมเฉียบพลัน)
ถ้าความดันเพิ่มขึ้น ให้ timolol 0.5% สองครั้ง/วัน brimonidine 0.2% หรือ 0.15% สองครั้ง/วัน หรือทั้งสองอย่าง
การตอบสนองต่อการรักษาถูกกำหนดโดยแรงกดดัน ซึ่งมักจะได้รับการตรวจสอบทุก 1-2 ชั่วโมงจนกว่าจะมีการควบคุมหรือแสดงให้เห็นการลดลงอย่างมีนัยสำคัญ หลังจากนั้นก็มักจะถูกตรวจสอบ 1 หรือ 2 ครั้งต่อวัน
ยาหยอดปานกลาง (เช่น สโคโพลามีน 0.25% 3 ครั้ง/วัน หรือ atropine 1% 3 ครั้ง/วันเป็นเวลา 5 วัน) และยาคอร์ติโคสเตียรอยด์เฉพาะที่ (เช่น เพรดนิโซโลนอะซิเตต 1% 4 ถึง 8 ครั้งต่อวันเป็นเวลา 2 ถึง 3 สัปดาห์) มักใช้เพื่อลดการอักเสบ และรอยแผลเป็น
หากมีเลือดออกซ้ำ ควรปรึกษาจักษุแพทย์เพื่อการจัดการ
การให้กรด aminocaproic 50 ถึง 100 มก./กก. รับประทานทุกๆ 4 ชั่วโมง (ไม่เกิน 30 กรัม/วัน) เป็นเวลา 5 วัน หรือกรด Tranexamic 25 มก./กก. รับประทาน 3 ครั้งต่อวันเป็นเวลา 5 ถึง 7 วัน อาจช่วยลดเลือดออกซ้ำได้ และ myotonic หรือยา mydriatic ก็ควรกำหนดด้วย
เลือดออกซ้ำแล้วซ้ำอีกกับโรคต้อหินทุติยภูมิต้องผ่าตัดอพยพเลือด
การบาดเจ็บและการฉีกขาด แต่ยังรวมถึงการแตกหักของวงด้วย
การแตกหักของวงโคจรเกิดขึ้นเมื่อการบาดเจ็บแบบทื่อผลักเนื้อหาของวงโคจรผ่านผนังที่เปราะบางที่สุดของวงโคจรซึ่งโดยทั่วไปแล้วจะอยู่ที่พื้น
การแตกหักของผนังตรงกลางและหลังคาสามารถเกิดขึ้นได้
ภาวะตกเลือดในวงโคจรสามารถทำให้เกิดภาวะแทรกซ้อน เช่น การกดทับเส้นประสาทในช่องท้อง อาการบวมน้ำที่เปลือกตา และภาวะเม็ดเลือดแดงแตก
ผู้ป่วยอาจมีอาการปวดเมื่อยตามร่างกายหรือใบหน้า เห็นภาพซ้อน เยื่อหุ้มสมองอักเสบจากสมอง (enophthalmos) อาการชาที่แก้มและริมฝีปากบนลดลง (เนื่องจากการบาดเจ็บของเส้นประสาทในช่องท้อง) อาการกำเริบ และภาวะอวัยวะใต้ผิวหนัง
การบาดเจ็บที่ใบหน้าหรือกระดูกหักอื่นๆ ไม่ควรรวมไว้ด้วย
การวินิจฉัยทำได้ดีที่สุดด้วยการใช้ CT บางๆ ผ่านโครงกระดูกใบหน้า
หากการเคลื่อนไหวของลูกตาบกพร่อง (เช่น ทำให้เห็นภาพซ้อน) ควรประเมินกล้ามเนื้อนอกลูกตาเพื่อหาสัญญาณของการดักจับ
หากมีภาพซ้อนหรือเอนโฟทาลโมสที่ไม่สามารถยอมรับได้ทางเครื่องสำอาง อาจมีการระบุการผ่าตัดแก้ไข
ผู้ป่วยควรได้รับการบอกเพื่อหลีกเลี่ยงการเป่าจมูกเพื่อป้องกันไม่ให้กลุ่มอาการโคจรจากการไหลย้อนของอากาศ
การใช้ vasoconstrictor เฉพาะที่เป็นเวลา 2 ถึง 3 วันอาจบรรเทาอาการกำพร้าได้
อาจใช้ยาปฏิชีวนะในช่องปากได้หากผู้ป่วยเป็นไซนัสอักเสบ
กลุ่มอาการช่องโคจร
กลุ่มอาการช่องโคจรเป็นภาวะฉุกเฉินทางตา
กลุ่มอาการช่องโคจรเกิดขึ้นเมื่อความดันในลูกตาเพิ่มขึ้นอย่างกะทันหัน มักเกิดจากการบาดเจ็บทำให้เกิดเลือดออก
อาการต่างๆ อาจรวมถึงการสูญเสียการมองเห็นอย่างกะทันหัน สายตายาว ปวดตา เปลือกตาบวม และช้ำ
การตรวจตามวัตถุประสงค์อาจแสดงการมองเห็นที่ลดลง เคมีบำบัด ความบกพร่องของรูม่านตาจากอวัยวะที่เกี่ยวเนื่อง การหดเกร็งของอวัยวะ ตาและความดันในลูกตาสูง
การวินิจฉัยเป็นทางคลินิกและการรักษาไม่ควรล่าช้าในการถ่ายภาพ
การรักษาประกอบด้วยการทำ cantholysis ด้านข้างทันที (การผ่าตัดเปิดเอ็นแคนทาลด้านข้างโดยมีรอยกรีดของกิ่งที่ด้อยกว่า) ตามด้วย:
- การตรวจติดตามการรักษาในโรงพยาบาลที่เป็นไปได้ด้วยระดับความสูงของหัวเตียงถึง 45°
- การรักษาความดันลูกตาสูงเช่นเดียวกับโรคต้อหินแบบปิดมุมเฉียบพลัน
- การกลับรายการของการแข็งตัวของเลือดใด ๆ
- ป้องกันความดันลูกตาเพิ่มขึ้นอีก (ป้องกันหรือลดอาการปวด, คลื่นไส้, ไอ, ตึงเครียด, ความดันโลหิตสูงอย่างรุนแรง)
- ประคบน้ำแข็งหรือประคบเย็น
อ่านเพิ่มเติม:
Emergency Live More…Live: ดาวน์โหลดแอปฟรีใหม่สำหรับหนังสือพิมพ์ของคุณสำหรับ IOS และ Android
โรคแพ้ภูมิตัวเอง: ทรายในสายตาของSjögren's Syndrome
รอยถลอกของกระจกตาและสิ่งแปลกปลอมในดวงตา: จะทำอย่างไร? การวินิจฉัยและการรักษา
แนวทางการดูแลบาดแผล (ตอนที่ 2) – การถลอกและการฉีกขาดของแผล



