Medest - El manejo de la paciente embarazada
Escrito por: Mario Rugna, medest118
El manejo de una mujer embarazada siempre ha sido un desafío para los médicos. La fisiología diferente del embarazo hace que las opciones clínicas y el tratamiento sean diferentes a los de la paciente adulta habitual, y necesita atenciones y prácticas que anulan la atención estándar. En la medicina de urgencias, donde los estándares y protocolos son una forma de pensar y actuar, un cambio en la atención de rutina, unido a la dependencia temporal del proceso de toma de decisiones, convierte a la paciente embarazada en un desafío efectivo.
Así que aquí está la necesidad de pautas específicas enfocadas en pacientes embarazadas para situaciones clínicas específicas de emergencia.
En esta publicación discutimos dos pautas sobre el Manejo de una paciente embarazada con trauma y paro cardíaco en una mujer embarazada, teniendo en cuenta los aspectos de las recomendaciones para la atención prehospitalaria.
Pautas para el manejo de una paciente embarazada con trauma (Acceso abierto)
J Obstet Gynaecol Can June 2015; 37 (6): 553 – 571
Aerovía
- Todas las mujeres en edad reproductiva con lesiones significativas deben considerarse embarazadas hasta que se demuestre lo contrario. mediante una prueba de embarazo definitiva o una ecografía. (III-C)
- Se debe insertar una sonda nasogástrica en una mujer embarazada lesionada inconsciente o semiconsciente para evitar la aspiración de contenido gástrico ácido (III-C)
Respiración
- Se debe administrar suplementos de oxígeno para mantener saturación de oxígeno materna> 95% para asegurar una oxigenación fetal adecuada. (II-1B)
- Si es necesario, un Se debe insertar un tubo de toracostomía en una mujer embarazada lesionada con espacios intercostales 1 o 2 más altos que costumbre. (III-C)
Circulación
- Debido a su efecto adverso sobre la perfusión uteroplacentaria, los vasopresores en mujeres embarazadas deben usarse solo para hipotensión intratable que no responde a la reanimación con líquidos. (II-3B)
- Después de la mitad del embarazo, el útero grávido debe retirarse de la vena cava inferior para aumentar el retorno venoso y el gasto cardíaco en la mujer embarazada con lesión aguda. Esto se puede lograr mediante el desplazamiento manual (LUD de desplazamiento lateral del útero) del útero o la inclinación lateral izquierda (ndr obsoleto). Se debe tener cuidado para asegurar el espinal cable (si se indica ndr) cuando se usa la inclinación lateral izquierda. (II-1B)
Traslado al centro de salud.
- Traslado o transporte a un centro de maternidad (triaje de una unidad de trabajo de parto y parto) se recomienda cuando las lesiones no ponen en peligro la vida ni las extremidades y el feto es viable (≥ 23 semanas), y al sala de emergencias cuando el feto tiene menos de 23 semanas de edad gestacional o se considera no viable. Cuando la lesión es grave, el paciente debe ser transferido o transportado a la unidad de trauma o sala de emergencias, independientemente de la edad gestacional. (III-B)
Cesárea perimortem
- Se debe realizar una cesárea para embarazos viables (≥ 23 semanas) a más tardar 4 minutos (cuando sea posible) después de un paro cardíaco materno para ayudar con la reanimación materna y el rescate fetal. (III-B)
Lleve a casa puntos sobre modificaciones de la evaluación de pacientes con trauma en presencia (o sospechosas) de embarazo
-
Cuando se indique, se debe insertar un tubo de toracostomía con espacios intercostales 1 o 2 superiores a lo habitual.
-
Los vasopresores deben evitarse en el embarazo.
-
Realice LUD (desplazamiento lateral del útero) para aliviar la compresión de la vena cava inferior.
-
Transportar a la paciente embarazada gravemente herida a un hospital con instalación materna si el feto es viable (≥ 23 semanas).
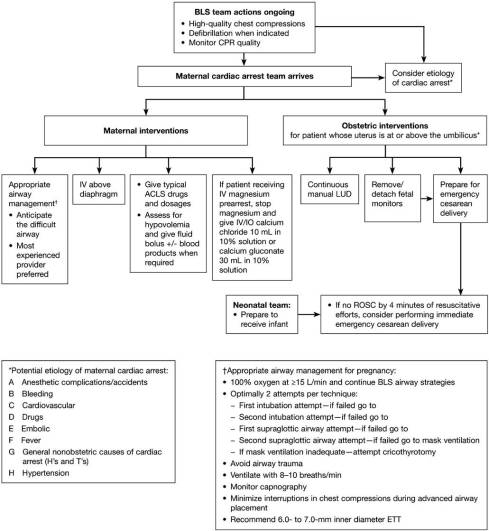
Paro cardíaco en el embarazo. Una declaración científica de la American Heart Association (acceso abierto)
Compresiones torácicas en el embarazo
-
No hay literatura que examine el uso de compresiones torácicas mecánicas en el embarazo, y esto no se recomienda en este momento
-
El LUD manual continuo (disipación del útero izquierdo) se debe realizar en todas las mujeres embarazadas que están en paro cardíaco en las que el útero se palpa por encima o por encima del ombligo para aliviar la compresión aortocava durante la reanimación (Clase I; Nivel de evidencia C).
-
Si el útero es difícil de evaluar (p. Ej., En personas con obesidad mórbida), se deben realizar intentos de LUD manual si es técnicamente factible (Clase IIb; Nivel de evidencia C)
![http://circ.ahajournals.org/content/early/2015/10/06/CIR.0000000000000300.full.pdf Cardiac Arrest in Pregnancy]()
Transporte de mujeres embarazadas durante las compresiones torácicas
-
Gracias un parto por cesárea inmediata puede ser la mejor manera de optimizar la condición de la madre y el feto,esta operación debería ocurrir óptimamente en el lugar del arresto. Una embarazadapaciente con paro cardíaco en el hospital no debe transportarse para cesárea. El manejo debe ocurrir en el sitio del arresto (Clase I; Nivel de evidencia C). El transporte a una instalación que puede realizar un parto por cesárea puede ser necesario cuando se indique (por ejemplo, para un paro cardíaco fuera del hospital o un paro cardíaco que ocurre en un hospital que no es capaz de un parto por cesárea)
Problemas de desfibrilación durante el embarazo
-
Lo mismo actualmente recomendado desfibrilación El protocolo debe usarse en la paciente embarazada como en la paciente no embarazada. No hay modificación de la aplicación recomendada de descarga eléctrica durante el embarazo. (Clase I; Nivel de evidencia C).
Respiración y manejo de la vía aérea en el embarazo
Manejo de la hipoxia
- La hipoxemia siempre debe considerarse como una causa de paro cardíaco. Las reservas de oxígeno son menores y las demandas metabólicas son mayores en la paciente embarazada en comparación con la paciente no embarazada; por lo tanto, puede ser necesario el apoyo ventilatorio temprano (Clase I; Nivel de evidencia C).
- Intubación endotraqueal debe ser realizado por un laringoscopista experimentado (Clase I; Nivel de evidencia C).
- La presión cricoidea no se recomienda rutinariamente (Clase III; Nivel de evidencia C).
- Se recomienda la capnografía continua de forma de onda, además de la evaluación clínica. como el método más confiable para confirmar y monitorear la colocación correcta del ETT (Clase I; Nivel de evidencia C) y es razonable considerarlo en pacientes intubados para monitorear la calidad de la RCP, optimizar las compresiones torácicas y detectar ROSC (Clase IIb; Nivel de la Evidencia C). Los hallazgos compatibles con compresiones torácicas adecuadas o ROSC incluyen un nivel de Petco2 en aumento o niveles> 10 mm Hg (Clase IIa; Nivel de evidencia C).
- Las interrupciones en las compresiones torácicas deben minimizarse durante la colocación avanzada de las vías respiratorias. (Clase I; Nivel de evidencia C).
Terapia específica de arritmia durante el paro cardíaco
- No la medicación debe suspenderse debido a las preocupaciones sobre la teratogenicidad fetal (Clase IIb; Nivel de evidencia C).
- Los cambios fisiológicos en el embarazo pueden afectar la farmacología de los medicamentos, pero no hay evidencia científica que guíe un cambio en las recomendaciones actuales. Por lo tanto, se recomiendan los medicamentos y las dosis habituales durante ACLS (Clase IIb; Nivel de evidencia C).
Epinefrina y vasopresina
- Administrando 1 mg de epinefrina IV / IO cada 3 a 5 minutos durante un paro cardíaco en adultos debería ser considerado. En vista de los efectos de la vasopresina en el útero y debido a que ambos agentes se consideran equivalentes, la epinefrina debería ser el agente preferido (Clase IIb; Nivel de evidencia C).
Evaluación fetal durante el paro cardíaco
- La evaluación fetal no debe realizarse durante la reanimación(Clase I; Nivel de evidencia C).
Parto durante el paro cardíaco
- Durante el paro cardíaco, si la mujer embarazada (con una altura del fondo en o por encima del ombligo) no ha ROSC logrado con medidas de reanimación habituales con desplazamiento uterino manual, es recomendable prepararse para evacuar el útero mientras continúa la reanimación (Clase I; Nivel de evidencia C)
- El PMCD (parto por cesárea Peri Mortem) debe considerarse seriamente para todas las madres en las que no se ha logrado el ROSC después de minutes4 minutos de esfuerzos de reanimación (Clase IIa; Nivel de evidencia C).
-
Si la viabilidad materna no es posible (ya sea por lesión fatal o falta de pulso prolongada), el procedimiento debe iniciarse de inmediato; el equipo haceno tiene que esperar para comenzar el PMCD (Clase I; Nivel de evidencia C).
-
El parto vaginal asistido debe considerarse cuando el cuello uterino está dilatado y la cabeza del feto se encuentra en una estación baja apropiada (Clase IIb; Nivel de evidencia C)
Lleve a casa puntos para reanimación en pacientes con trauma:
-
No se recomienda la utilización de compresores torácicos mecánicos.
-
LUD continuo debe realizarse durante la reanimación.
-
Ninguna modificación en el nivel de energía cuando se necesita terapia eléctrica.
-
Sin modificación en el tiempo y las dosis de los medicamentos ACLS.
-
La evaluación fetal no está indicada durante la reanimación.
-
El parto por cesárea Peri Mortem (PMCD) debe realizarse sin demora y en el lugar del paro cardíaco (no se indica transporte), después de 4 minutos de intentos de reanimación ineficaces.