Silma ja silmalaugude muljumised ja rebendid: diagnoosimine ja ravi
Silmade ja silmalaugude muljumised ja rebendid on erakorralistel päästetöödel üsna tavalised, seega on ülevaade oluline
Silmalaugude rebendid ja muljumised
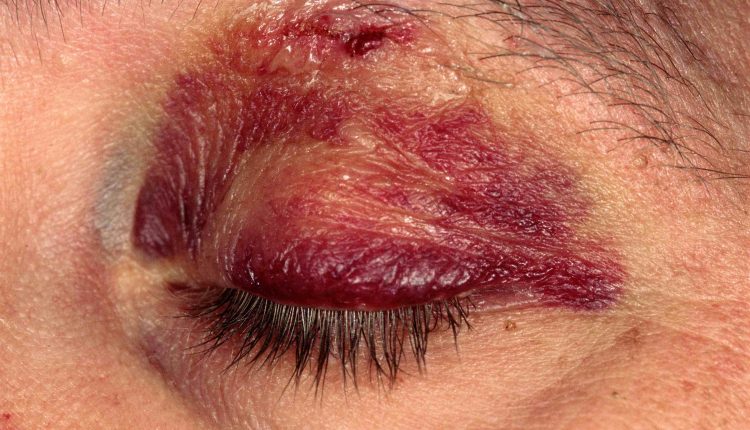
Silmalaugude muljumised (mille tulemuseks on mustad silmad) on rohkem kosmeetilise kui kliinilise tähtsusega, kuigi mõnikord võivad nendega kaasneda tõsisemad vigastused ja neid ei tohiks tähelepanuta jätta.
Tüsistusteta põrutusi ravitakse jääkottidega, et vältida turse teket esimese 24-48 tunni jooksul.
Väiksemaid kaane rebendeid, mis ei hõlma kaane serva ega tarsaalplaati, saab parandada 6-0 või 7-0 nailonõmblusega (või lastel resorbeeruva materjaliga).
Silmalaugude servade rebendid peaks parandama silmakirurg, et tagada õiged servad ja vältida silmalaugude serva katkemist.
Komplitseeritud silmalaugude pisarad, mis hõlmavad alumise või ülemise silmalau mediaalse osa pisaraid (mis võivad hõlmata pisarakanalit), kogu jämedusega pisarad, need, mille puhul patsiendil on palpebraalne ptoos, ja need, mis paljastavad silmaorbiidi rasva või hõlmavad tarsaalplaati , peaks parandama silmakirurg.
Silmamuna muljumised ja rebendid
Trauma võib põhjustada järgmist:
- Konjunktiivi, eeskambri ja klaaskeha hemorraagia
- Võrkkesta hemorraagia, võrkkesta turse või võrkkesta irdumine
- Iirise rebend
- Katarakt
- Kristallläätse nihestus
- glaukoom
- Silmamuna rebend (rebend)
Hindamine võib olla raske, kui esineb silmalau märkimisväärne turse või rebendid.
Sellegipoolest, välja arvatud juhul, kui vajadus kohese silmaoperatsiooni järele on ilmne (see on vajalik silmaarsti võimalikult kiireks hindamiseks), tuleb silmalaud avada, vältides silmamunale survet, ja teha võimalikult täielik uuring.
Vähemalt hinnatakse järgmist:
Nägemisteravus
- Pupillide morfoloogia ja refleksid
- Silmade liikumine
- Esikambri sügavus või hemorraagia
- Punase refleksi olemasolu
Objektiivse uurimise hõlbustamiseks võib manustada valuvaigistit või pärast kirurgilise nõusoleku saamist anksiolüütikumi.
Silmalaugude tõmburi või silmalaugude võlli õrn ja hoolikas kasutamine võimaldab silmalauge avada.
Kui müügilolevat instrumenti pole saadaval, saab silmalaud eraldada ajutiste spekulatsioonidega, mis saadakse, avades kirjaklambri, kuni need on S-kujulised, seejärel painutades U-kujulisi otsasid kuni 180°.
Silma rebenemist kahtlustatakse järgmiste seisundite korral:
Nähtav sarvkesta või kõvakesta rebend.
- Vesine huumor põgeneb (positiivne Seideli märk).
- Eesmine kamber on madal (nt sarvkesta kortsus) või väga sügav (läätse tagumise purunemise tõttu).
- Pupill on ebaregulaarne.
- Punane refleks puudub.
Kui kahtlustatakse silmamuna rebendit, on abinõud, mida saab võtta enne silmaarsti juurde tulekut, kanda kaitsekilpi ja tõrjuda võimalikku nakatumist süsteemsete antimikroobsete ainete ja silmasiseste võõrkehadega.
Võõrkeha ja muude vigastuste, näiteks luumurdude, tuvastamiseks tuleks teha CT-uuring.
Paikseid antibiootikume välditakse.
Oksendamine, mis võib tõsta silmasisest rõhku ja soodustada silma sisu lekkimist, surutakse vajadusel maha antiemeetiliste ravimitega.
Kuna lahtiste haavade seeninfektsioon on ohtlik, on kortikosteroidid vastunäidustatud kuni pärast kirurgilist haavaõmblemist.
Teetanuse profülaktika on näidustatud avatud silmamuna haavade korral.
Väga harva, pärast silmamuna rebendit, tekib kontralateraalne traumeerimata silm põletik (sümpaatiline oftalmia) ja võib ravimata jätmise korral kaotada nägemise kuni pimedaks.
Mehhanism on autoimmuunne reaktsioon; kortikosteroidi tilgad võivad protsessi takistada ja neid võib välja kirjutada silmaarst.
Hüfeem (eeskambri hemorraagia)
Hüfeemile võivad järgneda korduvad hemorraagiad, glaukoom ja sarvkesta hemorraagiline infarkt, mis kõik võivad põhjustada püsiva nägemise kaotuse.
Sümptomid on seotud kahjustustega, välja arvatud juhul, kui hüpheem on nägemise vältimiseks piisavalt suur.
Otsene kontroll näitab tavaliselt vere kihistumist või trombi olemasolu või mõlemat eeskambris.
Kihistumine näeb välja nagu meniskikujuline verekiht eesmise kambri kaldenurgas (tavaliselt alumises osas).
Mikrohüfeem, vähem tõsine vorm, võib otsesel vaatlusel näha eeskambri läbipaistmatusena või pilulambiga uurimisel hõljuvate punaste verelibledena.
Oftalmoloog peaks patsiendiga võimalikult kiiresti toime tulema.
Patsient asetatakse voodisse, pea tõstetud 30–45°, ja asetatakse silmatops, et kaitsta silma edasiste traumade eest.
Vastu tuleb võtta patsiendid, kellel on suur hemorraagilise kordumise risk (nt ulatuslike hüpheemide, hemorraagilise diateesi, antikoagulantide või drepanotsütoosiga patsiendid), kellel on halb silmasisese rõhu kontroll või kes järgivad halvasti soovitatud ravi.
Suukaudsed ja paikselt manustatavad MSPVA-d on vastunäidustatud, kuna need võivad soodustada korduvat verejooksu.
Silmasisene rõhk võib järsult tõusta (tundide jooksul, tavaliselt drepanotsütoosi või sirprakulise tunnusega patsientidel) või kuid ja aastaid hiljem.
Seetõttu tuleb silmasisest rõhku jälgida iga päev mitme päeva jooksul ning seejärel regulaarselt järgmistel nädalatel ja kuudel ning sümptomite ilmnemisel (nt silmavalu, nägemise vähenemine, iiveldus, mis sarnaneb ägeda suletudnurga glaukoomi sümptomitega).
Kui rõhk tõuseb, manustatakse timolooli 0.5% kaks korda päevas, brimonidiini 0.2% või 0.15% kaks korda päevas või mõlemat.
Ravile reageerimise määrab rõhk, mida sageli jälgitakse iga 1-2 tunni järel, kuni see on kontrolli all või märkimisväärne vähenemine; seejärel jälgitakse seda tavaliselt 1 või 2 korda päevas.
Sageli manustatakse põletiku vähendamiseks midriaatiliste tilkade (nt skopolamiini 0.25% 3 korda päevas või atropiini 1% 3 korda päevas 5 päeva jooksul) ja paikseid kortikosteroide (nt prednisoloonatsetaati 1% 4 kuni 8 korda päevas 2 kuni 3 nädala jooksul). ja armistumine.
Kui verejooks kordub, tuleb ravi saamiseks konsulteerida silmaarstiga.
Aminokaproonhappe 50–100 mg/kg suukaudne manustamine iga 4 tunni järel (mitte üle 30 g/päevas) 5 päeva jooksul või traneksaamhape 25 mg/kg suukaudselt 3 korda päevas 5–7 päeva jooksul võib vähendada korduvat verejooksu ja müotoonilist toimet. või tuleks määrata ka müdriaatilisi ravimeid.
Harva nõuab sekundaarse glaukoomiga korduv verejooks vere kirurgilist evakueerimist.
Vigastused ja rebendid, aga ka orbiidi murd
Orbiidi luumurd tekib siis, kui nüri trauma surub orbiidi sisu läbi orbiidi ühe õrnema seina, tavaliselt põranda.
Samuti võivad tekkida mediaalse seina ja katuse luumurrud.
Orbitaalne hemorraagia võib põhjustada selliseid tüsistusi nagu infraorbitaalse närvi kinnijäämine, silmalaugude turse ja ekhümoos.
Patsientidel võib esineda orbitaal- või näovalu, diploopia, enoftalmos, põse ja ülahuule hüpoesteesia (infraorbitaalse närvikahjustuse tõttu), ninaverejooks ja nahaalune emfüseem.
Samuti tuleks välistada muud näovigastused või luumurrud.
Diagnoosi saab kõige paremini teha õhukese kihi CT-ga läbi näo luustiku.
Kui silma motoorika on häiritud (nt põhjustab diploopiat), tuleb hinnata silmaväliseid lihaseid kinnijäämise nähtude suhtes.
Kui esineb diploopia või kosmeetiliselt vastuvõetamatu enoftalmos, võib olla näidustatud kirurgiline parandamine.
Patsiente tuleb teavitada, et nad vältiksid nina puhumist, et vältida õhu tagasivoolust tingitud orbitaalkambri sündroomi.
Paikselt manustatava vasokonstriktori kasutamine 2–3 päeva jooksul võib leevendada ninaverejooksu.
Sinusiiti põdevatel patsientidel võib kasutada suukaudseid antibiootikume.
Orbitaalse sektsiooni sündroom
Orbitaalkambri sündroom on oftalmoloogiline hädaolukord.
Orbitaalkambri sündroom tekib siis, kui silmasisene rõhk tõuseb järsult, tavaliselt trauma tõttu, põhjustades hemorraagiat.
Sümptomiteks võivad olla äkiline nägemise kaotus, samuti diploopia, silmavalu, silmalaugude turse ja verevalumid.
Objektiivne uurimine võib näidata nägemise halvenemist, kemoosset, aferentset pupilli defekti, proptoosi, oftalmopleegiat ja kõrgenenud silmasisest rõhku.
Diagnoos on kliiniline ja ravi ei tohiks pildistamiseks edasi lükata.
Ravi koosneb kohesest lateraalsest kantolüüsist (külgmise kantaali kõõluse kirurgiline eksponeerimine koos selle alumise haru sisselõikega), millele järgneb:
- Jälgimine koos võimaliku haiglaraviga voodipea tõstmisega 45°-ni.
- kõrgenenud silmasisese rõhu ravi nagu ägeda suletudnurga glaukoomi korral
- Mis tahes koagulopaatia pöördumine
- Silmasisese rõhu edasise tõusu ennetamine (valu, iivelduse, köha, pinge, raske hüpertensiooni ennetamine või vähendamine)
- Jää- või külmapakkide pealekandmine
Loe ka:
Autoimmuunhaigused: liiv Sjögreni sündroomi silmades
Sarvkesta marrastused ja võõrkehad silmas: mida teha? Diagnostika ja ravi
Haavahoolduse juhend (2. osa) – sidemete marrastused ja rebendid



