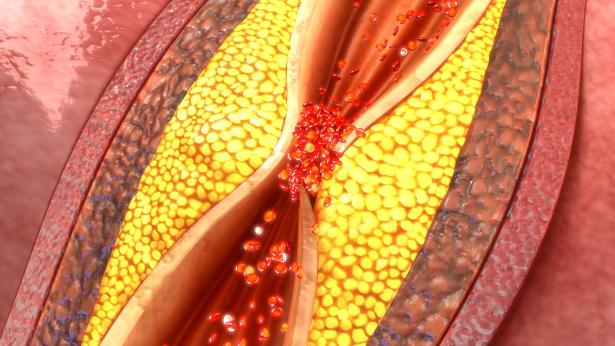
डीप वेन थ्रोम्बोसिस: यह क्या है, कारण, उपचार और रोगी प्रबंधन
गहरी शिरा घनास्त्रता तब होती है जब शरीर में एक या अधिक गहरी नसों में रक्त का थक्का (थ्रोम्बस) बनता है, आमतौर पर पैरों में
डीप वेन थ्रोम्बोसिस क्या है?
डीप वेन थ्रोम्बोसिस शिरापरक थ्रोम्बोम्बोलिज़्म नामक स्थिति का एक हिस्सा है।
गहरी शिरा घनास्त्रता तब होती है जब शरीर में एक या अधिक गहरी नसों में रक्त का थक्का (थ्रोम्बस) बनता है, आमतौर पर पैरों में।
गहरी शिरा घनास्त्रता पैर में दर्द या सूजन का कारण बन सकती है, लेकिन बिना किसी लक्षण के हो सकती है।
गहरी शिरा घनास्त्रता एक गंभीर स्थिति है क्योंकि नसों में रक्त के थक्के ढीले हो सकते हैं, रक्त प्रवाह के माध्यम से यात्रा कर सकते हैं, और फेफड़ों को बाधित कर सकते हैं, रक्त प्रवाह को अवरुद्ध कर सकते हैं।
हालांकि गहरी शिरा घनास्त्रता का सटीक कारण स्पष्ट नहीं है, इसके विकास में महत्वपूर्ण भूमिका निभाने के लिए तंत्र माना जाता है
- रक्त प्रवाह कम होना। शिरापरक ठहराव तब होता है जब रक्त प्रवाह कम हो जाता है, जब नसें फैल जाती हैं, और जब कंकाल की मांसपेशियों का संकुचन कम हो जाता है।
- आघात। रक्त वाहिकाओं की आंतरिक परत को नुकसान थक्का गठन के लिए एक साइट बनाता है।
- शिराशोथ। थ्रोम्बस का निर्माण अक्सर फ़्लेबिटिस के साथ होता है, जो नसों की दीवारों की सूजन है।
- प्लेटलेट समुच्चय। शिरापरक थ्रोम्बी शिरा की दीवार से जुड़े प्लेटलेट्स के समुच्चय होते हैं जिनमें फाइब्रिन युक्त पूंछ जैसा उपांग होता है, सफेद रक्त कोशिकाएं, और कई लाल रक्त कोशिकाएं।
- पूँछ। थ्रोम्बस रूप की क्रमिक परतों के रूप में "पूंछ" बढ़ सकती है या रक्त प्रवाह की दिशा में फैल सकती है।
- विखंडन। थ्रोम्बस का विखंडन अनायास हो सकता है क्योंकि यह स्वाभाविक रूप से घुल जाता है, या यह एक उच्च शिरापरक दबाव के साथ हो सकता है।
- पुनर्गणना। डीवीटी के एक तीव्र प्रकरण के बाद, पोत के लुमेन का पुन: स्थापन या पुनर्स्थापन आमतौर पर होता है।
पल्मोनरी एम्बोलिज्म के साथ होने वाली गहरी शिरा घनास्त्रता की घटनाएं हैं:
डीवीटी की घटना सामान्य चिकित्सा रोगियों में 10% से 20%, स्ट्रोक वाले रोगियों में 20% से 50% और गंभीर रूप से बीमार रोगियों में 80% तक होती है।
यह अनुमान लगाया गया है कि डीवीटी के साथ अस्पताल में भर्ती होने वाले 30% रोगियों में दीर्घकालिक पोस्ट-थ्रोम्बोटिक जटिलताओं का विकास होता है।
गहरी शिरा घनास्त्रता का सटीक कारण अज्ञात है, लेकिन ऐसे कारक हैं जो इसे और बढ़ा सकते हैं
- प्रत्यक्ष आघात। वाहिकाओं को प्रत्यक्ष आघात, जैसा कि फ्रैक्चर या अव्यवस्था के साथ, नसों के रोग, और IV दवाओं और समाधानों से नसों की रासायनिक जलन, नसों को नुकसान पहुंचा सकती है।
- रक्त जमावट। बढ़ी हुई रक्त जमावट आमतौर पर उन रोगियों में होती है जिनके लिए थक्कारोधी दवाओं को अचानक वापस ले लिया गया है।
- गर्भनिरोधक गोली। मौखिक गर्भ निरोधकों का उपयोग भी हाइपरकोगुलेबिलिटी का कारण बनता है।
- गर्भावस्था। सामान्य गर्भावस्था के साथ क्लॉटिंग कारकों में वृद्धि होती है जो प्रसव के बाद 8 सप्ताह से अधिक समय तक बेसलाइन पर वापस नहीं आ सकते हैं, जिससे घनास्त्रता का खतरा बढ़ जाता है।
- दोहरावदार गति। दोहराए जाने वाले आंदोलनों से पोत की दीवार में जलन हो सकती है, जिससे सूजन और बाद में घनास्त्रता हो सकती है।
डीवीटी को पहचानने से जुड़ी एक बड़ी समस्या यह है कि संकेत और लक्षण विशिष्ट नहीं हैं
- शोफ। गहरी शिराओं के अवरोध के साथ एडिमा और चरम की सूजन आती है क्योंकि शिरापरक रक्त का बहिर्वाह बाधित होता है
- फ्लेग्मासिया सेरुलिया डोलेंस। बड़े पैमाने पर इलियोफेमोरल शिरापरक घनास्त्रता भी कहा जाता है, संपूर्ण अंग बड़े पैमाने पर सूजन, तनावपूर्ण, दर्दनाक और स्पर्श करने के लिए ठंडा हो जाता है।
- कोमलता। कोमलता, जो आमतौर पर बाद में होती है, शिरा की दीवार की सूजन से उत्पन्न होती है और प्रभावित अंग को धीरे से छूने से इसका पता लगाया जा सकता है।
- पल्मोनरी एम्बोलस। कुछ मामलों में, पल्मोनरी एम्बोलस के संकेत और लक्षण डीवीटी के पहले संकेत हैं।
गहरी शिरा घनास्त्रता को रोका जा सकता है, खासकर अगर उच्च जोखिम वाले रोगियों की पहचान की जाती है और बिना देरी के निवारक उपाय किए जाते हैं
- स्नातक की उपाधि प्राप्त संपीड़न स्टॉकिंग्स। संपीड़न स्टॉकिंग्स थ्रोम्बस के विघटन को रोकते हैं।
- वायवीय संपीड़न उपकरण। आंतरायिक वायवीय संपीड़न उपकरण रक्त के वेग को स्टॉकिंग्स द्वारा उत्पादित से अधिक बढ़ाते हैं।
- टांगों का व्यायाम। रक्त परिसंचरण को पर्याप्त रूप से बनाए रखने के लिए प्रारंभिक गतिशीलता और पैर व्यायाम को प्रोत्साहित करें।
निम्नलिखित जटिलताओं की निगरानी और प्रबंधन किया जाना चाहिए:
- खून बह रहा है। थक्कारोधी चिकित्सा की प्रमुख जटिलता सहज रक्तस्राव है, और मूत्र की सूक्ष्म जांच से इसका पता लगाया जा सकता है।
- थ्रोम्बोसाइटोपेनिया। हेपरिन थेरेपी की एक जटिलता हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया हो सकती है, जिसे बेसलाइन स्तरों के कम से कम 30% प्लेटलेट काउंट में अचानक कमी के रूप में परिभाषित किया गया है।
- दवाओं का पारस्परिक प्रभाव। क्योंकि ओरल एंटीकोआगुलंट्स कई अन्य दवाओं और हर्बल और पोषक तत्वों की खुराक के साथ परस्पर क्रिया करते हैं, रोगी की दवा अनुसूची की बारीकी से निगरानी आवश्यक है।
मूल्यांकन और नैदानिक निष्कर्ष
निचले छोरों के शिरापरक विकारों के शुरुआती लक्षणों का पता लगाना संभव हो सकता है:
- डॉपलर अल्ट्रासाउंड। डॉपलर ट्रांसड्यूसर की नोक धमनी के अपेक्षित स्थान पर 45- से 60 डिग्री के कोण पर स्थित होती है और धमनी रक्त प्रवाह की पहचान करने के लिए धीरे-धीरे कोण बनाती है।
- परिकलित टोमोग्राफी। कंप्यूटेड टोमोग्राफी सॉफ्ट टिश्यू की क्रॉस-सेक्शनल इमेज प्रदान करती है और वॉल्यूम परिवर्तन के क्षेत्र को चरम सीमा तक और कम्पार्टमेंट जहां परिवर्तन होते हैं, की कल्पना करती है।
डीवीटी के उपचार का उद्देश्य थ्रोम्बस को बढ़ने और खंडित होने से रोकना, बार-बार होने वाले थ्रोम्बोएम्बोली और पोस्टथ्रोम्बोटिक सिंड्रोम को रोकना है।
- एंडोवास्कुलर प्रबंधन। डीवीटी के लिए एंडोवास्कुलर प्रबंधन आवश्यक है जब थक्कारोधी या थ्रोम्बोलाइटिक थेरेपी को contraindicated है, फुफ्फुसीय अन्त: शल्यता का खतरा चरम पर है, या शिरापरक जल निकासी इतनी गंभीर रूप से समझौता है कि चरम को स्थायी नुकसान होने की संभावना है।
- वेना कावा फिल्टर। थ्रोम्बेक्टोमी के समय एक वेना कावा फिल्टर लगाया जा सकता है; यह फिल्टर लेट एम्बोली को ट्रैप करता है और पल्मोनरी एम्बोली को रोकता है।
फार्माकोलॉजिकल थेरेपी
गहरी शिरा घनास्त्रता वाले रोगियों में संवहनी प्रणाली के भीतर रक्त के थक्के को रोकने या कम करने के उपाय बताए गए हैं।
- असंक्रमित हेपरिन। डीवीटी के विकास को रोकने के लिए, या थ्रोम्बस के विस्तार और नए थ्रोम्बी के विकास को रोकने के लिए 5 दिनों के लिए आंतरायिक या निरंतर IV जलसेक द्वारा अनियंत्रित हेपरिन को सूक्ष्म रूप से प्रशासित किया जाता है।
- कम आणविक भार हेपरिन (LMWHs)। डीवीटी के कुछ मामलों के लिए उपचर्म LMWH जिनमें डाल्टेपैरिन और एनोक्सापारिन जैसी दवाएं शामिल हो सकती हैं, प्रभावी उपचार हैं; वे थ्रोम्बस के विस्तार और नए थ्रोम्बी के विकास को रोकते हैं।
- मौखिक थक्कारोधी। वारफेरिन एक विटामिन के प्रतिपक्षी है जिसे विस्तारित कौयगुलांट थेरेपी के लिए संकेत दिया गया है।
- फैक्टर एक्सए अवरोधक। Fondaparinux चुनिंदा कारक Xa को रोकता है।
- थ्रोम्बोलाइटिक थेरेपी। हेपरिन के विपरीत, कैथेटर-निर्देशित थ्रोम्बोलाइटिक थेरेपी कम से कम 50% रोगियों में थ्रोम्बी को घोलती और घोलती है।
गहरी शिरा घनास्त्रता के लिए नर्सिंग प्रबंधन में निम्नलिखित शामिल हैं:
नर्सिंग आकलन
गहरी शिरा घनास्त्रता वाले रोगी के मूल्यांकन में शामिल हैं:
- संकेत और लक्षण प्रस्तुत करना। यदि कोई रोगी डीवीटी के संकेत और लक्षण प्रस्तुत करता है, तो अन्य कारणों को बाहर करने के लिए सामान्य चिकित्सा इतिहास और शारीरिक परीक्षा का आकलन करें।
- वेल डायग्नोस्टिक एल्गोरिथम। नैदानिक विशेषताओं की अविश्वसनीयता के कारण, वेल के डायग्नोस्टिक एल्गोरिदम को मान्य किया गया है जिससे रोगियों को उच्च, मध्यवर्ती, या डीवीटी विकसित करने की कम संभावना के रूप में वर्गीकृत किया गया है।
नर्सिंग निदान
मूल्यांकन डेटा के आधार पर, प्रमुख नर्सिंग निदान हैं:
- शिरापरक रक्त प्रवाह में रुकावट से संबंधित अप्रभावी ऊतक छिड़काव।
- संवहनी सूजन और जलन से संबंधित बिगड़ा हुआ आराम।
- असुविधा और सुरक्षा सावधानियों से संबंधित बिगड़ा हुआ शारीरिक गतिशीलता का जोखिम।
- जानकारी की कमी और गलत व्याख्या से संबंधित स्थिति के पैथोफिज़ियोलॉजी के बारे में ज्ञान की कमी।
नर्सिंग देखभाल योजना और लक्ष्य
रोगी के लिए प्रमुख लक्ष्यों में शामिल हैं:
- व्यक्तिगत रूप से उपयुक्त के रूप में बढ़ा हुआ छिड़काव प्रदर्शित करें।
- स्थिति, चिकित्सा, आहार, दवाओं के दुष्प्रभाव, और स्वास्थ्य सेवा प्रदाता से कब संपर्क करना है, इसकी समझ को मौखिक रूप से समझाएं।
- आसानी के स्तर को बढ़ाने के लिए व्यवहार या जीवनशैली में बदलाव करें।
- मौखिक रूप से आराम या संतोष की भावना।
- अवकुंचन, पदचिह्न, decubitus, और आगे की अनुपस्थिति के सबूत के रूप में कार्य और त्वचा की अखंडता की स्थिति बनाए रखें।
- प्रभावित और/या प्रतिपूरक शरीर के अंग की शक्ति और कार्य को बनाए रखना या बढ़ाना।
नर्सिंग हस्तक्षेप
नर्स को जिन प्रमुख नर्सिंग हस्तक्षेपों का पालन करना चाहिए वे हैं:
- आराम प्रदान करें। प्रभावित चरम सीमा की ऊंचाई, स्नातक की उपाधि प्राप्त संपीड़न स्टॉकिंग्स, गर्म अनुप्रयोग, और एंबुलेशन थेरेपी के सहायक हैं जो असुविधा को दूर या कम कर सकते हैं।
- संपीड़न चिकित्सा। स्नातक की उपाधि प्राप्त संपीड़न मोज़ा पैर में सतही नसों के कैलिबर को कम करता है और गहरी नसों में प्रवाह बढ़ाता है; बाहरी संपीड़न डिवाइस और रैप छोटे खिंचाव वाले इलास्टिक रैप होते हैं जिन्हें 50% सर्पिल ओवरलैप में पैर की उंगलियों से घुटनों तक लगाया जाता है; आंतरायिक वायवीय संपीड़न उपकरण रक्त के वेग को स्टॉकिंग्स द्वारा उत्पादित से अधिक बढ़ाते हैं।
- पोजिशनिंग और व्यायाम। जब रोगी बिस्तर पर आराम कर रहा हो, तो पैरों और निचले पैरों को समय-समय पर हृदय के स्तर से ऊपर उठाया जाना चाहिए, और शिरापरक प्रवाह को बढ़ाने के लिए सक्रिय और निष्क्रिय पैर व्यायाम किए जाने चाहिए।
मूल्यांकन
अपेक्षित रोगी परिणाम हैं:
- व्यक्तिगत रूप से उपयुक्त के रूप में बढ़ा हुआ छिड़काव प्रदर्शित किया।
- स्थिति, चिकित्सा, आहार, दवाओं के दुष्प्रभाव, और स्वास्थ्य सेवा प्रदाता से कब संपर्क करना है, इसकी मौखिक समझ।
- सहजता के स्तर को बढ़ाने के लिए व्यवहार या जीवनशैली में परिवर्तन करना।
- आराम या संतोष की मौखिक भावना।
- अवकुंचन, पदचिह्न, decubitus, और आगे की अनुपस्थिति के सबूत के रूप में समारोह और त्वचा की अखंडता की स्थिति बनाए रखा।
- प्रभावित और/या प्रतिपूरक शरीर के अंग की शक्ति और कार्य को बनाए रखना या बढ़ाना।
डिस्चार्ज और होम केयर दिशानिर्देश
नर्स को रोगी को डिस्चार्ज और होम केयर को भी बढ़ावा देना चाहिए।
- औषधि शिक्षा। नर्स को निर्धारित थक्कारोधी, उसके उद्देश्य और निर्धारित समय पर सही मात्रा में लेने की आवश्यकता के बारे में बताना चाहिए।
- रक्त परीक्षण। रोगी को पता होना चाहिए कि दवा या खुराक में बदलाव की आवश्यकता है या नहीं यह निर्धारित करने के लिए समय-समय पर रक्त परीक्षण आवश्यक है।
- शराब से परहेज करें। एक व्यक्ति जो शराब के उपयोग को बंद करने से इनकार करता है, उसे एंटीकोआगुलंट्स नहीं लेना चाहिए क्योंकि पुरानी शराब का सेवन उनकी प्रभावशीलता को कम करता है।
- गतिविधि। पैरों को ऊपर उठाने और पर्याप्त रूप से व्यायाम करने के महत्व को समझाएं।
प्रलेखन दिशानिर्देश
प्रलेखन के फोकस में शामिल हैं:
- समस्या की प्रकृति, सीमा और अवधि, स्वतंत्रता और जीवन शैली पर प्रभाव।
- बेचैनी की विशेषताएं।
- दालें और बी.पी.
- बेचैनी की भावना को प्रभावित करने वाले कारक।
- दवा का उपयोग और गैर-औषधीय उपाय
देखभाल की योजना
- शिक्षण योजना।
- किए गए हस्तक्षेपों, शिक्षण और कार्यों की प्रतिक्रिया।
- वांछित परिणामों की प्राप्ति या प्रगति।
- देखभाल की योजना में संशोधन।
यह भी पढ़ें
गहरी शिरा घनास्त्रता: कारण, लक्षण और उपचार
ऊपरी अंगों की गहरी शिरा घनास्त्रता: पगेट-श्रोएटर सिंड्रोम वाले रोगी से कैसे निपटें
हेपरिन (एस) से एलर्जी/अतिसंवेदनशीलता
शिरापरक घनास्त्रता: लक्षणों से लेकर नई दवाओं तक
COVID-19, द मेकेनिज्म ऑफ आर्टेरियल थ्रोम्बस फॉर्मेशन डिस्कवर: द स्टडी
MIDIN के साथ मरीजों में गहरी शिरा घनास्त्रता (DVT) की घटना
ऊपरी अंगों की गहरी शिरा घनास्त्रता: पगेट-श्रोएटर सिंड्रोम वाले रोगी से कैसे निपटें
रक्त के थक्के पर हस्तक्षेप करने के लिए घनास्त्रता को जानना
शिरापरक घनास्त्रता: यह क्या है, इसका इलाज कैसे करें और इसे कैसे रोकें
पल्मोनरी थ्रोम्बोम्बोलिज़्म और डीप वेन थ्रॉम्बोसिस: लक्षण और संकेत
गर्मी की गर्मी और घनास्त्रता: जोखिम और रोकथाम
बाल चिकित्सा आघात देखभाल के लिए बार उठाना: अमेरिका में विश्लेषण और समाधान
गहरी शिरा घनास्त्रता: कारण, लक्षण और उपचार



