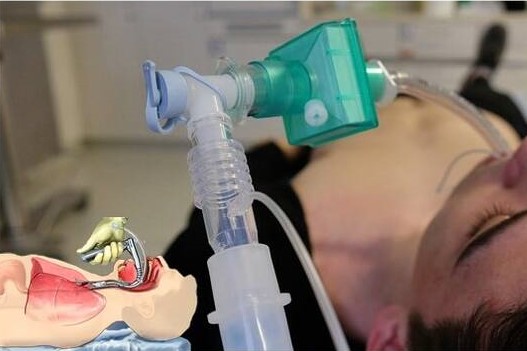
Tracheal intubation လူနာတွေအတွက်အတုလေကြောင်းလိုင်းတစ်ခုကိုဘယ်အချိန်၊ ဘယ်အချိန်မှာဘယ်လိုဖန်တီးရမလဲ
Tracheal intubation ဟာအသက်ရှူနိုင်စွမ်းမရှိသူကိုရှူရှိုက်မိခြင်းနှင့်လေကိုရှူရှိုက်မိခြင်းမှအကာအကွယ်ပေးနိုင်ရန်အတွက်အသံကြိုးများမှတဆင့်ပြောင်းလွယ်ပြင်လွယ်ရှိသောပြွန်တစ်ခုအားလေဝင်လေထွက်ထဲထည့်သွင်းခြင်းပါဝင်သည်။
အတုလေကြောင်းလိုင်းလိုအပ်သောလူနာအများစုကိုဖြစ်နိုင်သည်မှာ tracheal intubation ဖြစ်သည်
- Orotracheal (ပါးစပ်မှတဆင့်ပြွန်ထည့်သည်)
- Nasotracheal (နှာခေါင်းမှတဆင့်ထည့်သွင်းပြွန်)
Orotracheal intubation အများစုသည် nasotracheal intubation ကိုပိုမိုနှစ်သက်သည်။ တိုက်ရိုက် laryngoscopy သို့မဟုတ် videolaryngoscopy ဖြင့်ပြုလုပ်သည်။
Orotracheal intubation သည် Apnea နှင့်ပြင်းထန်သောမကျန်းမမာသောလူနာများအတွက်ပိုမိုနှစ်သက်သည်။ အဘယ်ကြောင့်ဆိုသော်၎င်းသည်နိုးတက်စ်တာ၊ အလိုအလျောက်အသက်ရှူသောလူနာများ (သို့) ပါးစပ်မှလမ်းကြောင်းကိုရှောင်ရှားရမည့်အခြေအနေများအတွက် nasotracheal intubation ထက်ပိုမိုလျှင်မြန်စွာပြုလုပ်နိုင်သည်။
Epistaxis သည်အစာအိမ်နာရောဂါပြင်းထန်သောရှုပ်ထွေးမှုတစ်ခုဖြစ်သည်။ လေထဲတွင်သွေးထဲတွင်ရှိနေခြင်းက laryngoscopic အမြင်ကိုဖုံးကွယ်သွားပြီး intubation ကိုရှုပ်ထွေးစေသည်။
tracheal intubation မီ
tracheal intubation အမြဲမတိုင်မီတစ် ဦး လေကြောင်းလိုင်း patency ဖန်တီးရန်နှင့်လူနာလေဝင်လေထွက်နှင့်အောက်စီဂျင်အတွက်စီမံခန့်ခွဲ။
intubate လုပ်ရန်ဆုံးဖြတ်ချက်ချပြီးတာနဲ့ကြိုတင်ပြင်ဆင်မှုအစီအမံများအောက်မှာဖော်ပြထားသည်
- လူနာ၏နေရာမှန်ကိုမှန်ကန်စွာသတ်မှတ်ခြင်း (ပုံခေါင်းကိုကြည့်ပါ လည်ပင်း လေကြောင်းလမ်းဖွင့်ရန်နေရာချခြင်း)
- အောက်စီဂျင် ၁၀၀% ဖြင့်လေဝင်လေထွက်
- လိုအပ်သော၏အဘိတ် ပစ္စည်းကရိယာ (စုတ်ယူခြင်းကိရိယာများအပါအဝင်)
- တစ်ခါတစ်ရံဆေး
၁၀၀% အောက်စီဂျင်ဖြင့်လေဝင်လေထွက်ကောင်းခြင်းသည်ကျန်းမာသောလူနာများတွင်နိုက်ထရိုဂျင်ကိုဖယ်ရှားပေးပြီးလုံခြုံစိတ်ချရသောအသက်ရှူကျပ်ချိန်ကိုကြာရှည်စွာကြာရှည်စေသည် (ပြင်းထန်သောနှလုံးသွေးကြောဆိုင်ရာရောဂါရှိသူများအတွက်မူအကျိုးသက်ရောက်မှုနည်းသည်) ။
ခက်ခဲသော laryngoscopy (ဥပမာ Mallampati ရမှတ်၊ သိုင်းရွိုက် - mentum အကွာအဝေး) ကိုခန့်မှန်းရန်အတွက်မဟာဗျူဟာများသည်အရေးပေါ်အခြေအနေတွင်တန်ဖိုးအကန့်အသတ်ရှိသည်။
laryngoscopy မအောင်မြင်ပါကကယ်တင်ရှင်များသည်အခြားနည်းလမ်း (ဥပမာ laryngeal မျက်နှာဖုံး၊ valved mask ventilation, airway ခွဲစိတ်မှု) ကိုအမြဲတမ်းအသင့်ရှိသင့်သည်။
ဒါ့အပြင် Read: COVID-19 လူနာများအတွက် intubation စဉ်အတွင်း Tracheostomy: လက်ရှိလက်တွေ့အလေ့အကျင့်အပေါ်တစ် ဦး စစ်တမ်း
နှလုံးရပ်တန့်နေစဉ်အတွင်း tracheal intubation ကိုကြိုးစားရန်ရင်ဘတ်ချုံ့ခြင်းကိုမရပ်တန့်သင့်ပါ
အကယ်၍ ဖိအားပေးနေစဉ် (သို့မဟုတ်ကယ်ဆယ်ရေး ၀ န်ထမ်းများအပြောင်းအလဲပြုလုပ်နေစဉ်အတွင်းခေတ္တခဏရပ်တန့်နေစဉ်) ကယ်ဆယ်ရေးသမားများအနေဖြင့် intubate မလုပ်နိုင်ပါကအခြားလေကြောင်းဆိုင်ရာနည်းစနစ်ကိုအသုံးပြုသင့်သည်။
စုပ်ယူခြင်းအားလေကြောင်းမှထုတ်လွှတ်သောအရာများနှင့်အခြားပစ္စည်းများကိုရှင်းလင်းရန်အစွန်အဖျားအထိဂန္ထ ၀ င်ထိသောတင်းကျပ်သောတူရိယာဖြင့်ချက်ချင်းရရှိသင့်သည်။
passive regurgitation ကိုရှောင်ရှားရန် intubation မတိုင်မီနှင့်စဉ်အတွင်း anterior cricoid pressure (Sellick maneuver) ကိုယခင်ကအကြံပြုခဲ့သည်။
သို့သော်ဤ maneuver သည်ယခင်ထင်ထားသည့်အတိုင်းထိရောက်မှုနည်းနိုင်ပြီး laryngoscopy တွင်အသံအိုးကိုမြင်ယောင်စေနိုင်သည်။
ကြွက်တက်ခြင်း၊ ကြွက်သားလျှော့ချခြင်းနှင့်တစ်ခါတစ်ရံ vagolytics အပါအ ၀ င် intubation ကိုလွယ်ကူချောမွေ့စေသည့်ဆေးဝါးများအား laryngoscopy မတိုင်မီသတိပြုမိသောသို့မဟုတ်သတိထားမိသောလူနာများအားပေးသည်။
tracheal intubation များအတွက်ပြွန်ရွေးချယ်ရေးနှင့်ပြင်ဆင်မှု
အရွယ်ရောက်ပြီးသူအများစုသည်အတွင်းအချင်း≥ ၈ မီလီမီတာရှိသောပြွန်ကိုလက်ခံနိုင်သည်။ သူတို့ကဘာဖြစ်လို့လဲဆိုတော့ဒီပြွန်သေးငယ်တဲ့သူတွေကပိုကောင်းတယ်
- လေစီးဆင်းမှုကိုခုခံနိုင်မှုနည်းပါးခြင်း (အသက်ရှူနှုန်းလျှော့ချ)
- လျှို့ဝှက်ချက်များ၏ဆန္ဒလွယ်ကူချောမွေ့
- တစ် ဦး bronchoscope ၏ကျမ်းပိုဒ် Allow
- စက်မှုလေဝင်လေထွက်ရပ်တန့်အတွက်အထောက်အကူဖြစ်စေနိုင်ပါတယ်
မွေးကင်းစနှင့်ကလေးများ≥ 1 နှစ်အဘို့, uncuffed ပြွန်၏အရွယ်အစားပုံသေနည်း (လူနာရဲ့အသက် + 16) / 4 ကိုအသုံးပြု။ တွက်ချက်သည်; ထို့ကြောင့်, 4 နှစ်အရွယ်လူနာ (4 + 16) / 4 = 5 မီလီမီတာတစ်ခု endotracheal ပြွန်လက်ခံရရှိသင့်သည်။
cupped tube ကိုအသုံးပြုပါကဤဖော်မြူလာမှအကြံပြုသောပြွန်အရွယ်အစားကို 0.5 (1 tube size) ဖြင့်လျှော့ချသင့်သည်။
Broselow ကလေးအထူးကုအရေးပေါ်တိပ်သို့မဟုတ် Pedi-Wheel စသည့်ရည်ညွှန်းဇယားများသို့မဟုတ်ကိရိယာများသည်ကလေးငယ်များနှင့်ကလေးများအတွက်သင့်တော်သောအရွယ်ရှိ laryngoscope ဓါးသွားနှင့် endotracheal ပြွန်များကိုလျင်မြန်စွာခွဲခြားသတ်မှတ်နိုင်သည်။
အရွယ်ရောက်သူများ (နှင့်တစ်ခါတစ်ရံကလေးများအတွက်) အတွက်ပြွန်အတွင်းရှိပျော့ပျောင်းနေစေရန်အတွက် endotracheal tube ၏ distal အဆုံးမတိုင်မီ ၁-၂ စင်တီမီတာရှိသော mandrel ကိုရပ်တန့်ရန်ဂရုစိုက်ပြီးတင်းတင်းကျပ်ကျပ်သောစကတ်ကိုထည့်ထားသင့်သည်။
ထို့နောက် Mandrel ကိုပြွန်၏ပုံသဏ္straightာန်ကို distal cuff ၏အစအထိဖြောင့်အောင်ပြုလုပ်သင့်သည်။ ဤအချက် မှနေ၍၊ ပြွန်သည်ခန့်မှန်းခြေအားဖြင့် ၃၅ ဒီဂရီအားဖြင့်ဟော်ကီချောင်း၏ပုံသဏ္intoာန်အားဖြင့်အထက်သို့ကွေးနေသည်။
ဤသည်အထူးသဖြင့် shape သုက်ပိုးပုံသဏ္ဌာန်ပြွန်နေရာချထားနိုင်အောင်လွယ်ကူချောမွေ့ခြင်းနှင့်ပြွန်ကျမ်းပိုဒ်စဉ်အတွင်းအသံကြိုးများ၏ကယ်ဆယ်ရေး၏အမြင်ဖုံးကွယ်ခြင်းကိုရှောင်။
ဘောလုံးကိုထိန်းချုပ်ရန်အတွက် endotracheal tube ၏ distal cuff ကိုပုံမှန်ဖြည့်တင်းရန်မလိုအပ်ပါ။ ဤနည်းစနစ်ကိုအသုံးပြုပါကပြွန်မထည့်သွင်းမီလေအားလုံးကိုဖယ်ရှားပစ်ရန်ဂရုစိုက်ရမည်။
ဒါ့အပြင် Read: သြစတြေးလျ HEMS မှမြန်ဆန်သောအဆက်မပြတ်မှတ်ပုံတင်ခြင်းဆိုင်ရာနောက်ဆုံးသတင်းများ
tracheal intubation များအတွက် positioning ကို technique ကို
ပထမ ဦး ဆုံးကြိုးပမ်းမှုအပေါ်အောင်မြင်သော intubation အရေးကြီးပါသည်။
ထပ်ခါတလဲလဲ laryngoscopy (attempts 3 ကြိုးစားမှု) သိသိသာသာ hypoxemia, Aspire နှင့်နှလုံးဖမ်းဆီးမှုအများကြီးပိုမိုမြင့်မားမှုနှုန်းနှင့်ဆက်စပ်နေသည်။
မှန်ကန်သောတည်နေရာအပြင်အခြားအထွေထွေအခြေခံမူများသည်အောင်မြင်မှုအတွက်မရှိမဖြစ်လိုအပ်သည်။
- epiglottis ကိုမြင်ယောင်ကြည့်ပါ
- နောက်ဘက် laryngeal ဖွဲ့စည်းပုံ (အကောင်းဆုံးကတော့, အသံကြိုး) မြင်ယောင်ကြည့်ပါ
- tracheal သွင်းသေချာဖြစ်မဟုတ်လျှင်ပြွန်တွန်းမထားပါနဲ့
အဆိုပါ laryngoscope လက်ဝဲလက်၌ကိုင်ထားနှင့်ဓါးပါးစပ်ထဲသို့ဖြည့်စွက်ခြင်းနှင့်နောက်ဘက် pharynx မြင်ယောင်, ကယ်ဆယ်ရေးကနေမေးရိုးနှင့်လျှာကိုရွှေ့ခြင်းနှင့်မေးရိုးရွှေ့ဖို့လီဗာအဖြစ်အသုံးပြုသည်။
မီးစက်များနှင့်ထိတွေ့ခြင်းကိုရှောင်ရှားရန်နှင့် laryngeal တည်ဆောက်ပုံအပေါ်တွင်မြင့်မားသောဖိအားမပေးရန်အရေးကြီးသည်။
epiglottis များကိုဖော်ထုတ်ခြင်းသည်အရေးအကြီးဆုံးဖြစ်သည်။ epiglottis ကိုခွဲခြားသတ်မှတ်ခြင်းသည်အော်ပရေတာအားခက်ခဲသောလမ်းကြောင်းများရှိမြေမှတ်တိုင်များကိုအသိအမှတ်ပြုရန်နှင့် laryngoscope blade ကိုမှန်ကန်စွာနေရာချရန်ခွင့်ပြုသည်။
epiglottis သည် pharynx ၏နောက်ဘက်နံရံတွင်တည်ရှိပြီး၎င်းသည်အခြားအချွဲအမြှေးပါးများနှင့်ချိတ်ဆက်ထားပါကသို့မဟုတ်လူနာ၏လေကြောင်းလမ်းကိုနှလုံးရောဂါဖြင့်ဖြည့်စွက်ပေးသောလျှို့ဝှက်ချက်များတွင်ရှိနေနိုင်သည်။
epiglottis ကိုတွေ့ရှိပြီးပါကအော်ပရေတာက၎င်းကိုရုတ်သိမ်းရန်နည်းလမ်း ၂ ခုအနက်မှတစ်ခုကိုသုံးနိုင်သည်။
- ပုံမှန်ဖြောင့်ဓါးသွားချဉ်းကပ်ခြင်း: အော်ပရေတာသည် laryngoscope blade ၏ထိပ်နှင့် epiglottis ကိုကောက်ယူသည်။
- ပုံမှန်ကွေးနေသောဓါးဖြင့်ချဉ်းကပ်ပုံ - လေ့ကျင့်သူသည် epiglottis ကိုသွယ်ဝိုက်။ ဖယ်ထုတ်ပြီး၊ ဓါးသွားကို vallecula သို့တိုး။ hypoepiglottic ligament ကိုဆန့်ကျင်ခြင်းအားဖြင့်နေရာမှလွင့်ထုတ်သည်။
ကွေးသောဓါးဖြင့်အောင်မြင်မှုသည် vallecula ရှိဓါး၏အစွန်အဖျားနှင့်ရုတ်သိမ်းသည့်အင်အား၏လမ်းညွှန်မှုပေါ်တွင်မူတည်သည်။
epiglottis နည်းစနစ်တစ်ခုစီကို အသုံးပြု၍ epiglottis ကိုရုပ်သိမ်းခြင်းသည်နောက်ကွယ်မှ laryngeal ဖွဲ့စည်းပုံ (arytenoid အရိုးနု၊ interarytenoid incisura)၊ glottis နှင့်အသံကြိုးများကိုပြသည်။
အကယ်၍ ဓါးအစွန်အဖျားကိုနက်နက်ရှိုင်းရှိုင်းထိုးသွင်းပါကအသံအိုး၏အထင်ကရနေရာများလုံးဝပျောက်ကွယ်သွားနိုင်သည်။
ဖွဲ့စည်းပုံကိုဖော်ထုတ်ရန်ခက်ခဲပါကလည်ပင်း၏ရှေ့မှောက်၌လက်ျာလက်ဖြင့်အသံအိုး (လက်ျာနှင့်ဘယ်ဘက်လက်များအတူတကွအလုပ်လုပ်စေခြင်း) ဖြင့်အသံအိုးကိုကိုင်တွယ်ခြင်းသည်အသံအိုး၏မြင်ကွင်းကိုအကောင်းဆုံးဖြစ်စေနိုင်သည်။
အခြားနည်းစနစ်မှာခေါင်းကိုမြှင့်ခြင်း (သဘာ ၀ အတိုင်းအတာကိုမြှင့်ခြင်းမဟုတ်ဘဲ atlanto-occipital extension)၊ သဘာ ၀ ပတ် ၀ န်းကျင်ကိုလှုံ့ဆော်ပေးပြီးအမြင်အာရုံကိုတိုးတက်စေခြင်းဖြစ်သည်။
သားအိမ်ခေါင်းကင်ဆာဖြစ်နိုင်ခြေရှိသောလူနာများတွင်ခေါင်းကိုမြင့်တင်ရန်မလိုအပ်ပါ။ အလွန်အမင်းအဝလွန်သောလူနာအတွက်ခက်ခဲသည် (ကြိုတင်ချဉ်းကပ်နေရာသို့မဟုတ် ဦး ခေါင်းနေရာတွင်ထားရမည်)
အကောင်းဆုံးအမြင်တွင်အသံကြိုးများကိုရှင်းလင်းစွာတွေ့မြင်နိုင်သည်။ အကယ်၍ အသံကြိုးများကိုမတွေ့ပါကနိမ့်ဆုံးအနေဖြင့်၎င်းသည် interarytenoid incisura နှင့်နောက်ဘက်အရိုးနုများဖြတ်သန်းသွားသည်နှင့်အမျှ posterior laryngeal အထင်ကရနေရာများကိုမြင်သာအောင်ပြသင့်ပြီးပြွန်၏အစွန်အဖျားကိုမြင်သင့်သည်။
ဒါ့အပြင် Read: CPR အတွင်း Intubation သည်ပိုမိုဆိုးရွားသည့်ရှင်သန်မှုနှင့် ဦး နှောက်ကျန်းမာရေးနှင့်ဆက်စပ်နေသည်
အသက်ကယ်ကယ်ဆယ်သူများသည်ဆိုးရွားပြင်းထန်သောအက်စအက်ဖ်ဖါဂပြန့်ပွားမှုကိုရှောင်ရှားရန် laryngeal မှတ်တိုင်များကိုရှင်းလင်းစွာခွဲခြားသတ်မှတ်သင့်သည်
အကယ်၍ ကယ်ဆယ်ရေးသမားများသည်ပြွန်သည် trachea သို့ကူးသွားသည်မသေချာလျှင်ပြွန်ကိုမထည့်သင့်ပါ။
အကောင်းဆုံးအမြင်အာရုံကိုရရှိပြီးသည်နှင့်တပြိုင်နက်ညာဘက်လက်သည် Larynx ကို ဖြတ်၍ trachea ထဲသို့ထည့်သည် (အကယ်၍ အော်ပရေတာသည်ညာဘက်လက်ဖြင့် anterior အသံအိုးကိုဖိအားပေးပါကလက်ထောက်သည်ဤဖိအားကိုဆက်လက်အသုံးပြုသင့်သည်) ။
အကယ်၍ ပြွန်သည်အလွယ်တကူမဖြတ်သန်းပါကအ ၀ န်း ၉၀ ဒီဂရီလည်ပတ်ချိန်သည်၎င်းကို anterior tracheal rings တွင်လွယ်ကူစွာဖြတ်သွားနိုင်ရန်ကူညီနိုင်သည်။
အဆိုပါ laryngoscope မဖယ်ရှားမီ, အော်ပရေတာပြွန်အသံကြိုးများအကြားဖြတ်သန်းကြောင်းစစ်ဆေးသင့်ပါတယ်။
သင့်လျော်သောပြွန်နက်မှုသည်အရွယ်ရောက်သူများတွင် ၂၁ မှ ၂၃ စင်တီမီတာနှင့်ကလေးများအတွက် endotracheal ပြွန်၏အရွယ်အစား ၃ ဆ (၄.၀ မီလီမီတာ endotracheal ပြွန်အတွက် ၁၂ စင်တီမီတာ; ၅.၅ မီလီမီတာ endotracheal ပြွန်အတွက် ၁၆.၅ စင်တီမီတာ) ရှိသည်။
အရွယ်ရောက်ပြီးသူများတွင်မတော်တဆတိုးတက်လာပါကပြွန်သည်ပုံမှန် bronchus သို့ပုံမှန်သွားသည်။
tracheal intubation များအတွက်အခြားရွေးချယ်စရာ devices များ
မအောင်မြင်သော laryngoscopy သို့မဟုတ် intubation အတွက်ကန ဦး ချဉ်းကပ်မှုအနေဖြင့်အမျိုးမျိုးသောကိရိယာများနှင့်နည်းစနစ်များသည် intubation အတွက်ပိုမိုအသုံးပြုလာသည်။
ဒီပစ္စည်းတွေပါဝင်တယ်
- ဗီဒီယို laryngoscopes
- မှန်နှင့်အတူ Laryngoscopes
- tracheal intubation ခွင့်ပြုတဲ့ lumen နှင့်အတူ Laryngeal မျက်နှာဖုံး
- Fibroscopes နှင့် optical Chuck
- ပြွန်လဲလှယ်
တစ်ခုချင်းစီကို device ကို၎င်း၏ကိုယ်ပိုင်အထူးသဖြင့်ရှိပါတယ်; စံ laryngoscopic intubation နည်းစနစ်များ၌အတွေ့အကြုံရှိသူများကိုကယ်ဆယ်သူများက၎င်းကိရိယာများ (အထူးသဖြင့် curars များအသုံးပြုပြီးနောက်) သည်၎င်းတို့နှင့်ပထမ ဦး ဆုံးအကျွမ်းတဝင်မရှိဘဲအသုံးပြုနိုင်လိမ့်မည်ဟုမယူဆသင့်ပါ။
ကြေးမုံရှိသည့်ဗီဒီယိုလိုင်ဂင်စကုပ်နှင့်ကြေးမုံကြည့်မှန်ပြောင်းများသည်အော်ပရေတာများသည်လျှာ၏အဖြစ်အပျက်ကိုလှည့်ပတ်ကြည့်ရှုရန်နှင့်ယေဘုယျအားဖြင့်အလွန်ကောင်းမွန်သောအသံလှည့်မြင်နိုင်စွမ်းကိုပေးသည်။
သို့သော်၊ ပြွန်သည်လျှာကိုကျော်လွှားရန်ပိုမိုကြီးမားသောထောင့်ချိုးထောင့်လိုအပ်သည်။ ထို့ကြောင့်ကိုင်တွယ်ရန်နှင့်ထည့်ရန်ခက်ခဲသည်။
အချို့ laryngeal မျက်နှာဖုံးများ endotracheal intubation ခွင့်ပြုမယ့်လမ်းကြောင်းရှိသည်။
endotracheal ပြွန်ကို laryngeal mask မှတဆင့်ဖြတ်ကူးရန်၊ ကယ်ဆယ်ရေးသမားများသည် laryngeal aditus တွင်မျက်နှာဖုံးကိုမည်သို့အကောင်းဆုံးနေရာချရမည်ကိုသိရန်လိုအပ်သည်။ တစ်ခါတစ်ရံ endotracheal ပြွန်ကိုဖြတ်သန်းရာတွင်စက်ပိုင်းဆိုင်ရာအခက်အခဲများရှိသည်။
ပြောင်းလွယ်ပြင်လွယ် fiberscopes နှင့် optical chucks များသည်ကိုင်တွယ်ရန်အလွန်လွယ်ကူပြီးခန္ဓာဗေဒပုံမှန်မဟုတ်သောလူနာများတွင်လည်းအသုံးပြုနိုင်သည်။
fibreoptic ရူပါရုံ၌ laryngeal မှတ်တိုင်များကိုအသိအမှတ်မပြုရန်, သို့သော်, သင်တန်းလိုအပ်သည်
ဗွီဒီယို - laryngoscopes နှင့်မှန် laryngoscopes တို့နှင့်နှိုင်းယှဉ်ပါက fiberscopes သည်ကိုင်တွယ်ရန် ပို၍ ခဲယဉ်းပြီးသွေးနှင့်လျှို့ဝှက်ချက်များရှိနေခြင်း၌ပြproblemsနာများပိုမိုဖြစ်ပွားလေ့ရှိသည်။ ထို့အပြင်သူတို့သည်တစ်သျှူးများကိုခွဲခြား။ မခွဲခြားဘဲနေရာအနှံ့မှလမ်းကြောင်းများသို့ရွေ့လျားရမည်။
(သွားဖုံး elastic bougies ဟုခေါ်လေ့ရှိသည့်) Tube လဲလှယ်သူများသည်အသံမြည်သည့်အသံကိုမမြင်နိုင်သောအခါ (ဥပမာ epiglottis ကိုမြင်နိုင်သော်လည်း laryngeal အဖွင့်သည်မဟုတ်) အခါသုံးနိုင်သော Semi- တင်းကျပ်သော stylets များဖြစ်သည်။
ထိုကဲ့သို့သောကိစ္စများတွင်မိတ်ဆက် epiglottis ၏အောက်ပိုင်းမျက်နှာပြင်တလျှောက်လွန်လျက်ရှိ၏ ဒီအချက်ကနေ trachea သို့သွင်းဖွယ်ရှိသည်။
အစွန်အဖျား tracheal ကွင်းကျော်လျှောအဖြစ်ရိပ်မိ tracheal entry ကိုထိတွေ့နိုင်သောတုံ့ပြန်ချက်အားဖြင့်အကြံပြုသည်။
တစ်ခုက endotracheal ပြွန်ထို့နောက် trachea သို့ပြွန် exchanger ကျော်ဖြည့်စွက်ထားသည်။
တစ် ဦး introducer သို့မဟုတ် bronchoscope ကျော်ပြွန်ဖြတ်သန်းတဲ့အခါ, အစွန်အဖျားတစ်ခါတစ်ရံညာဘက် ariepiglottic ခြံအပေါ်အဆုံးသတ်ထားသည်။ ပြွန်ကို ၉၀ ဒီဂရီလက်ယာရစ်ဖြင့်ဖွင့်ခြင်းသည်အစွန်အဖျားကိုလွတ်မြောက်စေပြီး၎င်းကိုလွတ်လပ်စွာဆက်လက်လုပ်ဆောင်စေသည်။
သွင်းပြီးနောက်
အဆိုပါ mandrel ဖယ်ရှားပစ်ခြင်းနှင့် cuff 10 mL ပြွတ်သုံးပြီးလေနှင့်အတူဖောင်း; တစ် ဦး manometer cuff ဖိအား <30 စင်တီမီတာ -H2O ကြောင်းအတည်ပြုရန်အသုံးပြုသည်။ မှန်ကန်သောအရွယ်အစား endotracheal ပြွန်များသည်ဖိအားမှန်ကိုသုံးရန် <10 mL လေများစွာလိုအပ်နိုင်သည်။
cuff inflation ပြီးနောက်ပြွန်နေရာချထားခြင်းကိုအောက်ပါအတိုင်းနည်းလမ်းများစွာဖြင့်စစ်ဆေးသင့်သည်။
- စစ်ဆေးခြင်းနှင့်တိုးပွားစေခြင်း
- ကာဗွန်ဒိုင်အောက်ဆိုက်ဓာတ်ငွေ့ရှာဖွေတွေ့ရှိမှု
- esophageal intubation ထောက်လှမ်း devices များ
- ရံဖန်ရံခါ, ရင်ဘတ် X-Ray
ပြွန်ကိုမှန်ကန်စွာနေရာချသည့်အခါလက်တံဖြင့်လေဝင်လေထွက်သည်အထက်ပိုင်းဝမ်းဗိုက်အပေါ်မတုန်မလှုပ်မဖြစ်ဘဲအဆုတ်နှစ်မျိုးလုံးကိုရင်ဘတ်တိုးချဲ့ခြင်း၊
ရှူရှိုက်မိသောလေထဲတွင်အစာအိမ်လေလေမပါရှိသော်ကာဗွန်ဒိုင်အောက်ဆိုက်ဓာတ်ပါဝင်ရမည် colorimetric အဆုံး - ဒီရေကာဗွန်ဒိုင်အောက်ဆိုက်ကိရိယာဖြင့်သို့မဟုတ် capnographic လှိုင်းအားဖြင့်ကာဗွန်ဒိုင်အောက်ဆိုက်ဓာတ်ငွေ့ရှာဖွေတွေ့ရှိမှု tracheal နေရာချထားအတည်ပြု။
သို့သော်ကြာရှည်စွာနှလုံးရပ်တန့်နေစဉ် (ဆိုလိုသည်မှာဇီဝဖြစ်စဉ်အနည်းငယ်သာ (သို့) လုံးဝမရှိသော) ကာဗွန်ဒိုင်အောက်ဆိုဒ်မှန်ကန်သောပြွန်နေရာချထားမှုနှင့်အတူတောင်မှရှာဖွေတွေ့ရှိနိုင်ခြင်းမရှိပါ။ ထိုကဲ့သို့သောကိစ္စများတွင် oesophageal intubation detector စက်ကိုအသုံးပြုနိုင်သည်။
ဤကိရိယာများသည် endotracheal tube ကိုအပျက်သဘောဆောင်သောဖိအားကိုသုံးရန် inflatable bulb သို့မဟုတ်ကြီးမားသောဆေးထိုးပြွန်ကိုအသုံးပြုသည်။
ပြောင်းလွယ်ပြင်လွယ်ရှိသောအစာပြွန်သည်ပူးပေါင်းဆောင်ရွက်သည်။ လေထဲသို့စီးဆင်းမှုအနည်းငယ်သာသို့မဟုတ်လုံးဝမပါရှိဘဲ၊ ဆနျ့ကငျြ, တင်းကျပ် trachea ပူးပေါင်းဆောင်ရွက်ရန်ပါဘူး, နှင့်ရရှိလာတဲ့လေကြောင်းစီးဆင်းမှု tracheal နေရာချထားအတည်ပြု။
နှလုံးရပ်တန့်ခြင်းမရှိသောနေရာတွင်ပြွန်နေရာချထားမှုကိုရင်ဘတ်ဓာတ်မှန်ရိုက်ခြင်းဖြင့်လည်းပုံမှန်အားဖြင့်အတည်ပြုသည်။
မှန်ကန်သော positioning ကိုအတည်ပြုပြီးပါကပြွန်ကိုစီးပွားဖြစ်ရနိုင်သောပစ္စည်းသို့မဟုတ်ကော်တိပ်ဖြင့်လုံခြုံစွာထားသင့်သည်။
Adapters များသည် endotracheal ပြွန်ကိုလေဝင်လေထွက်ဘူးနှင့်လည်းကောင်း၊ စိုထိုင်းဆနှင့်အောက်စီဂျင်ကိုပေးသော T - tube နှင့်လည်းကောင်း၊ စက်မှုလေဝင်လေထွက်ဖြင့်လည်းကောင်းချိတ်ဆက်သည်။
Endotracheal tubes သည်အထူးသဖြင့်ဖရိုဖရဲပြန်လည်အသက်ဝင်စေသည့်အခြေအနေများတွင်ရွေ့လျားနိုင်သည်။ ထို့ကြောင့်ပြွန်အနေအထားကိုမကြာခဏစစ်ဆေးသင့်သည်။
ဘယ်ဘက်တွင်ရှူရှိုက်သံများမရှိလျှင်ညာဘက်ပင်မ bronchus ကို intubation သည်သွေးတိုးရောဂါ pneumothorax ထက်များစွာပိုများသည်။ သို့သော်ထိုအရာနှစ်ခုလုံးကိုထည့်သွင်းစဉ်းစားသင့်သည်။
Nasotracheal intubation
အကယ်၍ လူနာများသည်အလိုအလျောက်အသက်ရှူလျှင်နို့စထရတ်အူမကြီးပြင်းခြင်းကိုအချို့အရေးပေါ်အခြေအနေများတွင်သုံးနိုင်သည်။ ဥပမာလူနာများသည်ပြင်းထန်သောပါးစပ်သို့မဟုတ်သားအိမ်ခေါင်းကင်ဆာပုံသဏ္itiesာန် (ဥပမာအားဖြင့်တွေ့ရှိရမှု၊ ဖော၊ လှုပ်ရှားမှုကန့်သတ်ချက်) တွင် laryngoscopy ကိုခက်ခဲစေသည်။
Nasotracheal intubation သည်လူသိများသောသို့မဟုတ်သံသယရှိသော midface သို့မဟုတ် ဦး ခေါင်းခွံ၏ကျိုးပဲ့သောလူနာများအားလုံးဝဆန့်ကျင်သည်။
သမိုင်းကြောင်းအရနှာခေါင်းပေါက်ရောက်ခြင်းကိုကုသခြင်းမရရှိနိုင်သည့်အခါ (သို့မဟုတ်ဆေးရုံပြင်ပရှိအချို့အရေးပေါ်ဌာနများရှိ) နှင့် tachypnoea၊ hyperpnoea နှင့်အတင်းအကျပ်ထိုင်ခုံနေရာထိုင်ခင်းရှိသူများ (ဥပမာ - နှလုံးရောဂါရှိသူများ) အတွက်လည်းအသုံးပြုသည်။ တဖြည်းဖြည်းလေကြောင်းသို့ပြွန်တိုးလိမ့်မည်။
သို့သော်ထိုးဖောက် ၀ င်ရောက်နိုင်သည့်လေ ၀ င်လေထွက်ကောင်းသည့်နည်းလမ်းများ (ဥပမာ၊ အဆင့်နှစ်ဆင့်ရှိသည့်လေကြောင်းဖိအား)၊ အင်ဆူဘာဆေးများအသုံးပြုမှုနှင့်သင်တန်းများတိုးတက်လာခြင်းနှင့်လေကြောင်းထုတ်ကုန်အသစ်များသည်နှာခေါင်းတွင်း intubation အသုံးပြုမှုကိုများစွာလျော့ကျစေသည်။
အပိုထည့်သွင်းစဉ်းစားခြင်းတွင်နှာခေါင်းပေါက်ခြင်းနှင့်ဆက်စပ်သောပြproblemsနာများဖြစ်သည့် sinusitis (၃ ရက်နောက်ပိုင်းတွင်စဉ်ဆက်မပြတ်) နှင့် bronchoscopy (ဥပမာ≥ ၈ မီလီမီတာ) ကိုခွင့်ပြုရန်အရွယ်အစားရှိသောပြွန်များနှာခေါင်းထဲထည့်ခဲသည်။
naso-tracheal intubation လုပ်ဆောင်ပြီးတဲ့နောက်သွေးထွက်တာကိုကာကွယ်ဖို့နဲ့အကာအကွယ်တုံ့ပြန်မှုကိုလျော့ကျစေဖို့ vasoconstrictor (ဥပမာ - phenylephrine) နဲ့လိမ်းမေ့ဆေး (ဥပမာ - benzocaine, lidocaine) ကိုနှာခေါင်း mucary နဲ့ larynx တွေမှာသုံးသင့်ပါတယ်။
အချို့သောလူနာများသည်သက်သာစေသောဆေးများ၊ opiates များသို့မဟုတ်ခွဲခြားဆက်ဆံမှုမရှိသော EV ဆေးများလိုအပ်နိုင်သည်။
နှာခေါင်း mucosa ပြင်ဆင်ပြီးနောက်တွင်ရွေးချယ်ထားသောနှာခေါင်းလမ်းကြောင်း၏လုံလောက်သော patency သေချာစေရန်နှင့် pharynx နှင့် larynx အတွက်လိမ်းဆေးများအတွက်လမ်းကြောင်းတစ်ခုဖန်တီးရန်ပျော့ပျောင်းသော nasopharyngeal ဆေးခြောက်ကိုထည့်သွင်းသင့်သည်။
nasopharyngeal ဆေးခြောက်ကိုရိုးရှင်းသော (သို့) မေ့ဆေးကြွယ်ဝသောဂျယ်လ် (ဥပမာ lidocaine) ၏အကူအညီဖြင့်ထားနိုင်သည်။
အဆိုပါ pharyngeal mucosa မူးယစ်ဆေးမှုန်ရေမွှားကိုလက်ခံရရှိပြီးနောက် nasopharyngeal cannula ဖယ်ရှားပစ်ပါသည်။
ထို့နောက်နှာစိုထရိတ်ပြွန်ကိုခန့်မှန်းခြေအားဖြင့် ၁၄ စင်တီမီတာအနက် (အရွယ်ရောက်သူအများစုတွင်အသံအိုး၏အထက်) ရှိသည်။ ဒီနေရာမှာလေစီးဆင်းမှု auscultatory ဖြစ်သင့်သည်။ လူနာသည်ရှူရှိုက်မိသောအခါအသံကြိုးများကိုဖွင့်လိုက်သည်။
ကန ဦး မအောင်မြင်သောသွင်းခြင်းကြိုးပမ်းမှုသည်လူနာကိုချောင်းဆိုးစေသည်။
အော်ပရေတာသည်ဤဖြစ်ရပ်ကိုမျှော်လင့်ရမည်ဖြစ်ပြီး၎င်းသည်ပြွန်ကိုပွင့်လင်းသော glottis မှ ဖြတ်၍ ဒုတိယအခွင့်အလမ်းပေးသည်။
ညှိနိုင်သောအစွန်အဖျားရှိသည့်ပိုမိုပြောင်းလွယ်ပြင်လွယ်သော endotracheal tubes များသည်အောင်မြင်မှုအခွင့်အလမ်းများကိုတိုးတက်စေသည်။
အချို့သောကယ်ဆယ်ရေးသမားများသည်သွေးထွက်ခြင်းအန္တရာယ်ကိုလျှော့ချရန်နှင့်သွင်းခြင်းလွယ်ကူချောမွေ့စေရန်အတွက်သူတို့ကိုပူနွေးသောရေတွင်ထားခြင်းဖြင့်ပြွန်များကိုပျော့ပြောင်းစေသည်။
စီးပွားဖြစ်ရရှိနိုင်သည့်ပီပီသေးသေးလေးသည်ပြွန်၏အသံအတိုးအကျယ်နှင့် trachea ထဲသို့မှန်ကန်သောအနေအထားရောက်နေသောအခါလေစီးကြောင်း၏အသံကိုပေါ်လွင်စေရန်ပြွန်၏ Proximity connector နှင့်ချိတ်ဆက်နိုင်သည်။
tracheal intubation ၏ရှုပ်ထွေးမှုများ
ရှုပ်ထွေးမှုများပါဝင်သည်
- တိုက်ရိုက်စိတ်ဒဏ်ရာ
- Oesophageal intubation ထိုးခြင်း
- Tracheal တိုက်စားခြင်းသို့မဟုတ် stenosis
Laryngoscopy သည်နှုတ်ခမ်း၊ သွားများ၊ လျှာနှင့် supraglottic နှင့် subglottic ဒေသများကိုပျက်စီးစေနိုင်သည်။
အစာပြွန်တွင်းရှိပြွန်နေရာချထားခြင်းသည်အသိအမှတ်မပြုပါကလေဝင်လေထွက်ပျက်ခြင်းနှင့်သေဆုံးနိုင်ခြင်း (သို့) hypoxic ဒဏ်ရာများရရှိစေသည်။
အစာပြွန်အတွင်းသို့ပြွန်ကို ဖြတ်၍ မသွင်းနိုင်ခြင်းသည်ရှူရှိုက်မိခြင်းကြောင့်ရှူရှိုက်မိခြင်း၊ အဆို့ရှင်ပူဖောင်းနှင့်မျက်နှာဖုံးများမှလေဝင်လေထွက်တိုးပွားစေခြင်း၊
မည်သည့် translaryngeal ပြွန်သည်အသံကြိုးများအားအတိုင်းအတာတစ်ခုအထိပျက်စီးစေနိုင်သည်။ တစ်ခါတစ်ရံအနာ, ischaemia နှင့်ကြာမြင့်စွာအသံကြိုးသွက်ချာပါဒဖြစ်ပွားလေ့ရှိသည်။
Subglottic stenosis နှောင်းပိုင်းတွင်ဖြစ်ပွားလေ့ရှိသည် (များသောအားဖြင့် 3-4 ပတ်ကြာပြီးနောက်) ။
trachea ၏တိုက်စားမှုရှားပါးသည်။ ၎င်းသည် cuff ဖိအားအလွန်များခြင်းကြောင့်ဖြစ်လေ့ရှိသည်။
ရှားပါးသောအဓိကရေယာဉ်များ (ဥပမာအမည်မသိသွေးလွှတ်ကြော)၊ fistulas (အထူးသဖြင့် tracheoesophageal) နှင့် tracheal stenosis တို့မှသွေးစီးဆင်းမှုများဖြစ်ပွားသည်။
သင့်လျော်သောအရွယ်အစားပြွန်များပါသောမြင့်မားသောအသံပမာဏနှင့်ဖိအားနိမ့်နားကြပ်များအသုံးပြုခြင်းနှင့် cuff ဖိအားကို (၈ နာရီလျှင်တစ်ကြိမ်တိုင်းတာသည်) ၃၀ စင်တီမီတာ -H8O ကိုထိန်းထားစဉ် ishhemic pressure necrosis ၏အန္တရာယ်ကိုလျှော့ချပေးသည်၊ output ကိုသို့မဟုတ် sepsis နှင့်အတူအထူးသဖြင့်ဖြစ်ပေါ်နိုင်ရှိနေဆဲဖြစ်ပါသည်။
ဒါ့အပြင်ဖတ်ရန်:
ဗစ်တိုးရီးယားသြစတြေးလျရှိ Intensive Care Flight Paramedics များဖြင့်အမြန်အဆက်မပြတ်သွင်းခြင်း
source:
MSD - Vanessa Moll, MD, DESA, Emory တက္ကသိုလ်ဆေးကျောင်း၊ မေ့ဆေးဗေဒဌာန၊ ရောဂါကုသရေးဌာန။