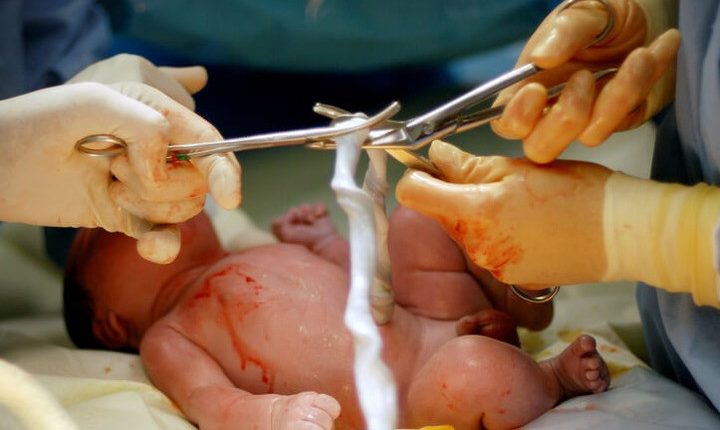
Navelstreng: donatie en behoud
De navelstreng, ook bekend als de navelstreng, is een anatomische formatie die de foetus verbindt met de placenta
Het is een bladverliezende, dwz tijdelijke, leiding die de bloedvaten bevat die de placenta en de foetus verbinden, waardoor de laatste kan overleven.
Donatie en opslag van navelstrengbloed
In veel landen is het afnemen, doneren en vervolgens bewaren van navelstrengbloed gemeengoed geworden.
Navelstrengbloed is namelijk een waardevolle bron van hematopoëtische stamcellen die kunnen worden gebruikt als alternatief voor beenmerg om belangrijke bloedziekten (bijv. leukemie) te behandelen.
Stamcellen kunnen zeer lang (meer dan twintig jaar) worden bewaard in speciale cryogene containers, waar de temperatuur constant onder de -150 °C wordt gehouden door onderdompeling in vloeibare stikstof of een atmosfeer van stikstofdamp.
Cryogene containers worden opgeslagen in speciale faciliteiten die 'cryobanken' of kortweg 'banken' worden genoemd
Donatie van navelstrengbloed kan voor 'heteroloog' (dwz 'allogeen' of 'openbaar') gebruik zijn, wanneer het beschikbaar wordt gesteld aan de gemeenschap, of voor autoloog (privé) gebruik wanneer de stamcellen worden bewaard voor eventuele toekomstige zorg van de pasgeborene of een van zijn of haar gezinsleden.
In Italië kan de donatie voor autoloog gebruik alleen gratis worden gedaan bij openbare banken in de speciale gevallen voorzien in bijlage 1 van DL 18 november 2009, anders worden de kosten volledig gedragen door de moeder en moet het bloed naar het buitenland worden geëxporteerd en verzonden aan de laboratoria van een private bank of aan die van een humanitaire organisatie zoals het Duitse Rode Kruis (DRK), dat in Duitsland, in Frankfurt am Main, naast dat van nationale openbare donaties.
De verzameling wordt uitgevoerd door het personeel van de kliniek waar de geboorte plaatsvindt, na de geboorte, door al het bloed in de navelstreng op te vangen in een steriele zak
De zak wordt vervolgens in een speciale thermostaatcontainer geplaatst en naar het laboratorium van de openbare of particuliere instelling gestuurd die het bloed verwerkt, waar het binnen 48 uur moet aankomen.
Het bloed wordt vervolgens geanalyseerd en gescheiden in de witte fractie die de stamcellen bevat, die vervolgens wordt verrijkt met dimethylsulfoxide (DMSO) om de cellen tijdens bevriezing te beschermen, en wordt ingevroren met een geschikt temperatuurprofiel.
De stamcellen, samen met de ingevroren witte bloedcellen, worden vervolgens overgebracht naar een cryogene quarantainecontainer waar ze wachten op de resultaten van de tests (ongeveer 3 weken).
Bij gunstig resultaat gaan ze over in de definitieve container.
Sommige banken scheiden de witte fractie niet.
Als het bloed niet wordt afgescheiden, breken de rode bloedcellen tijdens het invriezen af, waarbij chemicaliën vrijkomen die giftig zijn voor de stamcellen, wat onvermijdelijk leidt tot een gedeeltelijke verslechtering van de kwaliteit van het monster.
Lees ook
Emergency Live nog meer ... Live: download de nieuwe gratis app van uw krant voor IOS en Android
Navelstreng: wat is het, waar dient het voor, wat zit erin?
Aangeboren hartziekte en veilige zwangerschap: het belang om gevolgd te worden vóór de conceptie
De stadia van de bevalling, van arbeid tot geboorte
APGAR-test en -score: beoordeling van de gezondheidsstatus van een pasgeborene
Waarom komt de hik zo vaak voor bij pasgeborenen en hoe kunnen ze worden overwonnen?
Aanvallen bij de pasgeborene: een noodgeval dat moet worden aangepakt
Noodinterventies: behandeling van arbeidscomplicaties
Wat is voorbijgaande tachypneu van het pasgeboren of neonatale natte-longsyndroom?
Postpartumdepressie: hoe de eerste symptomen te herkennen en te overwinnen?
Postpartumpsychose: weten hoe ermee om te gaan
Bevalling en noodgevallen: complicaties na de bevalling
European Resuscitation Council (ERC), de richtlijnen voor 2021: BLS – Basic Life Support
Nieuw epilepsiewaarschuwingsapparaat kan duizenden levens redden
Toevallen en epilepsie begrijpen
Eerste hulp en epilepsie: een aanval herkennen en een patiënt helpen?
Epilepsie bij kinderen: hoe ga je om met je kind?
Epileptische aanvallen: hoe ze te herkennen en wat te doen?
Placenta Previa: definitie, oorzaken, risicofactoren, symptomen, classificatie



