Stopa cukrzycowa: objawy, leczenie i profilaktyka
Stopa cukrzycowa jest jednym z głównych przewlekłych powikłań cukrzycy i tym, które skutkuje największą liczbą hospitalizacji i najwyższymi kosztami
Według Światowej Organizacji Zdrowia około 15% diabetyków doświadcza owrzodzenia stopy, które wymaga leczenia
W większości przypadków stopa cukrzycowa jest związana z szeregiem innych schorzeń, bezpośrednio związanych lub nie związanych z cukrzycą, które z kolei wymagają leczenia w tym samym czasie co stopa.
O stopie cukrzycowej mówimy, gdy neuropatia cukrzycowa i/lub arteriopatia kończyn dolnych naruszają strukturę stopy i jej funkcję.
Neuropatia cukrzycowa może zmieniać wrażliwość skóry, a tym samym odczuwanie bólu i temperatury, zwłaszcza w kończynach; z tego powodu chory na cukrzycę może łatwiej doznać zmian na stopach, które czasami rozwijają się w owrzodzenia; te, w przypadku waskulopatii, stają się szczególnie trudne do wyleczenia.
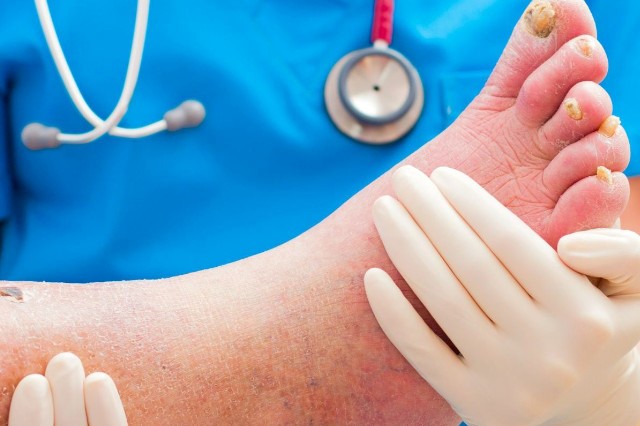
Wrzody to obszary, w których zamiast skóry powstaje ból otoczony czerwoną aureolą, która ma tendencję do infekcji.
Najważniejszym problemem związanym z owrzodzeniem stopy u diabetyków jest ryzyko poważnej amputacji, tj. wykonywanej powyżej kostki: chociaż populacja cukrzyków stanowi 3 procent populacji ogólnej, ponad 50 procent wszystkich poważnych amputacji dotyczy diabetyków.
Rodzaje stopy cukrzycowej
Stopa cukrzycowa występuje w dwóch głównych postaciach w zależności od przyczyn, które ją powodują: stopy neuropatycznej (spowodowanej neuropatią) i stopy niedokrwiennej (spowodowanej arteriopatią).
Te dwa obrazy bardzo różnią się od siebie iw populacji chorych na cukrzycę występują w porównywalnych odsetkach; jednak u zdecydowanej większości osób, zwłaszcza w podeszłym wieku, przyczyny współistnieją i dlatego mówimy o stopie neuroniedokrwiennej.
Poważnym ryzykiem powikłań dla stopy cukrzycowej w obecności otwartego owrzodzenia jest prawdopodobne wystąpienie infekcji; w rzeczywistości jest to często prawdziwa przyczyna prowadząca do amputacji.
Stopa niedokrwienna
To najczęstszy i najwcześniejszy obraz.
Jest to konsekwencja typowej dla cukrzycy obwodowej waskulopatii, spowodowanej obecnością blaszek miażdżycowych, które zmniejszają (stenoza) lub całkowicie przerywają (zatykanie) przepływ krwi w jednej lub kilku tętnicach kończyny dolnej.
Gdy przepływ krwi do nogi jest zmniejszony, mogą pojawić się następujące oznaki i objawy:
- skurcze łydki lub stopy, które nasilają się podczas chodzenia i zmniejszają się podczas odpoczynku (w cięższych postaciach ból jest obecny nawet w spoczynku, a nasila się w nocy);
- uczucie zimnej stopy;
- blada, zimna, błyszcząca, cienka skóra na stopie (bladość zwiększa się podczas leżenia i podnoszenia nogi, która zamiast tego staje się czerwona lub fioletowa, gdy stoisz na ziemi);
- obecność owrzodzeń na dużym palcu, piątym palcu, pięcie lub między palcami.
Stopa neuropatyczna
Wraz z waskulopatią, neuropatia cukrzycowa jest typową przyczyną owrzodzeń w stopie cukrzycowej, odpowiada za około połowę wszystkich owrzodzeń stopy.
Najczęstszą neuropatią cukrzycową bezpośrednio zaangażowaną w patogenezę stopy cukrzycowej jest rozlana symetryczna dystalna neuropatia czuciowo-ruchowa z typowym rozmieszczeniem „pończochowym” (stopy i łydki).
Neuropatia czuciowo-ruchowa jest jednym z najczęstszych powikłań cukrzycy i dotyka co najmniej jedną trzecią populacji chorych na cukrzycę, ale jest proporcjonalna do czasu trwania cukrzycy: po 25 latach cukrzycy dotyczy 50% chorych na cukrzycę.
W przypadku uszkodzenia nerwów pacjent może zgłaszać następujące objawy:
- drętwienie, mrowienie, parestezje, allodynia,
- zmiany wrażliwości skóry,
- obrzęk stóp i kostek.
Jednak neuropatia zazwyczaj ma podstępny początek, a niektórzy pacjenci mogą bezobjawowo ewoluować do obrazu „drętwiała stopa”; są to niestety przypadki najbardziej związane z wystąpieniem owrzodzenia stopy.
Dlatego ważne staje się również obserwowanie znaków.
Semeiologia stopy neuropatycznej często obejmuje:
- palce szponiaste, palce młotkowate, zachodzące na siebie,
- palucha koślawego,
- zaakcentowanie łuku podeszwowego,
- wydatne głowy śródstopia,
- nadmierne rogowacenie podeszwowe i suchość skóry,
- turgor żylny,
- obecność okrągłych owrzodzeń na podeszwach stóp, czasami sięgających głęboko do kości.
Stopa neuroniedokrwienna
Wielu chorych na cukrzycę, zwłaszcza w starszym wieku, ma zarówno waskulopatię, jak i neuropatię, które przyczyniają się do powstania stopy cukrzycowej z objawami i symptomatologią obu opisanych powyżej obrazów.
Zainfekowana stopa
Konsekwencją poprzednich zdjęć jest często powstawanie owrzodzeń stóp.
A częstym i niebezpiecznym powikłaniem owrzodzenia jest infekcja.
Infekcja najczęściej pojawia się na owrzodzeniu, które było otwarte przez długi czas i nie było odpowiednio leczone.
Zakażony owrzodzenie może powodować zjawiska ogólnoustrojowe, które mogą zagrażać nie tylko kończynie, ale i życiu pacjenta.
Oznaki i objawy stopy cukrzycowej
W zależności od rodzaju objawy stopy cukrzycowej można podsumować jako:
- skurcze łydki lub stopy,
- uczucie zimnej stopy,
- blada, zimna, błyszcząca, cienka i sucha skóra stopy,
- drętwienie, mrowienie, parestezje, allodynia,
- zmiany wrażliwości skóry,
- obrzęki stóp i kostek, turgor żylny,
- deformacja fizjologicznej budowy stopy,
- hiperkeratoza podeszwowa,
- obecność wrzodów.
Profilaktyka stopy cukrzycowej
Stopa cukrzycowa powoduje u chorych wiele dolegliwości i jest trudna do leczenia, dlatego jej zapobieganie ma ogromne znaczenie.
Pierwszą formą profilaktyki jest oczywiście kontrolowanie samej cukrzycy poprzez ścisłe przestrzeganie diety i leczenia zaleconego przez lekarza.
Po drugie, konieczna jest także codzienna pielęgnacja kończyn, aby uniknąć powstawania owrzodzeń, które wówczas byłyby trudne do wyleczenia.
Poniżej znajduje się lista przydatnych środków ostrożności, aby uniknąć obrażeń stóp.
Zadbaj o higienę:
- Codziennie sprawdzaj stan stóp (ewentualnie za pomocą lusterka);
- Stopy myj kilka razy dziennie ciepłą wodą (nie wyższą niż 37°C) z mydłem, myjąc paznokcie miękką szczoteczką;
- Dokładnie, ale delikatnie osusz stopy, zwracając szczególną uwagę na przestrzeń między palcami (ewentualnie za pomocą suszarki do włosów);
- Upewnij się, że stopy są zawsze czyste i suche;
- Nie używaj zrogowaciałych produktów;
- Nawilżyć stopę specjalnymi kremami (należy jednak unikać przestrzeni między palcami);
- Unikaj kąpieli stóp, środków dezynfekujących, barwnika jodowego i alkoholu, ponieważ odwadniają tkanki;
- Trzymaj paznokcie ani za długie, ani za krótkie;
- Codziennie zmieniaj skarpetki;
- Często zmieniaj buty.
Unikaj traumy:
- Unikaj używania nożyczek i ostrych przedmiotów do pielęgnacji paznokci i modzeli: lepiej użyć pilnika;
- Nie przecinaj ani nie przekłuwaj wrzodów ani pęcherzy;
- Nie chodź boso;
- Unikaj bezpośrednich źródeł ciepła na stopach, takich jak worki z gorącą wodą, grzejniki, grzejniki, kominki itp.
- Używaj wygodnych butów z szeroką podeszwą, okrągłym noskiem, obcasem nie wyższym niż 4 cm, zamkniętym i ewentualnie skórzanym;
- Zakładając nowe buty, sprawdź stopę po kilku minutach marszu;
- Jeśli to konieczne, używaj miękkich wkładek, które redystrybuują ciężar na stopach podczas chodzenia;
- Unikaj skarpet z grubymi szwami lub cerą i ewentualnie noś skarpetki na lewą stronę;
- Unikaj zbyt ciasnych skarpet;
- Nie używaj skarpet z włókien syntetycznych;
- Unikaj stosowania dużych opatrunków lub plastrów, które mogą podrażniać skórę.
Ogólne środki ostrożności:
- Pokaż lekarzowi wszelkie obrażenia stóp lub paznokci, nawet jeśli są nieznaczne;
- Należy poinformować lekarza, jeśli pojawi się ból stóp lub łydek, uczucie mrowienia lub różna wrażliwość między stopami;
- W przypadku rany należy ją umyć mydłem dezynfekującym, nałożyć niewielką ilość chromu rtęciowego, przykryć sterylną gazą i papierowym plastrem i jak najszybciej pokazać lekarzowi;
- Unikaj palenia i alkoholu;
- Zaangażuj się w regularną aktywność fizyczną, zarówno w celu wspomagania krążenia krwi, jak i kontrolowania poziomu cukru we krwi.
Szczególnie wybór butów jest niezwykle delikatny i zależy w dużej mierze od stanu stopy (stopa jeszcze wolna od owrzodzeń, stopa już owrzodzenia, stopa już operowana). Ocena obuwia i wkładki powinna być zatem wykonywana w poradniach diabetologicznych, z okresowymi badaniami, których częstotliwość zależy od stadium choroby.
Co robić w przypadku stopy cukrzycowej
W przypadku rozpoznania cukrzycy i obecności niektórych objawów opisanych powyżej, konieczne jest skontaktowanie się z lekarzem podstawowej opieki zdrowotnej lub referencyjnym ośrodkiem diabetologicznym w celu uzyskania dokładnej diagnozy i odpowiedniego podejścia terapeutycznego.
W przypadku zakażonego wrzodu konieczne jest pilne zgłoszenie się na wizytę.
Terapie stopy cukrzycowej
Leczenie stopy cukrzycowej zależy od jej przyczyn (neuropatia lub arteriopatia), a zwłaszcza od ciężkości choroby (z owrzodzeniem lub bez, z infekcją lub bez, itp.).
Czytaj także:
Emergency Live jeszcze bardziej…Live: Pobierz nową darmową aplikację swojej gazety na iOS i Androida
Cukrzyca typu 2: nowe leki do spersonalizowanego podejścia do leczenia
Dieta cukrzycowa: 3 fałszywe mity do rozwiania
Pediatria, cukrzycowa kwasica ketonowa: niedawne badanie PECARN rzuca nowe światło na tę chorobę
Pusta stopa: co to jest i jak to rozpoznać
Choroby zawodowe (i niezawodowe): fale uderzeniowe w leczeniu zapalenia powięzi podeszwowej
Płaskie stopy u dzieci: jak je rozpoznać i co z tym zrobić
Opuchnięte stopy, trywialny objaw? Nie, a oto z jakimi poważnymi chorobami mogą być związane
Żylaki: do czego służą elastyczne pończochy uciskowe?
Cukrzyca: objawy, przyczyny i znaczenie stopy cukrzycowej



