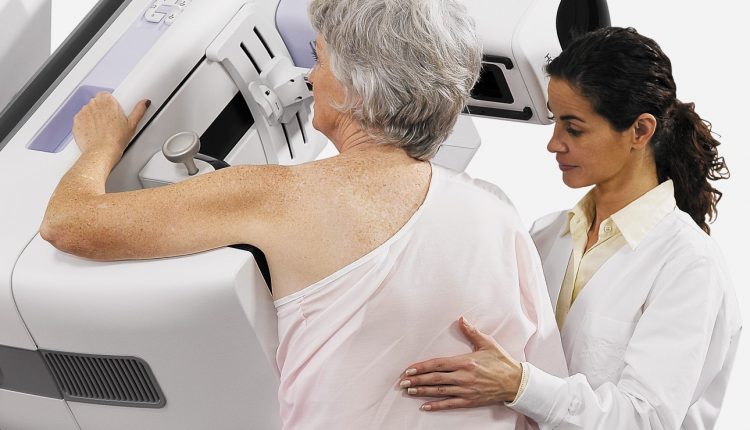
Μαστογραφία: πώς να το κάνετε και πότε να το κάνετε
Η μαστογραφία είναι μια ακτινογραφία που μας επιτρέπει να εξετάσουμε τον ιστό του μαστού μέσα. Όπως όλες οι ακτίνες Χ, περιλαμβάνει την έκθεση του υπό διερεύνηση τμήματος σε μικρές δόσεις ιονίζουσας ακτινοβολίας, ακτίνες Χ, ικανές να ανιχνεύουν παθολογικές αλλαγές
Μιλάμε για:
- κλινική ή διαγνωστική μαστογραφία όταν χρησιμοποιείται για τη διάγνωση της καλοήθους ή κακοήθους φύσης ενός εξογκώματος ή οποιασδήποτε άλλης ανωμαλίας του μαστού ή της θηλής που ανιχνεύεται από τον γιατρό ή την ίδια τη γυναίκα.
- μαστογραφία προσυμπτωματικού ελέγχου όταν η εξέταση πραγματοποιείται σε μεγάλη κλίμακα σε υγιή πληθυσμό για την ανίχνευση νεοπλασμάτων σε στάδιο που δεν έχει ακόμη εκτεθεί.
Πώς να προετοιμαστείτε για μαστογραφία
Η μαστογραφία γίνεται σε εξωτερικά ιατρεία και δεν απαιτεί καμία προετοιμασία.
Συνιστάται να μην εφαρμόζετε αποσμητικά, λοσιόν και, κυρίως, ταλκ την ημέρα της εξέτασης – κάτω από τα χέρια ή στο στήθος – καθώς μπορεί να εμφανιστεί στην εικόνα ακτίνων Χ ως λευκές κουκκίδες που προσομοιώνουν παθολογικές μικροαποτιτανώσεις .
Η εξέταση θα πρέπει κατά προτίμηση να γίνεται στο πρώτο μέρος του εμμηνορροϊκού κύκλου όταν υπάρχει μικρότερη πάχυνση και τάση του μαστικού αδένα.
Επιπλέον, σε αυτό το στάδιο, υπάρχει η βεβαιότητα ότι η γυναίκα δεν είναι έγκυος.
Μάλιστα, αν και η ακτινοβολία που εκπέμπουν τα τελευταίας γενιάς μηχανήματα μαστογραφίας είναι πολύ χαμηλής δόσης, δεν μπορεί να αποκλειστεί ο κίνδυνος τερατογένεσης για το έμβρυο, ειδικά τους πρώτους κιόλας μήνες της εγκυμοσύνης.
Πού και πώς γίνεται η μαστογραφία
Η μαστογραφία μπορεί να γίνει σε νοσοκομεία που διαθέτουν κατάλληλα εξοπλισμός ή σε κέντρα υγείας που είναι εξοπλισμένα και τηρώντας τους κανονισμούς περί ακτινολογικών ντουλαπιών.
Προκειμένου να ενθαρρυνθεί η χρήση της μαστογραφίας ως εργαλείο προληπτικού ελέγχου, κατά τη διάρκεια εκστρατειών πρόληψης του καρκίνου του μαστού, πολλά νοσοκομεία, κέντρα καρκίνου και ομάδες εργαζομένων στον τομέα της υγείας, με την υποστήριξη εθελοντικών ενώσεων, πραγματοποιούν το τεστ σε κατάλληλα εξοπλισμένα κινητά κέντρα.
Ο μαστογράφος, γνωστός και ως μονάδα μαστογραφίας, αποτελείται από:
- μια στήλη με τροφοδοτικό υψηλής συχνότητας που υποστηρίζει ένα σωλήνα ακτίνων Χ, όπου παράγονται ακτίνες Χ
- βάση στήριξης
- μια συσκευή που αποτελείται από ένα διαφανές πλαστικό κουπί που σφίγγει, συμπιέζει και τοποθετεί το στήθος προκειμένου να ληφθούν εικόνες σε διαφορετικές γωνίες
- ένα σύστημα ανίχνευσης όπου αποτυπώνονται οι εικόνες.
Μονάδα μαστογραφίας
Η μονάδα χρησιμοποιείται αποκλειστικά για ακτινογραφικές εξετάσεις του μαστού, με ειδικά εξαρτήματα που επιτρέπουν την έκθεση μόνο του τμήματος στόχου σε ακτινογραφίες.
Ο μαστός είναι ένα όργανο που αποτελείται από ινοαδενικό ιστό βυθισμένο σε λιπώδη ιστό.
Αυτή η διαμόρφωση το καθιστά ιδιαίτερα κατάλληλο για ακτινογραφική διερεύνηση και αναγνώριση ακόμη και χιλιοστομετρικών αλλαγών στον ιστό του.
Στην πραγματικότητα, σε αντίθεση με τα οστά, που απορροφούν το μεγαλύτερο μέρος της ακτινοβολίας και ως εκ τούτου εμφανίζονται λευκά στην ακτινογραφία, οι μαλακοί ιστοί (μύες, λίπος, όργανα), που διαπερνούν εύκολα οι ακτίνες Χ, εμφανίζονται σε διάφορες αποχρώσεις του γκρι ανάλογα με το συνοχή: αυτό επιτρέπει την ανίχνευση παθολογικών σχηματισμών που έχουν διαφορετική δομή από τον περιβάλλοντα ιστό.
Με τη σύγχρονη ψηφιακή μαστογραφία, οι λεγόμενες πλάκες – όπου οι εικόνες αποτυπώνονταν και στη συνέχεια εκτυπώνονταν – αντικαθίστανται από ηλεκτρονικά εξαρτήματα που μετατρέπουν τις ακτίνες Χ σε μαστογραφικές εικόνες που μεταδίδονται απευθείας σε υπολογιστή για ανάγνωση από τον ακτινολόγο και για μακροχρόνια αποθήκευση. .
Αυτό το σύστημα, πολύ παρόμοιο με τις ψηφιακές φωτογραφικές μηχανές, επιτρέπει τη λήψη εικόνων καλύτερης ποιότητας με χαμηλότερη δόση ακτινοβολίας.
Μαστογραφία: πώς γίνεται και πόσο διαρκεί
Ο ακτινολόγος τοποθετεί τον μαστό στην ειδική πλατφόρμα της μαστογραφίας και τον συμπιέζει σταδιακά με ένα διαφανές πλαστικό κουπί.
Αυτή η διαδικασία μπορεί να προκαλέσει πόνο, ο οποίος, ωστόσο, διαρκεί μόνο όσο χρειάζεται για να πραγματοποιηθεί η εξέταση.
Η συμπίεση του μαστού είναι απαραίτητη γιατί εξομαλύνει το πάχος του οργάνου έτσι ώστε να μπορεί να προβληθεί στο σύνολό του και έχει ως αποτέλεσμα χαμηλότερη δόση ακτίνων Χ και υψηλότερη ποιότητα εικόνας επειδή εξετάζεται ένα λεπτότερο στρώμα ιστού.
Στην προληπτική μαστογραφία αποκτώνται δύο πλαίσια: ένα στην κατεύθυνση κεφαλής-πόδι και ένα στην πλάγια-πλάγια κατεύθυνση.
Η προληπτική εξέταση διαρκεί συνολικά 5 έως 10 λεπτά και διεξάγεται από τον τεχνικό ακτινολογίας.
Η κλινική μαστογραφία, από την άλλη πλευρά, μπορεί να απαιτεί μεγαλύτερο αριθμό προβολών, συμπεριλαμβανομένων μεγεθυσμένων προβολών για τη μελέτη και τη διερεύνηση των λεπτομερειών.
Απαιτεί την παρουσία γιατρού και μπορεί να συνδυαστεί με εξέταση μαστού και υπερηχογράφημα.
Πότε να κάνετε μαστογραφία
Η μαστογραφία δεν έχει ιδιαίτερες αντενδείξεις.
Σε γυναίκες κάτω των 40-45 ετών, μπορεί να είναι λιγότερο ευανάγνωστο από το υπερηχογράφημα λόγω της πυκνότητας του μαστικού αδένα.
Η κλινική μαστογραφία πραγματοποιείται όποτε, ανεξαρτήτως ηλικίας, υπάρχουν ανωμαλίες του μαστού, τις οποίες ανιχνεύει ο γιατρός ή η ίδια η ασθενής, προκειμένου να εκτιμηθεί η φύση τους.
Η προληπτική μαστογραφία, η οποία είναι θεμελιώδης για την έγκαιρη διάγνωση, επειδή μπορεί να αποκαλύψει ανωμαλίες ιστού του μαστού αρκετά χρόνια πριν την κλινική αξιολόγηση, πραγματοποιείται κάθε δύο χρόνια σε γυναίκες ηλικίας μεταξύ 50 και 69 ετών, σύμφωνα με τις ενδείξεις των διεθνών κατευθυντήριων γραμμών για την πρόληψη του καρκίνου του μαστού. , υιοθετήθηκε και εγκρίθηκε από το ιταλικό Υπουργείο Υγείας.
Η συμμετοχή στον προσυμπτωματικό έλεγχο με αυτή τη συχνότητα και τη μέθοδο μειώνει τη θνησιμότητα κατά 30%.
Αρκετά ιδρύματα, ειδικά στις Ηνωμένες Πολιτείες, συνιστούν την έναρξη του προσυμπτωματικού ελέγχου από την ηλικία των 40 ετών και μετά σε ετήσια ή εξαμηνιαία βάση, αλλά δεν υπάρχει συμφωνία για τη χρησιμότητα αυτής της διαδικασίας.
Μάλιστα, κάτω των 50 ετών, η δομή του μαστού εξακολουθεί να είναι πολύ πυκνή, και ως εκ τούτου δεν διαπερνάται εύκολα από τις ακτινογραφίες, με αποτέλεσμα τη σημαντική μείωση της διαγνωστικής ικανότητας της μαστογραφίας.
Οι περισσότερες μελέτες δεν έχουν καταγράψει μείωση της θνησιμότητας σε γυναίκες που ελέγχθηκαν μεταξύ 40 και 50 ετών.
Η μεγαλύτερη διάρκεια ζωής και η συνεχής καλή υγεία, μαζί με τη διαγνωστική αποτελεσματικότητα, οδήγησαν τους ερευνητές να θεωρήσουν επωφελής την επέκταση της ηλικίας προληπτικού ελέγχου έως τα 74 έτη.
Ωστόσο, ακόμη και για τα οφέλη αυτής της στρατηγικής δεν υπάρχουν πειστικά στοιχεία.
Είναι επικίνδυνη η ακτινοβολία μαστογραφίας;
Η έκθεση σε ιονίζουσα μαστογραφική ακτινοβολία δεν πρέπει να θεωρείται επικίνδυνη.
Συγκεκριμένα, η ψηφιακή μαστογραφία, σε σύγκριση με την παραδοσιακή αναλογική μαστογραφία, μειώνει περαιτέρω την ποσότητα των ακτίνων Χ που απελευθερώνονται στον μαστό.
Επιστημονικές μελέτες αρνούνται ότι οι δόσεις ακτινοβολίας που χρησιμοποιούνται στη μαστογραφία μπορούν να αυξήσουν τον κίνδυνο όγκων στο μαστό και σε άλλες περιοχές, ακόμα κι αν η εξέταση εκτελείται πολλές φορές στη διάρκεια της ζωής.
Οι περιορισμοί της μαστογραφίας
Ο προσυμπτωματικός έλεγχος για καρκίνο του μαστού είναι πλέον μια καθιερωμένη πρακτική που έχει αποδειχθεί αποτελεσματική στη μείωση της θνησιμότητας από αυτόν τον καρκίνο.
Ωστόσο, η διαδικασία έχει περιορισμούς τόσο εξ ορισμού (ψευδώς αρνητικά) όσο και υπερβολικά (ψευδώς θετικά και υπερδιάγνωση).
Ψευδώς αρνητικά
Υπολογίζεται ότι στο 20-30% των περιπτώσεων (δηλαδή, 5 στις 1000 γυναίκες που έχουν υποβληθεί σε μαστογραφία ανά διετία σε μια περίοδο 10 ετών) το νεόπλασμα δεν ανιχνεύεται με την εξέταση ακτίνων Χ.
Τα αίτια της μη διάγνωσης εντοπίζονται στο μέγεθος και τα χαρακτηριστικά του όγκου (είτε πολύ μικρό είτε ελάχιστα καθορισμένο λόγω κακής αντίθεσης), στη δομή του μαστικού αδένα που είναι πολύ πυκνή, σε σφάλματα ερμηνείας ή σε αποτυχία του ακτινολόγου για την ανίχνευση της βλάβης.
Τα εμφυτεύματα στήθους αποτελούν εμπόδιο για ακριβείς μετρήσεις μαστογραφίας, επειδή, είτε πρόκειται για εμφυτεύματα σιλικόνης είτε για φυσιολογικό ορό, δεν είναι διαφανή στις ακτίνες Χ και μπορούν να εμποδίσουν την καθαρή ορατότητα του περιβάλλοντος ιστού, ειδικά εάν το εμφύτευμα έχει τοποθετηθεί μπροστά και όχι κάτω από το μύες του στήθους.
Υπερδιάγνωση
Η μαστογραφία μπορεί να δείξει μια κακοήθη βλάβη αλλά όχι κάποια που είναι πιθανό να εξελιχθεί: επομένως, άσχετη με την ποιότητα ζωής και το προσδόκιμο ζωής μιας γυναίκας.
Δυστυχώς, ωστόσο, μέχρι στιγμής δεν έχουμε εξετάσεις που να μπορούν να προσδιορίσουν εάν ο όγκος που ανιχνεύτηκε θα προχωρήσει ή θα παραμείνει νωθρός, έτσι ώστε να υπάρχει πιθανότητα, αν και μη μετρήσιμη, να διαγνωστεί μια βλάβη –με την επακόλουθη εις βάθος διάγνωση και επακόλουθη θεραπεία– ότι δεν θα εξελιχθεί σε δυνητικά θανατηφόρο διηθητικό καρκίνο.
Σύγχρονες έρευνες δείχνουν ότι αυτός ο κίνδυνος είναι χαμηλότερος από τα οφέλη του προσυμπτωματικού ελέγχου σύμφωνα με το σχήμα του πρωτοκόλλου.
Ψεύτικα θετικά
Η μαστογραφία μπορεί να δείξει βλάβες ύποπτες για καρκίνο που δεν επιβεβαιώνονται από μεταγενέστερες εξετάσεις.
Υπολογίζεται ότι το 24% των γυναικών (δηλαδή, σχεδόν 1 στις 4 που κάνουν μαστογραφία κάθε 10 χρόνια) λαμβάνει μια διάγνωση τουλάχιστον μία φορά σε μια περίοδο 10 ετών που οι μεταγενέστερες εξετάσεις αποδεικνύονται ψευδής συναγερμός.
Τέτοιες εξετάσεις μπορεί να είναι επεμβατικές, όπως η βιοψία, και προφανώς να προκαλούν ανησυχία, αλλά το όφελος του αποκλεισμού ή της επιβεβαίωσης της παρουσίας όγκου υπερτερεί κατά πολύ κάθε ενόχλησης.
Ποια είναι η διαφορά μεταξύ μαστογραφίας και υπερήχου μαστού;
Η διαφορά μεταξύ υπερήχου και μαστογραφίας έγκειται στις ιδιαιτερότητες του εξοπλισμού που οδηγούν σε διαφορετικά πρότυπα διερεύνησης.
Ο σαρωτής υπερήχων χρησιμοποιεί έναν καθετήρα που εκπέμπει υπερήχους. Τα ηχητικά κύματα που εκπέμπονται αντανακλώνται με διαφορετικούς τρόπους στους ιστούς ή στα εσωτερικά όργανα και παράγουν διαφορετικούς τύπους ηχούς, οι οποίοι στη συνέχεια μετατρέπονται σε εικόνες στην οθόνη του υπολογιστή.
Η μαστογραφία χρησιμοποιεί ακτίνες Χ που απορροφώνται από τους διάφορους ιστούς ανάλογα με τη συνοχή τους
Τα δύο συστήματα είναι επομένως συμπληρωματικά.
Σε νεότερες γυναίκες, στις οποίες ο αδενικός ιστός είναι πιο πυκνός, τα αποτελέσματα του υπερήχου προσφέρουν περισσότερες πληροφορίες από τη μαστογραφία.
Επιτρέπει την ανίχνευση τυχόν νεοσχηματισμών εντός του μαστού, τη διάκριση μεταξύ νεοσχηματισμών με περιεχόμενο υγρού και στερεού και τον εντοπισμό ινοαδενωμάτων και περιοχών ινοκυστικής μαστοπάθειας που είναι αδιαπέραστες από τη μαστογραφική εξέταση.
Σε γυναίκες άνω των 50 ετών, των οποίων οι μαστοί έχουν μεγαλύτερο ποσοστό λιπώδους ιστού, η μαστογραφία είναι η κύρια ένδειξη για την ανίχνευση ακόμη και χιλιοστομετρικών καρκινικών αλλοιώσεων.
Διαβάστε επίσης
Καρκίνος του μαστού: Για κάθε γυναίκα και κάθε ηλικία, η σωστή πρόληψη
Διακολπικός υπέρηχος: Πώς λειτουργεί και γιατί είναι σημαντικός
Τεστ Παπανικολάου, ή Τεστ Παπανικολάου: Τι είναι και πότε να το κάνετε
Μαστογραφία: Μια «σωτήρια» εξέταση: Τι είναι;
Καρκίνος Μαστού: Ογκοπλαστική και νέες χειρουργικές τεχνικές
Γυναικολογικοί καρκίνοι: Τι πρέπει να γνωρίζετε για να τους προλάβετε
Καρκίνος ωοθηκών: συμπτώματα, αιτίες και θεραπεία
Ποιοι είναι οι παράγοντες κινδύνου για καρκίνο του μαστού;
Γυναίκες με καρκίνο του μαστού «Δεν παρέχονται συμβουλές γονιμότητας»
Αιθιοπία, η υπουργός Υγείας Λια Τάντιε: Έξι κέντρα κατά του καρκίνου του μαστού
Αυτοεξέταση Μαστού: Πώς, Πότε και Γιατί
Βιοψία προστάτη σύντηξης: Πώς πραγματοποιείται η εξέταση
CT (Υπολογιστική Αξονική Τομογραφία): Σε ποιες περιπτώσεις χρησιμοποιείται
Τι είναι το ΗΚΓ και πότε να κάνετε ηλεκτροκαρδιογράφημα
Μαγνητική τομογραφία, μαγνητική τομογραφία της καρδιάς: Τι είναι και γιατί είναι σημαντικό;
Μαγνητική τομογραφία μαστού: Τι είναι και πότε γίνεται
Τι είναι η αναρρόφηση με βελόνα (ή βιοψία με βελόνα ή βιοψία);
Τομογραφία εκπομπής ποζιτρονίων (PET): Τι είναι, πώς λειτουργεί και σε τι χρησιμοποιείται
Αξονική τομογραφία, μαγνητική τομογραφία και σαρώσεις PET: Σε τι χρησιμεύουν;
Μαγνητική τομογραφία, μαγνητική τομογραφία της καρδιάς: Τι είναι και γιατί είναι σημαντικό;
Ουρηθροκιστοσκόπηση: Τι είναι και πώς πραγματοποιείται η διουρηθρική κυστεοσκόπηση
Τι είναι το Echocolordoppler των υπεραορτικών κορμών (καρωτίδες);
Χειρουργική: Νευροπλοήγηση και παρακολούθηση της λειτουργίας του εγκεφάλου
Ρομποτική Χειρουργική: Οφέλη και Κίνδυνοι
Διαθλαστική χειρουργική: Σε τι χρησιμεύει, πώς εκτελείται και τι πρέπει να κάνω;
Υπολογιστική Τομογραφία Εκπομπής Μονού Φωτονίου (SPECT): Τι είναι και πότε να εκτελεστεί
Τι είναι η βιοψία με βελόνα μαστού;
Τι είναι το ΗΚΓ και πότε να κάνετε ηλεκτροκαρδιογράφημα
Μαγνητική τομογραφία, μαγνητική τομογραφία της καρδιάς: Τι είναι και γιατί είναι σημαντικό;
Μαγνητική τομογραφία μαστού: Τι είναι και πότε γίνεται



