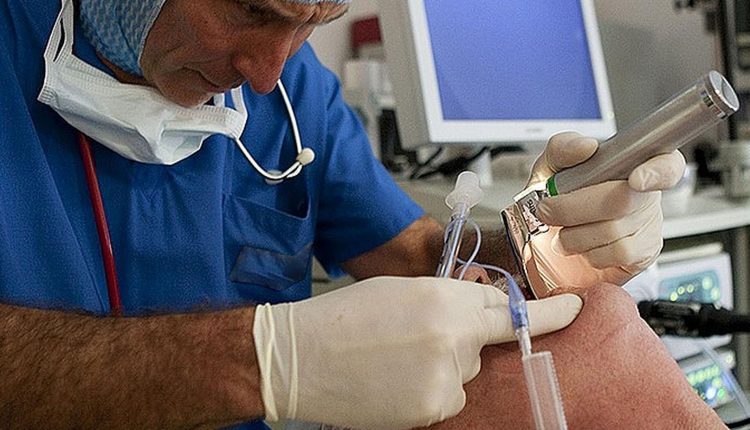
¿Qué es la intubación y por qué es necesaria? Inserción de un tubo para proteger las vías respiratorias.
La intubación es el proceso de insertar un tubo llamado tubo endotraqueal (ET) en la boca o la nariz y luego en las vías respiratorias (tráquea) para mantenerlas abiertas.
Una vez colocado, el tubo se conecta a un ventilador, una máquina que empuja aire dentro y fuera de los pulmones.
Cuando eso no es accesible, los proveedores de atención médica conectarán el tubo a una bolsa que apretarán para lograr el mismo efecto.
Hay varias razones por las que se necesita la intubación, pero se usa principalmente para apoyar la respiración durante una cirugía o en una emergencia.
Tipos de intubación y por qué se realizan
Hay dos tipos de intubación: intubación endotraqueal (en la que el tubo se introduce por la boca) e intubación nasotraqueal (en la que el tubo se introduce por la nariz).
El tipo que se use depende de por qué un paciente necesita ser intubado.
La intubación endotraqueal se usa en la mayoría de las situaciones de emergencia porque el tubo que se coloca por la boca es más grande y más fácil de insertar que el que se inserta por la nariz.
La intubación endotraqueal se utiliza para:1
- Mantenga las vías respiratorias abiertas para proporcionar oxígeno, medicamentos o anestesia general
- Apoye la respiración en personas con neumonía, enfisema, insuficiencia cardíaca, pulmón colapsado, COVID-19 o trauma severo
- Eliminar un bloqueo de las vías respiratorias.
Evitar que el líquido ingrese a los pulmones si una persona ha tenido un accidente cerebrovascular, ha tomado una sobredosis o tiene un sangrado masivo del estómago o el esófago.
La intubación nasotraqueal se utiliza para:2
- Proteger las vías respiratorias si existe la amenaza de una obstrucción.
- Administrar anestesia para cirugías que involucren la boca, la cabeza o cuello (incluyendo cirugía dental)
¿Estar conectado a un ventilador es lo mismo que estar intubado?
La intubación y la ventilación van de la mano, pero son elementos distintos de los pasos que se toman para ayudar a alguien a respirar.
La intubación es simplemente el proceso de colocar el tubo que protege las vías respiratorias, manteniendo un pasaje abierto hacia los pulmones.
La ventilación es el proceso mediante el cual el aire entra y sale mecánicamente de los pulmones cuando alguien no puede hacerlo, bien o en absoluto, por sí mismo. La máquina (o bolsa) hace la respiración por ellos hasta que puedan respirar por sí mismos.3
Riesgos de la intubación
La mayoría de las personas solo experimentan efectos secundarios leves como dolor de garganta y ronquera como resultado de la intubación.
Algunas personas no tienen síntomas y ni siquiera se dan cuenta de que fueron intubadas.
Sin embargo, algunos de los riesgos de la intubación pueden ser graves, especialmente en personas que necesitan un ventilador durante un largo período de tiempo.
Los riesgos comunes de la intubación incluyen:
- Náuseas o asfixia
- Dolor de garganta
- Ronquera
- Sangrado
- Un agujero en el esófago o paladar blando
- Trauma en los dientes, la boca, los senos paranasales, la laringe (caja de la voz) o la tráquea (tráquea)
- Infecciones bacterianas (como neumonía por aspiración)
- Daño a los tejidos blandos con el uso prolongado
Incapacidad para desconectarse de un ventilador y necesidad de someterse a un procedimiento quirúrgico para insertar un tubo directamente en la tráquea para ayudar con la respiración (traqueotomía)4
También es posible la estenosis traqueal, o un estrechamiento de la tráquea.
¿Quién no puede ser intubado?
A veces, una persona no puede ser intubada de manera segura. En estas situaciones, no se recomienda la intubación.
Es posible que una persona no pueda ser intubada si:
- Tienen ciertas lesiones en el cuello y la columna vertebral.
- Tiene la faringe bloqueada (el espacio detrás de la nariz y la boca)
- Tiene ciertas lesiones faciales o en la cabeza (por ejemplo, una nariz rota)5
Procedimientos de intubación
El proceso de intubación varía según si el tubo debe insertarse en la boca o la nariz.
También se realizan ajustes cuando es necesario intubar a los niños.
Pasos de la intubación endotraqueal
- Antes de la intubación, se debe sedar a la persona si aún no está inconsciente. A partir de ahí, los pasos de la intubación endotraqueal son los siguientes:
- La persona se acuesta boca arriba.
- El proveedor se coloca por encima de la cabeza de la persona mirando hacia abajo a sus pies.
- Se abre la boca de la persona y se puede insertar un protector para proteger sus dientes.
Con la ayuda de un instrumento iluminado que también mantiene la lengua apartada, el proveedor guía suavemente el tubo hacia la garganta de la persona y lo hace avanzar hacia las vías respiratorias.
Se infla un pequeño globo al final del tubo para asegurarlo en su lugar y evitar que se escape el aire.
El tubo en el exterior de la boca está asegurado con cinta adhesiva.
Luego, el tubo se puede conectar a un ventilador o usarse para administrar anestesia o medicamentos.
El proveedor verificará que la colocación del tubo sea correcta con un estetoscopio, una radiografía de tórax y/o una herramienta llamada capnógrafo que detecta el dióxido de carbono a medida que se exhala de los pulmones.6
Pasos de la intubación nasotraqueal
El proceso de intubación nasotraqueal es similar a la intubación endotraqueal, pero la persona puede estar sedada total o parcialmente.2
Dado que la intubación nasal se realiza con mayor frecuencia en un entorno controlado, puede haber otras herramientas involucradas en el proceso.
Por ejemplo, un proveedor puede usar un aerosol descongestionante para prevenir las hemorragias nasales, un anestésico tópico para reducir el dolor y un relajante muscular para evitar las arcadas. Algunos proveedores también ampliarán el pasaje con un dispositivo llamado trompeta nasal.2
Una vez que el tubo se introduce en la fosa nasal y entra en la parte media de la garganta, un endoscopio de fibra óptica (llamado laringoscopio) ayuda a guiar el tubo entre las cuerdas vocales y hacia la tráquea.
Luego se infla el tubo para asegurarlo en la tráquea y se sujeta con cinta adhesiva en el exterior para evitar que se mueva.2
intubar niños
El proceso de intubación es más o menos el mismo para adultos y niños, aparte del tamaño del tubo y algunos de los equipo que se puede usar.7
Los recién nacidos son difíciles de intubar debido a su pequeño tamaño. El procedimiento también es más difícil en los más pequeños porque la lengua de un bebé es proporcionalmente más grande y el paso a la tráquea es proporcionalmente más largo y menos flexible.
La intubación nasal es el método preferido para los recién nacidos y los bebés, aunque pueden ser necesarios varios intentos para colocar correctamente el tubo.8
Alimentación durante la intubación
No es posible comer ni tomar líquidos por la boca mientras está intubado.
Si una persona intubada necesita estar conectada a un ventilador durante dos o más días, la alimentación por sonda generalmente comenzará uno o dos días después de que se le coloque la sonda.
Esto se conoce como nutrición enteral.9
La alimentación por sonda se puede administrar de una de dos maneras:
- Orogástrico (OG): un tubo que pasa a través de la boca hasta el estómago
- Sonda nasogástrica (NG): una sonda que pasa a través de una fosa nasal hasta el estómago10
Los medicamentos, los líquidos y la nutrición también se pueden introducir a través de la sonda con una jeringa o bomba grande.
La nutrición también se puede administrar a través de una aguja en el brazo (por vía intravenosa). Este método también se conoce como nutrición parenteral total (TPA). TPA es una opción para personas con desnutrición severa y pérdida de peso; personas con una obstrucción en los intestinos y personas con enfermedades que imposibilitan la alimentación por sonda.10
Retiro del tubo y recuperación de la intubación
La extubación es el proceso de retirar un tubo traqueal. Por lo general, es más fácil y rápido sacar el tubo que ponerlo.
La extubación implica los siguientes pasos:
- Primero, se retira la cinta que sujeta el tubo en su lugar.
- A continuación, se desinfla el globo que sostiene el tubo en las vías respiratorias y se extrae suavemente el tubo.
Una vez que se retira el tubo, es posible que la persona deba esforzarse más para respirar por sí misma, especialmente si ha estado conectada a un ventilador durante mucho tiempo. Serán monitoreados de cerca durante este período.
La tos, la ronquera y el malestar son síntomas comunes después de la extubación, pero tienden a mejorar en unos pocos días.6
Referencias:
- Medline Plus. Intubación endotraqueal.
- Folino TB, McKean G, Parks LJ. Intubación nasotraqueal. In: StatPearls [Internet].
- Ball L, Pelosi P. Ventilación intraoperatoria y asistencia respiratoria postoperatoria. Educación BJA. 2017;17(11):357–362. doi:10.1093/bjaed/mkx025
- Tikka T, Hilmi OJ. Complicaciones del tracto respiratorio superior de la intubación endotraqueal. Br J Hosp Med (Londres). 2019 Aug;80(8):441-7. doi:10.12968/hmed.2019.80.8.441
- Capítulo 22. Intubación nasotraqueal. En: Reichman EF. eds. Procedimientos de medicina de emergencia, 2e. Colina McGraw; 2013.
- Artune CA, Hagberg CA. Extubación traqueal. cuidado de la respiración. 2014 Jun;59(6):991-10025. doi:10.4187/respcare.02926
- Greene NH, Jooste EH, Thibault DP y col. Un estudio del comportamiento de la práctica para el sitio de intubación endotraqueal para niños con cardiopatía congénita sometidos a cirugía: impacto del sitio de intubación endotraqueal en los resultados perioperatorios: un análisis de la base de datos de la Society of Thoracic Surgeons Congenital Cardiac Anesthesia Society. Analg. 2018. doi:10.1213/ANE.0000000000003594
- Ibarra-Sarlat M, Terrones-Vargas E, Romero-Espinoza L, Castañeda-Muciño G, Herrera-Landero A, Núñez-Enríquez JC. Intubación endotraqueal en niños: recomendaciones prácticas, ideas y direcciones futuras. In: Intech Open [Internet].
- Fremont RD, arroz TW. ¿Qué tan pronto debemos comenzar la alimentación intervencionista en la UCI? Curr Opin Gastroenterol. 2014 marzo; 30(2): 178–181. doi:10.1097/MOG.0000000000000047
- Colegio Americano de Gastroenterología. Nutrición enteral y parenteral.
- Medline Plus. Aprendiendo sobre ventiladores.
- Dumas G, Lemiale V, Rathi N, et al. Supervivencia en pacientes inmunocomprometidos que finalmente requieren ventilación mecánica invasiva: un análisis de datos de pacientes individuales agrupados. American Journal of Respiratory and Critical Care Medicine. Publicado en línea el 22 de marzo de 2021. doi:10.1164/rccm.202009-3575oc
- Medicina de Yale. Ventiladores y COVID-19: lo que necesita saber.
- Organización Nacional de Hospicio y Cuidados Paliativos. Entendiendo las directivas anticipadas.
Lea también:
Intubación traqueal: cuándo, cómo y por qué crear una vía aérea artificial para el paciente
Intubación endotraqueal: ¿Qué es VAP, neumonía asociada al ventilador?
Sedación y analgesia: fármacos para facilitar la intubación
Ansiolíticos y sedantes: papel, función y manejo con intubación y ventilación mecánica
Bronquitis y neumonía: ¿cómo distinguirlas?
Intubación: Riesgos, Anestesia, Reanimación, Dolor de garganta
¿Qué es la intubación y por qué se hace?



