گوشه پزشکی - مدیریت آریتمی واگیردی در بارداری
در مقایسه با جمعیت غیر باردار ، آریتمی قلبی در دوران بارداری نادر است و حدوداً 1.2 در هر 1000 خانم باردار است. با این حال ، آنها می توانند بر سلامت مادر و کودک تأثیر منفی بگذارند ، به خصوص اگر منجر به افت فشار خون شوند.
بنابراین ، رسیدگی سریع به آنها مهم است. علاوه بر این ، این مهم است که درک کنیم که مدیریت آریتمی در دوران بارداری به دلیل اثرات احتمالی داروهای ضد آریتمی و درمان برقی با آرام بخش ممکن است از نظر بیمار غیر باردار به میزان قابل توجهی متفاوت باشد. بنابراین ، این یک بررسی مختصر در مورد ارزیابی و مدیریت بیمار باردار است که ممکن است با ورم مفاصل تاکی به اورژانس مراجعه کند. برادی کاردی پاتولوژیک در دوران بارداری بسیار نادر است و در این مقاله فعلی پوشش نخواهیم داد.
مدیریت آریتمی تاکی کاردی در بارداری: سه مورد
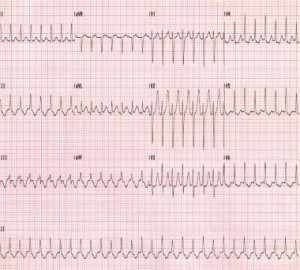
1 مورد: یک زن 37 ساله G1P0 در حدود 17 هفته سن بارداری با شکایت اصلی از قلب تند و سریع به بخش اورژانس (ED) مراجعه می کند. وی هرگونه سابقه پزشکی گذشته را انکار می کند. ضربان قلب وی 180 ضربان در دقیقه است اما در غیر این صورت علائم حیاتی او در حد طبیعی است. او درد سینه را انکار می کند. الکتروکاردیوگرام وی (EKG) در زیر نشان داده شده است:
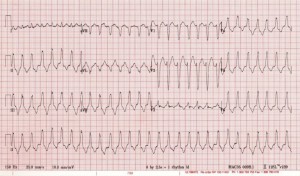
2 مورد: یک زن G21P1 ساله 0 در حدود 16 هفته بارداری با شکایت اصلی سنکوپ مطرح است. او با شکایت سرگیجه به ادویل می آید، اما هشدار و گرا است و قادر به گفتگو است. او از برخی درد های خفیف قفسه سینه شکایت دارد. ضربان قلب او 160 bpm است و فشار خون 85 / 60 mmHg است. علائم حیاتی دیگر آن در حد نرمال است.
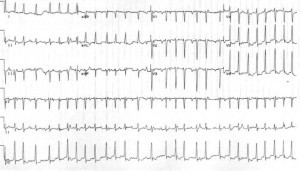
3 مورد: یک زن G40P4 3 ساله در حدود 12 هفته بارداری پس از احساس خارش در چند روز گذشته ارائه می شود. او درد قفسه سینه، انحراف و یا تنگی نفس را رد می کند. او هر گونه سابقه پزشکی گذشته را انکار می کند و هر دارویی را رد می کند. ضربان قلب اولیه او 165 bpm (نامنظم است) و فشار خون آن 130 / 80 mmHg است. EKG آن به شرح زیر است:
فیزیولوژی عمومی: مرور مختصر
آریتمی در دوران بارداری می تواند به دلایل مختلفی از جمله بیماری مادرزادی قلب ، کانال آلوپاتی و سایر بیماریهای ساختاری قلب باشد. مثالها شامل بیماری وولف پارکینسون ، بیماری سفید خون ، فشار خون بالا ریوی ، سندرم مارفان با ریشه آئورت گشاد شده ، دیسپلازی بطن راست آریتمی زا و حتی بیماری عروق کرونر است.
آنها همچنین می توانند به دلایلی باشند که معمولاً در بیماران غیر باردار مانند ایدیوپاتیک ، عفونت / سپسیس ، ناهنجاری های الکترولیت ، داروها ، سموم ، آمبولی ریوی و پرکاری تیروئید مشاهده می شود. مشابه جمعیت عمومی ، این علل باید هنگام ارزیابی علت اصلی آریتمی نیز مورد بررسی قرار گیرند.
برای برخی از بیماران باردار ، ممکن است ورم مفاصل از یک بیماری قلبی که قبلاً تشخیص داده شده یا یک بار برای اولین بار تشخیص داده شده باشد ، عود کند. با توجه به تغییرات و فشارهای فیزیولوژیکی زیادی بر روی سیستم قلبی عروقی ، بارداری می تواند باعث تحریک آریتمی در برخی از زنان مبتلا به بیماری های ساختاری تشخیصی نشده قلبی شود.
علاوه بر این ، در خانمهایی که به بیماری شناخته شده تاکی-آریتمی مشهور هستند ، بارداری ممکن است باعث افزایش خطر عود یا بدتر شدن دیس ریتمی شود. علاوه بر سابقه خانوادگی مرگ ناگهانی یا غیر قابل توضیح ، باید یک تاریخچه کامل خانوادگی و شخصی در مورد بیماری ساختاری قلب نیز بدست آید.
Palpitations معمولا آریتمی های خوش خیم و تهدید کننده حیات در بیماران باردار نادر هستند، اما ارزیابی جدی تر آریتمی ها همیشه از دیدگاه پزشکی اضطراری ضروری است. همانطور که قبلا ذکر شد، ارزیابی علل برگشت پذیر مانند عفونت، پرکاری تیروئید و سم است مهم است. با این حال، اگر هیچ علت اساسی وجود نداشته باشد و یا اگر بیمار ناپایدار باشد، مدیریت پزشکی و / یا برق ضروری است.
ریتم های نامتعادل
در هر بیمار ناپایدار، انجمن قلب آمریکا (AHA) توصیه های زیر را ارائه می دهد (همه توصیه های سطح C - دیدگاه اجماع کارشناسان، مطالعات موردی یا استاندارد مراقبت):
(الف) بیمار را در موقعیت مکانی چپ لبه سمت چپ قرار دهید تا فشرده سازی Aortocaville را کاهش دهد.
(ب) 100٪ اکسیژن توسط facemask برای درمان و جلوگیری از هیپوکسمی.
(c) در حالت مطلوب، دسترسی به داخل وریدی (IV) باید در بالای دیافراگم ایجاد شود تا اطمینان حاصل شود که داروها به اندازه کافی در گردش خون توزیع می شوند
(د) برای هر علت اساسی علائم بیمار ارزیابی شود.
با این حال ، دقیقاً همانطور که در بیماران غیر باردار با تاکی کاردی ناپایدار که باعث سازش همودینامیک می شود ، کاردیورژن مستقیم جریان مستقیم (DC) نیز نشان داده می شود. به طور کلی مشخص شده است که کاردیوورژن DC در تمام سه ماهه بارداری بی خطر است ، اما خطر کمی در ایجاد آریتمی جنین دارد. بنابراین ، اکیداً توصیه می شود که در صورت امکان ، انجام عمل جراحی قلب با نظارت همزمان بر جنین و در دسترس بودن سزارین اورژانسی (بخش C) انجام شود. زنان در مراحل بعدی بارداری باید لگن خود را به سمت چپ متمایل کنند تا از فشرده سازی ورید اجوف خلاص شود ، با این حال روند ، از جمله دوز برق ، در غیر این صورت همان روش در بیماران غیر باردار است. دوزهای بالاتر انرژی (تا 360J) در موارد نسوز هنوز هم برای مادر و جنین بی خطر است.
گزینه های داروی آرام بخش (برای قلب سازی)
این مقاله همچنین در نظر نگرفتن از آرامش در بارداری است. با این حال، برخی از مقالات عالی در مورد آرام بخش در حاملگی عبارتند از:
Neuman G، Koren G. جونز مادر: ایمنی جراحی روان در حاملگی. J Obste Gynaecol آیا می توانید 2013؛ 35 (2): 168-73.
Shergill AK، Ben-Menachem T، Chandrasekhara V و همکاران. راهنمایی برای آندوسکوپی در زنان باردار و شیرده. گوارشی Endosc. 2012؛ 76 (1): 18-24.
Tachyarrhythmias پایدار
اکثر آریتمی ها در دوران بارداری پایدار هستند و می توانند با درمان های محافظه کارانه مدیریت شوند. دارو درمانی باید در بیمارانی که علامت دار هستند و / یا دارای تاکی ریتمی هستند و ممکن است منجر به عوارض همودینامیکی یا فیزیولوژیک منفی شود. البته، هر گونه سازگاری همودینامیک حاد قابل توجهی باید ارائه کننده را در نظر بگیرد که قلب دیورتیک را در نظر بگیرد، همانطور که در بخش فوق ذکر شده است.
علاوه بر این، همانطور که قبلا بحث شده، باید یک تاریخچه کامل و فیزیکی به منظور جلوگیری از هر گونه علت برگشت پذیر از آریتمی مانند آمبولی ریه، پرکاری تیروئید، خونریزی یا عفونت انجام شود. سابقه قبلی و / یا سابقه بیماری قلبی ساختاری نیز برای دستیابی به آن مهم است. هنگامی که علل برگشت پذیر از بین می روند و یک تاریخ کامل به دست می آید، آریتمی پایدار پایدار نیاز به درمان دارویی را می توان در نظر گرفت.
خطر ابتلا به هرگونه دارویی بر روی مادر و جنین باید قبل از تجویز آن بررسی شود. بیشتر داروهای ضد آریتمی در دوران بارداری بطور منظم مورد مطالعه قرار نگرفته است ، بنابراین باید همه به عنوان بالقوه مضر در بارداری تلقی شوند.
بیشتر این داروها به جز گروه C و اداره دارو و مواد مخدر (FDA) به جز آمیودارون و آتنولول ، که به عنوان طبقه D. برچسب گذاری شده اند ، به عنوان بررسی ، دسته C به این معنی است که خطر را نمی توان رد کرد و هر دسته داروی C باید باشد. فقط در صورت استفاده از مزایای بالقوه از خطرات احتمالی جنین استفاده می شود. رده D به معنای وجود شواهد خطر است. ممکن است فواید این دارو وجود داشته باشد ، اما این که بیماران باید از خطرات دارو قبل از مصرف آن مطلع شوند.
لازم به ذکر است که از ژوئن سال 2015 ، FDA شروع به تغییر در برچسب زدن به مقوله بارداری کرده است و استفاده از حروف از مرحله خارج خواهد شد. به جای نامه ها ، یک خلاصه روایت مبتنی بر خطر ابتلا به هر دارو ارائه می شود.
هر دارویی که پس از 30 ژوئن 2015 به FDA ارسال شود بلافاصله از قالب جدید استفاده می کند و هرگونه داروی تجویز شده قبلی که پس از ژوئن 2001 تأیید شود ، طی 3-5 سال برچسب گذاری جدیدی خواهد داشت. از این پس ، اکثر این داروهای ضد آریتمی هنوز تحت عنوان برچسب طبقه قدیمی قرار دارند اما ممکن است در آینده تغییر کند.
خطر تاراتوژنیک نیز در هشت هفته اول پس از بارور شدن بیشتر است و بنابراین، باید توجه ویژه ای به زنان در اوایل بارداری که دارو مصرف می کنند (18) داده شود. این بدان معنا نیست که در مراحل دیگر حاملگی خطر وجود ندارد، اما خطر ابتلا به جنین پس از هشت هفته اول کاهش قابل توجهی دارد.
در نهایت باید یادآوری شود که بسیاری از تغییرات فیزیولوژیک بارداری بر متابولیسم دارو تاثیر می گذارد. برخی از این تغییرات عبارتند از: افزایش حجم پلاسما، کاهش پروتئین های پلاسما، تغییرات در ترخیص کلیه داروها و تغییر جذب گوارشی. سطح پروژسترون نیز افزایش می یابد، که می تواند متابولیسم کبدی را تحت تاثیر قرار دهد. بنابراين، اداره کمترین دوز موثر دارو در این جمعیت بیمار محتاطانه است.
نتیجه گیری
در حالی که تفاوت های چندانی وجود دارد، مدیریت آریتمی های تاکی کاردی در دوران بارداری کاملا مشابه بیمار غیر بارداری است. DC Cardioversion باید همیشه در بیماران با بی ثباتی همودینامیک انجام شود. Cardioversion فارماكولوژي آريتمي هاي قاعده اي و بطني در حالت پايداري صبور. هیچ دارو در بارداری کاملا بی خطر نیست، اما بیشترین امتیاز C را دارند در دوران بارداری و اگر مزایا بیش از خطر باشد، ممکن است دارو تجویز شود. آمیودارون و آتنولول دو دارو هستند که باید اجتناب شود در بیمار باردار، به خصوص در سه ماهه اول. کنترل میزان با مسدود کننده های بتا و یا مسدود کننده های کانال کلسیم در بیماران مبتلا به تاکیکاردی های سوپراتاکتنیکال است که نامزد فوری برای cardioversion نیستند. خطر سکته مغزی هنوز باید در نظر گرفته شود و در معرض خطر قرار گرفتن بیماران با LMWH باشد یا آنتاگونیست های ویتامین K (فقط در 2nd و 3rd سه ماهه و نه ماه گذشته بارداری). سرانجام، نظارت دقیق قلبی مادر و جنین و در دسترس بودن بخش اضطراری C باید در هر زمانی که دارو یا cardioversion نشان داده می شود در دسترس باشد. در نهایت، اما مهم است مشاوره در زمینه مراقبتهای بارداری و قلب و عروق احتیاط هر بار که یک بیمار باردار مبتلا به آریتمی غیرطبیعی تاکیکاردی به ED می دهد.
قطعنامه مورد
1 مورد: بیمار در این مورد است AVNRT شروع جدید. الکترولیت های او طبیعی ، عملکرد تیروئید طبیعی و روند عفونت منفی است. از آنجا که علائم حیاتی او در غیر این صورت پایدار هستند و درد قفسه سینه را انکار می کند ، آدنوزین 6mg IV فشار اداره می شود ریتم او به ریتم طبیعی سینوسی بازمیگردد و با پیگیری دقیق قلب و عروق، از خانه خارج میشود.
مورد 2: این بیمار است تاکی کاردی بطنی ناپایدار. او است بلافاصله با جریان مستقیم با cardiovted. در نهایت او تاکیکاردی مسیر خروج بطن راست (RV) یافت. زنان و زایمان با قلب و عروق مشورت شد و بیمار برای نظارت بر قلب مادر و جنین بستری شد. او در نهایت با یک مسدود کننده بتا برای پیشگیری و پیگیری قلب و عروق تخلیه شد.
3 مورد: آخرین بیمار فیبریلاسیون دهلیزی با پاسخ سریع بطن. کار او برای عفونت نیز منفی است و تست های عملکرد تیروئید و الکترولیت ها طبیعی هستند. از آنجایی که علائم او چندین روز حضور داشت، کنترل میزان انتخاب شد. متپرولول داده شد و او کنترل میزان کافی را به دست آورد. او قبل از cardioversion برای اکوکاردیوگرام پروستات بیمار پذیرفته شد و در نهایت او به ریتم طبیعی سینوس بازگشت.