
Pain management in the paediatric patient: how to approach the injured or aching children?
Pain management with children: pain is an unpleasant sensory and emotional experience that arises from actual or potential tissue damage
Pain assessment and treatment in the acutely injured child is challenging in the context of multiple factors impacting patient presentation and competing treatment priorities.
Nevertheless, untreated or under-treated pain following trauma leads to complications, such as hypoventilation, reduced oxygenation, increased stress response, increased cardiovascular output and muscle tension and rigidity. Pain also interferes with sleep, rest and healing.
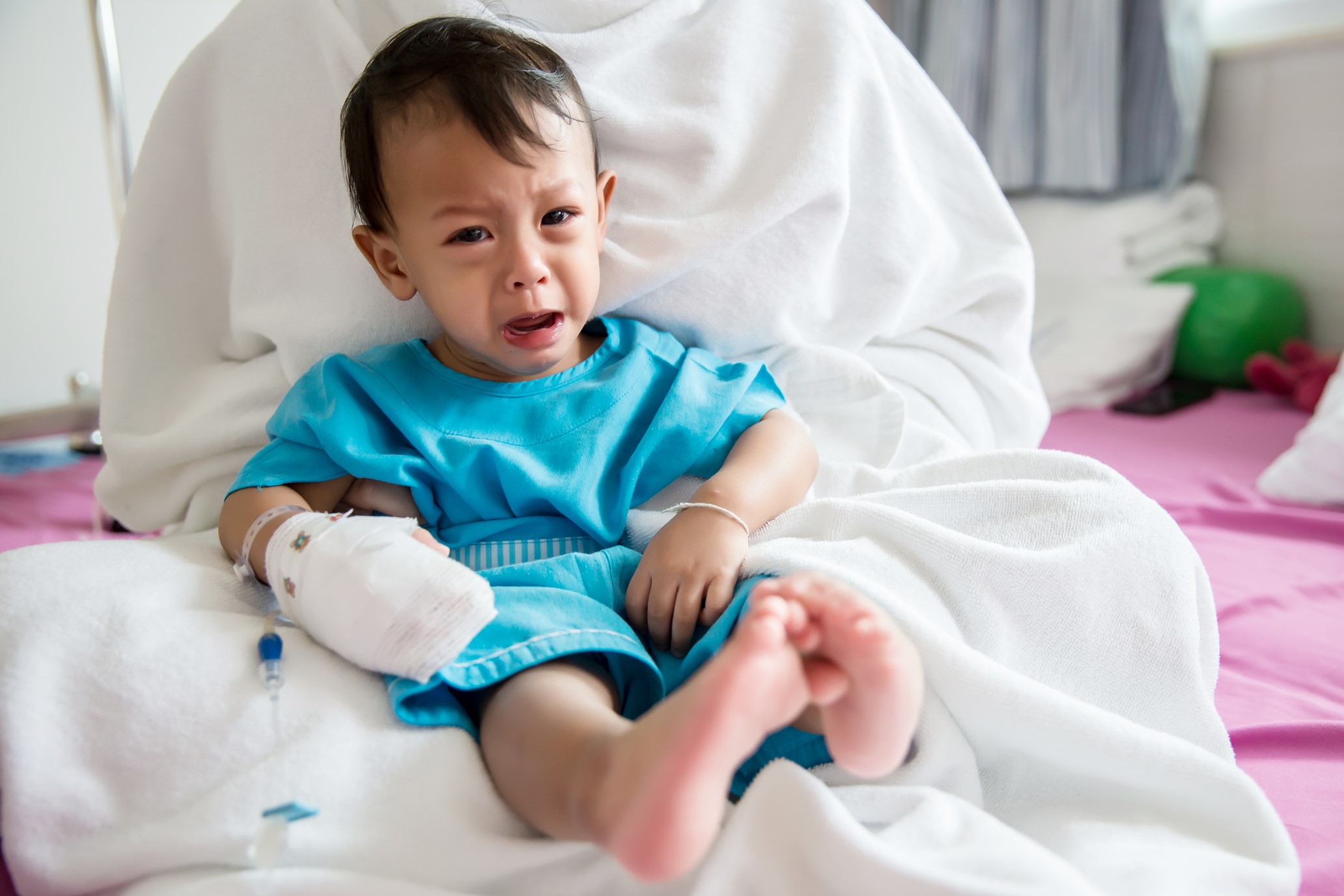
Assessing pain in injured children
Pain assessment in the injured child is difficult. In younger patients, pain and distress might be indistinguishable.
Acutely injured and traumatised children may not cooperate with pain assessment, especially in the absence of a parent or guardian. Intoxication, collar immobilisation, head injury and need for ventilation can further complicate pain assessment.
Pain self-report should be sought but may not always be attainable for the above reasons or simply due to developmental stage.
Regardless of the chosen approach, it is important to:
- Be systematic;
- Choose a developmentally appropriate pain assessment tool;
- Document findings, act and reassess.
Regular pain assessment is associated with improved pain management and increased satisfaction from patients, families and healthcare professionals.
Consistent use and staff familiarity with a chosen assessment tool within individual centers is key to successful pain management, along with reassessment following analgesic intervention.
Pain assessment tools in children
- Many different types of pain-assessment tools exist, and they are discussed separately below.
- Ideally the pain tools used should have a common numeric for consistency and clarity (e.g. all out of 10).
- To get the best results from pain assessment tools, they should be explained to the child rather than just being shown, and a response should be expected, eg “This is a way for you to tell me about how much pain you have. It shows from no pain to a lot of pain. Can you show me how much pain you have at the moment?” will produce better results than, “What’s your pain score?”
Self report or Numeric rating scale
- For children over 7 years, who are verbal and numerate
- Ask the child if he/she has any pain.
- Explain the scale and ask the child to rate the severity of their pain.
Using numeric rating scales or self report is more difficult during severe acute pain episodes. Instead try asking, “Do you have no pain, a little pain or a lot of pain?” or use a Faces or Behavioural Pain Scale.
*Used with permission of the U.S. Agency for Healthcare Research and Quality (AHRQ), successor to the Agency for Health Care Policy and Research (AHCPR).
Practical point: Showing the child a numeric rating scale (0-10, where 0 is no pain and 10 is the worst pain) will make this easier than if the child has to imagine a scale.
Faces pain scale in children
- For verbal children aged 4 to 12 years
- Ask the child if he/she has any pain.
- Explain the scale and ask the child to rate the severity of their pain.
Practical point: Older children who are less numerate may prefer to use a Faces Pain Scale over a Numeric Scale.
Children under 3 years can rarely use faces scales, but many young children can still give a basic report of “a little sore” or “hurts a lot”.
Behavioural pain scale
- For children who cannot self-report
- The FLACC Scale is recommended for pain assessment in young children with acute pain
FLACC scale
Each category (face, legs, activity, cry, consolability) is scored separately on a 0-2 scale, for a total score between 0 and 10.
Practical point: The FLACC scale is also a useful tool for older children who cannot self-report, such as children with cognitive impairment or intellectual disability. Caregivers may also provide valuable insight in the assessment of these patients.
Children’s pain assessment tools (FPS-R, Numeric Rating Scale and FLACC) are available from RCH on small pink laminated cards that fit onto staff.
Physiological signs of pain in children
Physiological signs of pain may be seen only briefly after the onset or worsening of pain and can quickly return to normal.
Some of these signs include: tachycardia, hypertension, tachypnoea, sweating, dilated pupils, sweating and skin colour changes.
In the trauma setting, these physiological signs can be due to many causes other than pain such as shock, hypovolaemia, anxiety, fear or anger.
Practical Point: Physiological signs[G1] are most useful to assess procedural pain, where there is a obvious relationship in time between the painful stimulus and observed changes.
Absence of these signs does NOT mean the child has no pain.
Pain Management in children: Parents’ input
Ask the parent or caregiver about their child’s responses and behaviour.
You may ask:
- How does your child normally behave?
- What sort of temperament does your child have?
- How does your child usually respond to pain or stressful situations?
- Do you think your child is in pain? How much?
It is important to acknowledge that some parents or caregivers may have never seen their child experiencing severe pain before, so may not recognise the signs.
Caregivers and medical staff have been scientifically shown to underscore pain when compared to the individual child’s score.
Parents may also underestimate their child’s pain due to other factors: fear of opioids, not wanting their child to have any drugs, their own feelings, past experiences with pain and pain management, wanting their child to be brave, or relief that you are caring for their child.
Managing pain in injured children
Pain management in the trauma setting should be integrated to the systematic approach outlined in this manual.
In the case of moderate to severe trauma, where the findings of the primary survey mandate IV access, IV opioids will be the analgesic method of choice.
The intraosseous route may also be used in these patients.
Non-opioid analgesics should be used for their opioid-sparing effect.
Paracetamol should be administered orally to patients that are conscious and stable; the IV formulation can be used in severely injured patients.
NSAIDs are contraindicated in acute moderate to severe trauma as their use can lead to platelet dysfunction and renal impairment if renal blood flow is compromised.
However, oral ibuprofen can be administered if there is no concern for bleeding or potential for renal injury.
Principles of pain management
The general principles of pain management in children, as per WHO guidelines (2012)[3], are the following:
– Use analgesic treatments in two steps according to the child’s level of pain severity:
- for mild pain, use paracetamol and ibuprofen as first options
- for moderate to severe pain, an opioid should be considered
– Treat pain at regular intervals:
- children should receive regular analgesia for persistent pain, as opposed to administration on “as needed” basis
- “rescue doses” should be available for intermittent and breakthrough pain
– Treat pain by the appropriate route:
- analgesics should be administered to children by the simplest, most effective, and least painful route
- when IV access is not required but the patient experiences severe pain, such as with isolated limb injury, intranasal fentanyl is a good alternative to IV morphine
- IM injections are NOT recommended for analgesia following trauma (painful administration and variable absorption in haemodynamic compromise)
– Tailor pain treatment to the individual child:
- opioid analgesics should be titrated on an individual basis as there is no predictable or maximal correct dose
- use other pain reduction methods tailored to specific injury (see Analgesia for specific situations section below)
- use non-pharmacological methods such as distraction (see Helping children with pain)
Giving Opioids Safely
Parenteral opioids are the gold standard for pain management in moderate to severe trauma.
Morphine is the most common first line choice as it is readily available.
Patients may have received opioids during pre-hospital care and further doses may be titrated.
Giving opioids by intravenous bolus:
- Ensures rapid onset of effect, within 5-10 minutes
- Is the best route for rapid relief of pain, particularly following trauma.
- To administer, divide the dose and give in increments, titrating to effect.
- Adjust the dose if sedatives already given as may precipitate respiratory depression
- Give with caution if low BP, hypovolaemia or shocked, but do NOT withhold.
Giving opioids by intranasal route
- Has similar onset of effect to intravenous route
- Is the best route if no IV cannula is present, but requires more patient cooperation
- Is less readily titratable than via IV route
Monitoring after administering opioids:
Includes the following observations:
- Sedation level (an early sign of central nervous system depression)
- Respiratory rate: rate, depth and effort +/- O2 saturations, keeping in mind that respiratory depression is a late sign
- Heart rate
- Pain score
Practical point: If the patient is still in pain after receiving a loading dose, assuming there is no airway compromise or reduced level of consciousness, further IV opioids may be titrated. Further doses of morphine should be given at no less than 10-minute intervals, using 10-20% of the loading dose. Repeat loading may be indicated if pain is severe.
Management of opioid-induced respiratory depression (OIRD) or ventilatory impairment (OIVI)
If respirations are depressed:
- Stop administering opioid
- Stimulate the patient (shake gently, call by name, ask to breathe)
- Administer oxygen
- If required, administer low dose naloxone (Narcan) : 2mcg/kg, (maximum 100mcg)
If patient cannot be roused or is apnoeic following opioids:
- Administer resuscitation dose of naloxone (Narcan): 10mcg/kg IV (max 400mcg)
- Can be repeated once after 2 minutes (max 800mcg)
- Monitor patient closely
- May need to be repeated every 20–60 minutes due to naloxone’s short duration of action
Other agents
– Ketamine
- Used as second- or third-line analgesic agent in the major trauma ED setting, usually in children aged 2 years and above (avoid in children <12 months)
- Analgesic loading dose = max 0.5mg/kg IV; continued dosing 0.1-0.2 mg/kg IV every 10 min (ie. 10% of an anaesthetic dose)
– Benzodiazepines
- Used for their muscle relaxant, anxiolytic, and sedative properties (eg.escalating distress not responding to opioid titration)
- Midazolam has a rapid onset and provides antegrade amnesia
- Midazolam dose = 0.05-0.1mg/kg IV (max 5mg); 0.5mg/kg PO (max 20mg)
CHILD HEALTH: LEARN MORE ABOUT MEDICHILD BY VISITING THE BOOTH AT EMERGENCY EXPO
Analgesia for specific situations
IV insertion/venipuncture
- EMLA or amethocaine gel prior to procedure (see table above), if time allows
- Coolsense device (where available) cools the skin and is effective within minutes of application
Eye examination
- Amethocaine 0.5% drops (+/- cycloplegic to reduce iris spasm)
Nasopharynx
- Co-phenylcaine spray or lignocaine spray
Indwelling urinary catheters
- Lignocaine gel (male AND female)
Wounds
- Lignocaine infiltration to site
Practical point: Reduce pain of injection of local anaesthesia by using the smallest possible needle, warming the solution and injecting slowly.
Drain insertion
- EMLA or amethocaine gel prior to procedure, if time allows
- Lignocaine infiltration to site
- Consider procedural sedation (see procedural section below)
Limb fractures
- Immobilise with splint or traction
- Elevate limb when possible or find most comfortable positioning
- IN fentanyl provides rapid relief for severe pain prior/without IV access
- Consider performing a femoral nerve block for fractured femur, ideally using bupivacaine (eg 1.5 – 2mg/kg) for longer duration.
Burns
- First aid instruction is to cool the burnt area for 20minutes in cool running water. Then apply plastic (cling) wrap to burn wound to aid analgesia
- IN fentanyl or IV morphine are good options to provide rapid analgesia
- Consider procedural sedation (see procedural section below) to apply or change dressing
Practical point: In the setting of fractures and circumferential burns, compartment syndrome must be considered if pain and opioid requirements increase rapidly.
Head injury
- Assess whether presentation is due to pain vs. confusion
- Consider IV paracetamol as a first line intervention where available and then titrate small increments of IV morphine to effect
- Take particular care with the use of morphine if hypotensive, hypovolaemic, shocked and deteriorating conscious state
Ventilated patients
- Patients may require sedation to tolerate ETT
- Consider the following infusions, especially if paralysed:
Morphine 10-40mcg/kg/h or Fentanyl 0.3-1.2mcg/kg/h, and
Midazolam 1-4mcg/kg/min
Non pharmacological management of pain
The following list outlines what can be done to help children manage their pain.[4]
- Having a parent or other special person present. Children feel more secure with their parents there.
- Simple, accurate information about what is going on. Explain things slowly, in very small bits and repeat as often as needed.
- Children should be helped to ask questions and express feelings.
- Giving a child some control over treatment. For example, a child who decides whether to sit in a lap or a chair for an injection will probably feel less pain than a child that has no choice.
- Deep and steady breathing can help reduce pain and allow the child some control.
- Distracting the child from the pain. Talking, video games, breathing exercises, blowing bubbles, television, music, pop-up books, reading and being read to, are all distractions.
- Use the child’s imagination to change from being anxious and frightened to being relaxed and calm. Focusing the child’s attention on a familiar past activity, or telling or reading a favourite story, can help.
- Use suggestions for pain relief, such as, “Let the pain just drain away down and out of your body into the bed and away…good…that‘s it, let it go.” Use the child’s own language and the child’s favourite activities or experiences.
- Playing/being silly. Children relax and forget about their worries when they play.
- Relaxation is useful for adolescents. Special teaching can be given by a psychologist, nurse or other health professional. Relaxation can reduce anxiety, nausea and vomiting and pain.
- Comforting touch. This includes stroking, swaddling, holding, rocking, caressing, cuddling and massaging. Cuddling is nature’s own pain remedy.
- Heat, cold and vibration can relieve pain. Ice wrapped in a cloth eases some disease and procedural pain. Heat is useful for muscle pain. Vibration, either by gentle tapping or some other mechanical method, can block pain.
- Positive feedback. Remind the child “you are doing great” or “we’re nearly finished”.
Things that don’t help with the pain and can make it worse[4]:
- Lying to children about painful procedures.
- Ridiculing or making fun of the child by saying things like “Only babies cry”.
- Using needles as a threat. Lies and threats teach children to distrust and be fearful.
- False reassurance. Saying it wont hurt when you know it will.
- Having very high expectations of the child. It’s not useful to make expectations so high that children feel stressed by them.
- Talking about the feelings too much. Saying “I know you’re worried/scared” may lessen the child’s coping ability.
- Focusing too much on the pain or potential pain. Saying “it will really hurt a lot” is a bad idea. Firstly it might not; secondly it encourages children to expect the worst.
PROCEDURAL SEDATION
Once stabilised, trauma patients may require sedation for procedures to be performed in the acute setting.
Procedures suitable for procedural sedation include vascular access, laceration repair, burn dressing, chest drain insertion, fracture reduction and foreign body removal.
Nitrous oxide
- Can be used as sole agent for procedures associated with pain and anxiety
- Has the advantage of rapid onset and offset of effect along with amnestic properties
- Increased risk of airway complications in children less than 2 years
- Should be combined with an analgesic to perform very painful procedures
- Use of nitrous oxide at 50-70% concentration is safe
- Can lead to expansion of trapped air: avoid in chest trauma (where there is a possibility of a pneumothorax) and in head injury if there is a risk of intracranial air (pneumocephaly).
Ketamine
- Potent sedative, amnestic, analgesic and anaesthetic agent
- Does not reduce respiratory drive at standard doses
- Increased risk of airway complications in children less than 12 months
- Requires the presence of a an airway-competent physician
- Loading dose of 1-1.5 mg/kg IV over 1-2 min, further incremental doses of 0.5mg/kg IV if sedation is inadequate or longer sedation is necessary
OTHER CONSIDERATIONS
The need for pain management in paediatric trauma extends beyond the acute presentation.
Subacute to long-term issues related to pain include some of the following:
Opioid tapering and wean
- Once able to tolerate oral intake, patients can transition from parenteral to oral opioids
- For transition to oral opioid, calculate total IV morphine dose equivalent given in last 24h
- If greater than 0.5 mg/kg/day of IV morphine equivalent was given, 50-80% the total dose is given as long-acting with an immediate-release opioid prescribed as a rescue. The ratio to covert to oral morphine from IV is 3 times and to convert to oral oxycodone is 2 times.
- Targin is a long acting formulation with less constipating side effects (CR Oxycodone in combination with CR naloxone) and is used in preference to CR Oxycodone =Oxycontin (where available).
- MS Contin granules are used preferentially when nasogastric or nasojejenal tube is the route for administration.
- Major trauma victims may have received parenteral opioids over a prolonged period and are at risk of withdrawal. These patients should be weaned from oral opioids by 10-20% per day over 5-10 days.
Neuropathic pain
- Trauma victims can experience neuropathic pain secondary to thermal or mechanical nerve injuries.
- Antineuropathic medications can reduce opioid requirements in nociceptive pain and are more effective than opioids in neuropathic pain management, such as amitriptyline 0.5-2mg/kg and gabapentinoids eg gabapentin 5-10mg/kg bd to tds.
- Dose reduction in renal impairment is a consideration.
Neurogenic pruritus
- Neurogenic pruritus occurs in 80-100% of burns
- Pharmacological strategies used to treat pruritus in burns include: antihistamines, amitriptyline, topical treatments such as local anaesthetics, colloidal oatmeal, aloe vera and moisturizer, ondansetron and gabapentinoids
Sleep disturbance, anxiety and depression
Trauma patients are at high risk of sleep disturbance for multiple reasons:
- physiological stress response, psychological distress and sleep disruption from care requirements
- Consider non-pharmacological and pharmacological measures to regulate the sleep-wake cycle (eg. good sleep hygiene, light therapy, benzodiazepine [short term use] and melatonin 0.1mg/kg nocte, where available)
- Anxiety and depression is common following major trauma and affects the experience of pain
- Antidepressant drugs can be prescribed and are used for their psychotropic as well as antineuropathic effects
References
Craig KD et al: Developmental changes in infant pain expressions during immunization injections. Soc Sci Med 1984, 19(2): 1331-1337;
Katz E, Kellerman J, Siegal S: Behavioural distress in children with cancer undergoing medical procedures: developmental considerations. J Consult Clin Psychol 1980, 48(3): 356365.
WHO Guidelines on the Pharmacological Treatment of Persisting Pain in Children with Medical Illnesses. Geneva: World Health Organization; 2012. Available from: https://www.ncbi.nlm.nih.gov/books/NBK138354
Pain, Pain Go Away: Helping Children with Pain. McGrath, Finley, Ritchie & Dowden, 2nded., 2003.
Further reading
Websites
www.rch.org.au/anaes/pain_management/Childrens_Pain_Management_Service_CPMS – Children’s Pain Management Service, RCH, Melbourne.
pediatric-pain.ca/ – The Center for Pediatric Pain Research
www.iasp-pain.org/ – International Association for the Study of Pain
Books/Journal Articles
McGrath PJ, Stevens BJ, Walker SM and Zempsky WT. Oxford Textbook of Paediatric Pain. Oxford University Press, First edition, 2013. Contains chapter 18 which is dedicated to pain management in paediatric trauma and burns with review of the literature and details on pharmaceutical management.
Twycross A, Dowden and Stinson J. Managing Pain in Children: A Clinical Guide for Nurses and healthcare Professionals. John Wiley & Sons Ltd., Second edition, 2014. User-friendly manual with practical approach to paediatric pain; includes chapters on pain assessment, acute and procedural pain management.
Schug SA, Palmer GM, Scott DA, Halliwell R and Trinca J. Acute Pain Management: Scientific Evidence. Australian and New Zealand College of Anaesthetists and Faculty of Pain Medicine, Fourth edition, 2015. Comprehensive and up-to-date review of body of evidence in acute pain management, entire section (Chapter 9) dedicated to the paediatric patient including assessment tools, analgesics, blocks and non-pharmacological interventions.
WHO Guidelines on the Pharmacological Treatment of Persisting Pain in Children with Medical Illnesses. Geneva: World Health Organization; 2012. Available from: www.ncbi.nlm.nih.gov/books/NBK138354 International guidelines on pain management in children, good overview and easy read.
Roback MG, Carlson DW, Babl FE, et al. Update on pharmacological management of procedural sedation for children. Curr Opin Anaesthesiol 2016;29 Suppl 1:S21-35. Recent review of various procedural sedation agents and regimens to use in the acute setting.
Read Also:
Emergency Live Even More…Live: Download The New Free App Of Your Newspaper For IOS And Android
Do You Have Episodes Of Sudden Tachycardia? You May Suffer From Wolff-Parkinson-White Syndrome (WPW)
Knowing Thrombosis To Intervene On The Blood Clot
Pericarditis In Children: Peculiarities And Differences From That Of Adults
In-Hospital Cardiac Arrest: Mechanical Chest Compression Devices May Improve Patient Outcome
Chest Pain In Children: How To Assess It, What Causes It
Stress And Distress During Pregnancy: How To Protect Both Mother And Child


