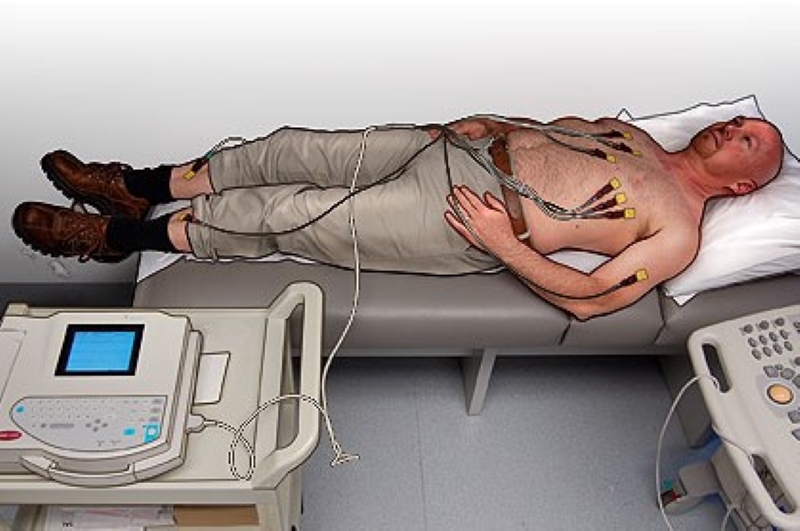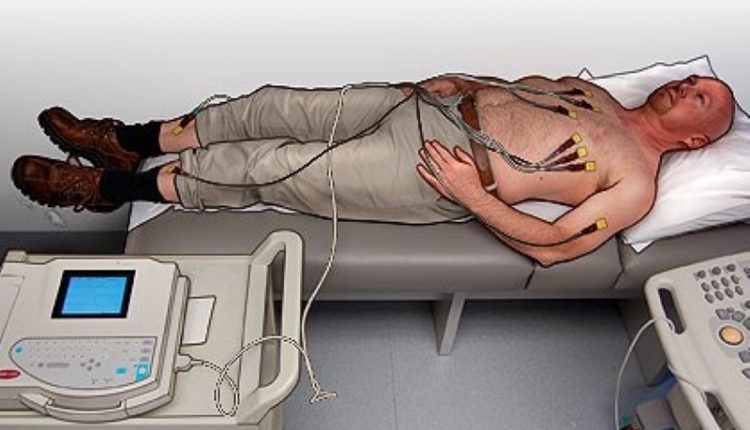
इलेक्ट्रोकार्डियोग्राम: प्रारंभिक प्रक्रियाएं, ईसीजी इलेक्ट्रोड प्लेसमेंट और कुछ सुझाव
यदि रोगी पहली बार इलेक्ट्रोकार्डियोग्राम (ईसीजी) कर रहा है, तो बचाने वाले, डॉक्टर या नर्स को रोगी को - उसकी समझ के स्तर के उपयुक्त शब्दों में - इलेक्ट्रोकार्डियोग्राम के चरण और उपयोगिता के बारे में बताना चाहिए।
इलेक्ट्रोकार्डियोग्राम के साथ आगे बढ़ने से पहले, जांच करना आवश्यक है
- चाहे कोई हृदय रोग हो;
- रोगी कौन सी दवाएं ले रहा है;
- परीक्षण के लिए उपयोग की जाने वाली सामग्री से कोई एलर्जी (उदाहरण के लिए विद्युत संकेतों के चालन को सुविधाजनक बनाने के लिए उपयोग किया जाने वाला जेल);
- इलेक्ट्रॉनिक उपकरणों की उपस्थिति जो अनुरेखण (जैसे पेसमेकर) या धातु की वस्तुओं (जैसे हार और कंगन) को बदल सकती है;
- ट्राइकोटॉमी की संभावित आवश्यकता (यदि रोगी के पास बहुत अधिक बाल हैं जो इलेक्ट्रोड का पालन करने से रोकते हैं);
- रोगी के महत्वपूर्ण पैरामीटर, विशेष रूप से रक्तचाप और हृदय गति।
रोगी से पूछा जाता है
- अपनी छाती, टखनों और कलाइयों को उजागर करने के लिए और यदि संभव हो तो सोफे पर लापरवाह स्थिति (पेट के ऊपर) ग्रहण करने के लिए;
- आराम करने के लिए और कुछ मिनटों के लिए न बोलने के लिए।
परीक्षण से आधे घंटे पहले, रोगी को धूम्रपान और कॉफी या शराब पीने से बचना चाहिए।
छह इलेक्ट्रोड की स्थिति
छह प्रीकोर्डियल लीड्स को स्थापित करने के लिए:
- पहचानें कि V1 इलेक्ट्रोड को कहाँ रखा जाए (लाल): इसे रोगी के बाईं ओर रखें; एक संदर्भ के रूप में सुप्रास्टर्नल फोसा (डिंपल जहां हंसली जुड़ती है, उरोस्थि के शीर्ष पर देखा जा सकता है) का उपयोग करते हुए, इसके ऊपर बाएं हाथ का अंगूठा रखें। पहली इंटरकोस्टल स्पेस को तर्जनी के साथ देखें (दाईं ओर और अंगूठे की तुलना में थोड़ा नीचे), यहां से दूसरी जगह को मध्य उंगली से, तीसरी को अनामिका से और अंत में उंगली से ढूंढना स्वचालित होगा। छोटी उंगली आपको चौथा दाहिना पैरास्टर्नल इंटरकोस्टल स्पेस मिलेगा: वहां V4 स्थित होगा।
- V2 (पीला): V1 के ठीक बाईं ओर, उरोस्थि के विपरीत दिशा में आपको चौथा बायां पैरास्टर्नल इंटरकोस्टल स्पेस मिलेगा, वहां आपको V4 की स्थिति बनानी चाहिए। महत्वपूर्ण: उरोस्थि औसतन 2 सेंटीमीटर से अधिक चौड़ी नहीं होती है, इसलिए V4 और V1 इससे अधिक दूर नहीं होने चाहिए।
- स्थिति V3 (हरा) और V4 (भूरा): पहली स्थिति V4, बाएं हंसली का पता लगाएं और हड्डी के साथ एक बिंदु आधे रास्ते को ठीक करें। फिर V2 के कॉस्टल रेफरेंस के साथ फिंगर तकनीक के साथ 5वें इंटरकोस्टल स्पेस की सराहना करें। अब उस बिंदु का पता लगाएं जहां आप V4 को हंसली के मध्य से नीचे की ओर जाने वाली रेखा के चौराहे पर रखते हैं और अंत में 5वें इंटरकोस्टल स्पेस से मिलते हैं। वहां आप V4 इलेक्ट्रोड लगाते हैं। V3 को V2 और V4 के बीच की रेखा के बीच बिंदु पर रखा जाना चाहिए, जहां भी यह बिंदु स्थित है, भले ही महिलाओं में स्तन मौजूद हों (इलेक्ट्रोकार्डियक सिग्नल का पता लगाने से नहीं रोकता है)।
- स्थिति V5 (काला): पूर्वकाल अक्षीय रेखा का पता लगाएं, कमोबेश जहां अक्षीय पायदान शुरू होता है, और इस रेखा के साथ, 5 वीं इंटरकोस्टल स्पेस खोजें: वहां स्थिति V5।
- स्थिति V6 (बैंगनी): मध्य अक्षीय रेखा का पता लगाएं (जहां अक्षीय खोखला शुरू होता है) और इस रेखा के साथ, 5 वीं इंटरकोस्टल स्पेस खोजें: वहां स्थिति V6। ध्यान रखें कि V5 और V6 V4 के संबंध में थोड़ा ऊपर उठते हैं, क्योंकि पसलियां ऊपर की ओर अवतल होती हैं।
इलेक्ट्रोकार्डियोग्राम, चार परिधीय लीडों की स्थिति
चार पेरिफेरल लीड्स को स्थापित करने के लिए, कलर कोड को ध्यान में रखें:
- लाल: दाहिना हाथ
- काला: दाहिना पैर
- हरा: बायां पैर
- पीला: बायां हाथ
अंतिम जांच
ये इलेक्ट्रोड को डिस्कनेक्ट करने से पहले या, यदि कोई मॉनिटर है, तो प्रिंट करने से पहले किया जाता है:
- दिनांक और नाम की उपस्थिति (और सटीकता);
- अंशांकन संकेत और मुद्रण गति का सत्यापन;
- निशान की गुणवत्ता:
- सभी सुरागों की उपस्थिति;
- आइसोइलेक्ट्रिक लाइन की स्थिरता;
- झटके और प्रत्यावर्ती धारा से कलाकृतियों की अनुपस्थिति;
- गलत इलेक्ट्रोड प्लेसमेंट के संकेतों की खोज करें।
यदि ईसीजी इलेक्ट्रोड को सही ढंग से रखा गया है, तो एक स्वस्थ रोगी के निशान के समान परिणाम होना चाहिए:
- गैर-शारीरिक इलेक्ट्रोकार्डियोग्राफिक परिवर्तनों की जांच करें और यदि नहीं, तो इलेक्ट्रोड की स्थिति बदलें, या मूल्यांकन और निदान के लिए चिकित्सक के ध्यान में ट्रेस लाएं।
जटिलताओं
आवेदन के समय या त्वचा की संवेदनशीलता के कारण इलेक्ट्रोड के लंबे समय तक उपयोग के बाद कभी-कभी त्वचा की अभिव्यक्तियां (जैसे त्वचा की लाली या खुजली) हो सकती हैं।
सलाह
निम्नलिखित युक्तियों और सूचनाओं को ध्यान में रखें
- पानी विद्युत आवेग का सबसे अच्छा संवाहक है, इसलिए एक अच्छा ईसीजी प्राप्त करने के लिए आपको मादक कीटाणुनाशकों का उपयोग नहीं करना चाहिए। यह और खराब दिखेगा। यदि आपके पास स्टॉकिंग्स या पेंटीहोज हैं, तो धुंध को अच्छी तरह से गीला करें (उन्हें टपकना चाहिए) और इससे बिजली का संचालन करने में मदद मिलेगी;
- रिकॉर्डिंग में सुधार करने वाला एक कारक हड्डी के विमानों पर इलेक्ट्रोड की नियुक्ति है, जो वसा से बेहतर आचरण करता है। इस कारण से, बाह्य उपकरणों के लिए हमेशा टिबिया और कलाई के पिछले हिस्से को चुनें;
- इलेक्ट्रोड को सही ढंग से पोजिशन करना, क्योंकि जीवन रक्षक इलेक्ट्रोकार्डियोग्राफिक असामान्यताओं का पता लगाना इसी पर निर्भर करता है। खराब इलेक्ट्रोड प्लेसमेंट ईसीजी के परिणामों को बहुत प्रभावित कर सकता है।
एक विच्छेदित अंग वाले रोगी में इलेक्ट्रोकार्डियोग्राम
जिन रोगियों के एक या एक से अधिक अंग कट चुके हैं, इलेक्ट्रोड को अंग के स्टंप पर या अंग की जड़ पर किसी भी बिंदु पर लगाया जा सकता है।
प्रत्येक अंग को वास्तव में, विद्युत दृष्टिकोण से, कम प्रतिरोध वाला एक खंड माना जाता है, ताकि विद्युत क्षमता अनिवार्य रूप से इसके सभी बिंदुओं पर समान हो।
बेशक, इस तरह के एक जटिल विषय को एक लेख में समाप्त नहीं किया जा सकता है: अधिक विवरण का पालन किया जाएगा।
यह भी पढ़ें
द कार्डियोवास्कुलर ऑब्जेक्टिव एग्जामिनेशन करना: द गाइड
इलेक्ट्रोकार्डियोग्राम (ईसीजी) क्या है?
ईसीजी: इलेक्ट्रोकार्डियोग्राम में तरंग विश्लेषण
ईसीजी क्या है और इलेक्ट्रोकार्डियोग्राम कब करना है
एसटी-एलिवेशन मायोकार्डियल इंफार्क्शन: स्टेमी क्या है?
हस्तलिखित ट्यूटोरियल वीडियो से ईसीजी प्रथम सिद्धांत
ईसीजी मानदंड, केन ग्राउर से 3 सरल नियम - ईसीजी वीटी को पहचानते हैं
रोगी का ईसीजी: एक इलेक्ट्रोकार्डियोग्राम को सरल तरीके से कैसे पढ़ें
ईसीजी: क्या पी, टी, यू तरंगें, क्यूआरएस कॉम्प्लेक्स और एसटी सेगमेंट संकेत देते हैं
इलेक्ट्रोकार्डियोग्राम (ईसीजी): यह किस लिए है, जब इसकी आवश्यकता होती है
स्ट्रेस इलेक्ट्रोकार्डियोग्राम (ईसीजी): टेस्ट का अवलोकन
होल्टर के अनुसार डायनामिक इलेक्ट्रोकार्डियोग्राम ईसीजी क्या है?
होल्टर के अनुसार पूर्ण गतिशील इलेक्ट्रोकार्डियोग्राम: यह क्या है?
कार्डिएक रिदम रिस्टोरेशन प्रक्रियाएं: इलेक्ट्रिकल कार्डियोवर्सन
कार्डिएक होल्टर, 24 घंटे के इलेक्ट्रोकार्डियोग्राम की विशेषताएं
परिधीय धमनीविस्फार: लक्षण और निदान
एंडोकैवेटरी इलेक्ट्रोफिजियोलॉजिकल स्टडी: इस परीक्षा में क्या शामिल है?
कार्डिएक कैथीटेराइजेशन, यह परीक्षा क्या है?
इको डॉपलर: यह क्या है और इसके लिए क्या है?
Transesophageal इकोकार्डियोग्राम: इसमें क्या शामिल है?
बाल चिकित्सा इकोकार्डियोग्राम: परिभाषा और उपयोग
हृदय रोग और खतरे की घंटी: एनजाइना पेक्टोरिस
नकली जो हमारे दिल के करीब हैं: हृदय रोग और झूठे मिथक
स्लीप एपनिया और हृदय रोग: नींद और हृदय के बीच संबंध
मायोकार्डियोपैथी: यह क्या है और इसका इलाज कैसे करें?
शिरापरक घनास्त्रता: लक्षणों से लेकर नई दवाओं तक
सायनोजेनिक जन्मजात हृदय रोग: महान धमनियों का स्थानांतरण
हृदय गति: ब्रैडीकार्डिया क्या है?
चेस्ट ट्रॉमा के परिणाम: कार्डिएक कॉन्ट्यूशन पर ध्यान दें
हार्ट बड़बड़ाहट: यह क्या है और लक्षण क्या हैं?
शाखा ब्लॉक: कारणों और परिणामों को ध्यान में रखना
कार्डियोपल्मोनरी पुनर्जीवन युद्धाभ्यास: लुकास चेस्ट कंप्रेसर का प्रबंधन
सुप्रावेंट्रिकुलर टैचीकार्डिया: परिभाषा, निदान, उपचार और रोग का निदान
टैचीकार्डिया की पहचान करना: यह क्या है, इसका क्या कारण है और टैचीकार्डिया पर कैसे हस्तक्षेप करना है?
मायोकार्डियल इन्फ्रक्शन: कारण, लक्षण, निदान और उपचार
महाधमनी अपर्याप्तता: कारण, लक्षण, निदान और महाधमनी regurgitation का उपचार
जन्मजात हृदय रोग: महाधमनी बाइकस्पिडिया क्या है?
आलिंद फिब्रिलेशन: परिभाषा, कारण, लक्षण, निदान और उपचार
वेंट्रिकुलर फाइब्रिलेशन सबसे गंभीर कार्डिएक अतालता में से एक है: आइए इसके बारे में जानें
आलिंद स्पंदन: परिभाषा, कारण, लक्षण, निदान और उपचार
सुप्रा-महाधमनी चड्डी (कैरोटिड्स) का इकोकोलोरडॉप्लर क्या है?
लूप रिकॉर्डर क्या है? होम टेलीमेट्री की खोज