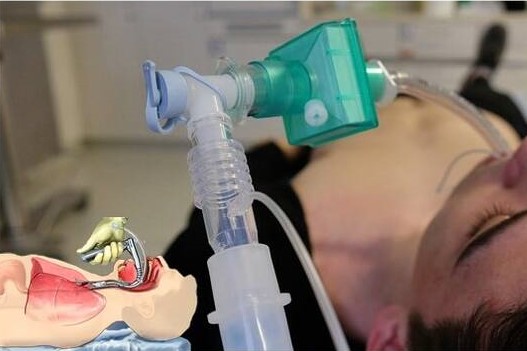
एंडोट्रैचियल इंटुबैषेण: सम्मिलन के तरीके, संकेत और मतभेद
इंटुबैषेण एक मरीज के वायुमार्ग में एक ट्यूब रखने की प्रक्रिया है ताकि इसे सूजन, आघात और विदेशी सामग्री से सुरक्षित किया जा सके
एंडोट्रैचियल मार्ग को क्षेत्र और अस्पताल दोनों में इंटुबैषेण में स्वर्ण मानक माना जाता है।
यह खंड इंटुबेट के कारणों, दुष्प्रभावों और ऐसा करने की प्रक्रिया की समीक्षा करेगा।
एंडोट्रैचियल इंटुबैषेण हमेशा श्वासनली में एक ट्यूब के साथ होता है, यह कैसे पहुंचता है यह तकनीक की बात है
ऐसे कई मार्ग हैं जिनका उपयोग ईटी ट्यूब लगाने के लिए अस्पताल के अंदर और बाहर दोनों जगह किया जाता है।
इनमें से प्रत्येक के पास लगभग समान संकेत, मतभेद और सीमाएं हैं।
निम्नलिखित सभी विधियों के साथ चुनौती अन्नप्रणाली के आकस्मिक इंटुबैषेण से बचना है।
इसलिए इस खंड के बाकी हिस्से "प्रत्यक्ष" पद्धति पर ध्यान केंद्रित करेंगे।
शेष विधियों को यहां पूर्णता के लिए शामिल किया गया है और कुछ की समीक्षा आगे के अनुभागों में की जाएगी।
डायरेक्ट लैरींगोस्कोपी: एक धातु के उपकरण का उपयोग जीभ को नीचे धकेलने के लिए सिर को पीछे झुकाने के लिए किया जाता है ताकि मुखर डोरियों को सीधे देखा जा सके। इस विधि पर इस खंड में विस्तार से चर्चा की जाएगी।
फाइबर ऑप्टिक: सी-रीढ़ की चोट या कठिन ग्रसनी शरीर रचना के रोगियों के लिए, डोरियों को आसान प्रत्यक्ष रूप से देखने की अनुमति देने के लिए अंत में एक कैमरे के साथ एक धातु उपकरण का उपयोग।
गैर-विज़ुअलाइज़्ड (नाक): नारे के माध्यम से स्वरयंत्र में एक ट्यूब को पारित करने के लिए नाक एनेस्थेटिक्स का उपयोग, जिसकी पुष्टि सांस की आवाज़ सुनने या फाइबर-ऑप्टिक कैमरे द्वारा की जाती है।
डिजिटल: एपिग्लॉटिस को टटोलने के लिए उंगलियों का उपयोग, इसके बाद एक ईटी ट्यूब के सीधे मार्ग से श्वासनली में अकेले महसूस करना। उन स्थितियों में उपयोग किया जाता है जहां मरीज फंस जाते हैं और उन्हें पोजिशन करना असंभव होता है।
रोशन स्टाइलेट: एक ट्यूब से जुड़ी एक अत्यंत उज्ज्वल रोशनी का उपयोग जो आपको इसके माध्यम से एक लाल चमक देखने की अनुमति देता है गरदन यदि आप श्वासनली में हैं और अन्नप्रणाली में नहीं हैं।
इंटुबैषेण: संकेत, अंतर्विरोध और जटिलताएं
संकेत: इंटुबैषेण के संकेत वायुमार्ग के आसपास केंद्रित हैं: क्या वर्तमान में वायुमार्ग से समझौता किया गया है जो बैग-वाल्व-मास्क का समर्थन कर सकता है? या क्या आप अनुमान लगाते हैं कि वायुमार्ग से समझौता हो जाएगा?
प्री-हॉस्पिटल इंटुबैषेण के लिए सटीक संकेत इस प्रकार हैं:
- श्वसन विफलता (एपनिया) या अपर्याप्त श्वसन।
- असामान्य श्वास के साथ चेतना का परिवर्तित स्तर जिसके बिगड़ने की आशंका है।
- गंभीर रूप से परिवर्तित रोगी में वायुमार्ग की सुरक्षा।
- हाल ही की एक चोट जिससे वायुमार्ग में रुकावट हो सकती है (जलन, तीव्रग्राहिता, सिर/गर्दन आघात)।
मतभेद: इंटुबैषेण के लिए contraindications में ऐसे कारक शामिल हैं जो ग्रसनी संरचनाओं को संभावित नुकसान को बढ़ा सकते हैं जो हो सकता है।
याद रखने के लिए सबसे महत्वपूर्ण इस प्रकार हैं:
- पैथोलॉजी या आघात जिसमें ग्लोटिस या ऑरोफरीनक्स शामिल है जो ईटी पास करना मुश्किल / असंभव बना देगा।
- लारेंजियल फ्रैक्चर।
- ऊपरी वायुमार्ग में मर्मज्ञ आघात।
- जलन, संक्रमण, या तीव्रग्राहिता से गंभीर ऊपरी वायुमार्ग शोफ जो आगे जलन होने पर लैरींगोस्पास्म का कारण बन सकता है।
(इन मामलों में तेजी से आक्रामक वायुमार्ग प्रबंधन को प्राथमिकता दी जाती है, यानी, प्रारंभिक इंटुबैषेण, लेकिन हमेशा संभव नहीं होता है।)
जटिलताएं: इंटुबैषेण और ईटी ट्यूब लगाने की जटिलताएं संख्या में महत्वपूर्ण हैं।
किसी भी इंटुबैषेण प्रयास को शरीर की किसी भी प्रमुख प्रणाली में किसी समस्या से निपटने की योजना से पहले होना चाहिए।
जबकि यह सूची कठिन लगती है, याद रखें कि एक बंद वायुमार्ग एक मरीज को यहां सूचीबद्ध कई वस्तुओं की तुलना में अधिक तेज़ी से मार देगा।
वायुमार्ग से संबंधित जटिलताएं:
- होठों, मसूड़ों, दांतों या स्वरयंत्र को आघात
- लैरींगोस्पास्म या ब्रोंकोस्पज़्म
- श्वासनली का छिद्र
- हाइपोक्सिया
प्रणालीगत जटिलताओं:
- तचीकार्डिया या ब्रैडीकार्डिया
- उच्च रक्तचाप या हाइपोटेंशन
- इंट्राक्रैनील दबाव की ऊंचाई
- अन्नप्रणाली का छिद्र
- सी-रीढ़ आघात, जबड़े की अव्यवस्था, लारेंजियल फ्रैक्चर
सीमाएं: एंडोट्रैचियल इंटुबैषेण की सीमाएं तब देखी जाती हैं जब एक विकृति होती है जो ट्यूब को ऑरोफरीनक्स और स्वरयंत्र से बाहर निकालने की आपकी क्षमता को सीमित करती है।
जबकि स्वरयंत्र उपास्थि के छल्ले द्वारा समर्थित होता है जो इसे खुला रखता है (गंभीर आघात को छोड़कर), ऑरोफरीनक्स / स्वरयंत्र ज्यादातर नरम ऊतक से बना होता है, जो थोड़ी चेतावनी के साथ सूज और बंद हो सकता है।
इससे लैरींगोस्पास्म, लेरिंजियल एडिमा, गंभीर चेहरे/गर्दन के आघात और ऐसे मामलों में जहां मुखर रस्सियों की कल्पना करना असंभव है, इंटुबेट करना मुश्किल हो जाता है।
रैपिड सीक्वेंस इंटुबेशन: जब तुरंत वायुमार्ग की रक्षा करने या आकांक्षा के खतरे की आवश्यकता होती है, तो रैपिड सीक्वेंस इंटुबैषेण (आरएसआई) की तकनीक में रोगी के हस्तक्षेप के बिना गति के लिए बेहोश करने की क्रिया या प्रेरित पक्षाघात का उपयोग शामिल है।
सेडेशन: मिडाज़ोलम (वर्सेड) - एक बेंजोडायजेपाइन, जिसमें एम्नेसिक और रेट्रोमेनेसिक प्रभाव भी होते हैं।
कार्रवाई की शुरुआत: 3-5 मिनट IV।
IV वयस्क खुराक: 0.5 - 2 मिलीग्राम कम से कम 2 मिनट में; 2-3 मिलीग्राम तक जरूरत पड़ने पर हर 2.5 से 5 मिनट में दोहरा सकते हैं।
हाइपोटेंशन बेहोश करने की क्रिया की एक सामान्य जटिलता है। यह योनि प्रतिक्रिया से इंटुबैषेण तक ब्रैडीकार्डिया के लिए योगात्मक हो सकता है, इसलिए जागरूक रहें।
बीपी स्थिरता के संबंध में सर्वोत्तम रोगी परिणामों के साथ एटोमिडेट और केटामाइन आरएसआई शामक हैं। केटामाइन इस मायने में खास है कि इसमें ब्रोन्कोडायलेटरी और उच्च रक्तचाप से ग्रस्त प्रभाव होते हैं जो इसे अस्थमा, हाइपोटेंशन और एनाफिलेक्सिस के रोगियों में उपयोगी बनाते हैं।
पक्षाघात: सक्किनिलकोलाइन (एनेक्टाइन)-न्यूरोमस्कुलर अवरोधक एजेंट, एक लकवाग्रस्त।
कार्रवाई की शुरुआत: 30-60 सेकंड (IV के माध्यम से), 2-3 मिनट (IM के माध्यम से) और कार्रवाई की अवधि: <10 मिनट (IV के माध्यम से), 10-30 मिनट (IM के माध्यम से)]
IV वयस्क खुराक: 0.6 मिलीग्राम / किग्रा (0.3 - 1.1 मिलीग्राम / किग्रा)।
सावधानी: Succinylcholine का उपयोग कुंद बल आघात, जलन, या कुचल चोटों वाले रोगियों में नहीं किया जाना चाहिए क्योंकि इन स्थितियों के परिणामस्वरूप हाइपरकेलेमिया हो सकता है और हृदय गति रुक सकती है।
इसी तरह, उन्नत गुर्दे की विफलता।
ये परिदृश्य succinylcholine के हाइपरकेलेमिया पैदा करने के प्रतिकूल प्रभाव के लिए योगात्मक हो सकते हैं।
प्रत्यक्ष रूप से देखे जाने की प्रक्रिया (लैरींगोस्कोप) इंटुबैषेण
लैरींगोस्कोपी के माध्यम से प्रत्यक्ष रूप से देखे जाने वाले श्वासनली इंटुबैषेण की प्रक्रिया इस प्रकार है, इस प्रोटोकॉल को सीखना पुतलों पर प्रत्यक्ष अभ्यास के साथ सबसे अच्छा किया जाता है, क्योंकि सबसे अच्छा इंटुबेटर मांसपेशियों की स्मृति द्वारा नीचे दिए गए कई कार्य कर सकते हैं:
यदि संभव हो तो 100 सेकंड के लिए 2% O30 के साथ पूर्व-ऑक्सीजन करें।
रोगी को ऑक्सीजन देते समय, एकत्रित हों उपकरण एक सही आकार के लैरींगोस्कोप ब्लेड और हैंडल सहित (यह सुनिश्चित करने के लिए जांचें कि लैरींगोस्कोप की नोक सफेद, तंग और चमकदार है); सक्शन, सेफ्टी ग्लास, स्टाइललेट के साथ एक सही आकार की ET ट्यूब, ET, ETCO2 डिवाइस पर पायलट बैलून को फुलाने के लिए सीरिंज, इंटुबैषेण के बाद ट्यूब को सुरक्षित करने का मतलब है, और पानी में घुलनशील स्नेहन।
इसके अलावा, रोगी के स्राव, साँस छोड़ना, खाँसी और गैगिंग के जैविक जोखिम के खतरे के कारण डॉन बीएसआई। आपको सिर्फ दस्ताने से ज्यादा की जरूरत है! मास्क और फेस शील्ड, कृपया। सबसे पहले सुरक्षा।
सीधे ब्लेड का उपयोग कब करें: एक घुमावदार ब्लेड डोरियों को देखने के लिए जीभ के आधार को आगे की ओर विस्थापित करता है; एक सीधा ब्लेड एपिग्लॉटिस को उठाता है और जीभ को बाईं ओर ले जाता है। एक सीधी ब्लेड का उपयोग तंग व्यवस्थाओं के लिए किया जाता है, जैसे कि छोटी/मोटी गर्दन, मोटापा, या बड़ी जीभ।
ईटी ट्यूब का सही आकार ट्यूब के मिमी में आंतरिक (अंदर) व्यास पर आधारित होता है।
बाल चिकित्सा
मर्क मैनुअल के अनुसार, 1-8 वर्ष की आयु के बच्चों के लिए:
- UNCUFFED एंडोट्रैचियल ट्यूब के लिए: SIZE = 4 + (आयु / 4)
- CUFFED एंडोट्रैचियल ट्यूब के लिए: SIZE = 3.5 + (आयु / 4)
-आठ साल की उम्र के बाद (सीयूएफएफईडी) = उम्र/8+4
♦ वैकल्पिक रूप से, ब्रोसेलो टेप का उपयोग (एक रंग-कोडित लंबाई-आधारित टेप उपाय) या
बच्चे की छोटी उंगली का व्यास एक चुटकी में ईटीटी आकार के लिए अपरिष्कृत सन्निकटन है।
एनआईएच के अनुसार, एक अन्य सूत्र का प्रयोग किया जाता है:
- (आयु + 16) / 4 क्योंकि यह 4 + (आयु / 4) के साथ तुलना करने पर बच्चे की उम्र अधिक सटीक होती है।
रोगी को ऑक्सीजन देते समय, सुनिश्चित करें कि ट्यूब कफ फुलाता है और पूरी तरह से डिफ्लेट करता है।
प्री-ऑक्सीजनेशन के बाद, ठोड़ी के झुकाव के साथ वायुमार्ग खोलें और लैरींगोस्कोप ब्लेड को बाएं हाथ से मुंह के आर हिस्से में डालें, जीभ के ऊपर से लैरींगोफरीनक्स तक खिसकाएं।
रोगी के सिर को हाइपरेक्स्टेंड करें। बहुत से लोग सिर के लचीलेपन और विस्तार के बारे में भ्रमित हो जाते हैं क्योंकि गर्दन की मांसलता हाथ-पांव के लचीलेपन/विस्तार जोड़ों के समान नहीं होती है। हम सिर की बात कर रहे हैं, गर्दन की नहीं, क्योंकि भ्रम और भी बदतर है क्योंकि सिर का विस्तार (पीछे झुकना) गर्दन के लचीलेपन के साथ होता है और इसके विपरीत:
एक्सटेंशन/हाइपरेक्स्टेंशन सिर के पीछे की ओर झुकना है। यह श्वासनली को ग्रसनी से एक सीधी रेखा के दृष्टिकोण में अधिक रखता है, हालांकि नासोट्रैचियल इंटुबैषेण के लिए एक तटस्थ स्थिति का उपयोग किया जाता है।
फ्लेक्सियन/हाइपरफ्लेक्सियन ठोड़ी से छाती की स्थिति है, जो केवल इंटुबैषेण के लिए काम नहीं कर सकती है।
ऊपर और बाएं दबाव (दांतों पर दबाव डाले बिना!) को मेम्बिबल को ऑफसेट करना चाहिए और वेलेकुला में लैरींगोस्कोप ब्लेड की नोक को रखने की अनुमति देनी चाहिए और इस तरह मुखर डोरियों के दृश्य के लिए ग्लॉटिक उद्घाटन को प्रकट करना चाहिए। ब्लेड को अपने कंधे/ऊपरी बांह से जोड़कर इस दबाव को लागू करें, कलाई को सख्त रखें!
ट्यूब की कल्पना करने के लिए आवश्यकतानुसार सक्शन।
एक बार डोरियों की कल्पना कर लेने के बाद, लुब्रिकेटेड ईटी ट्यूब (अधिमानतः स्टाइललेट के साथ) को आर हाथ में लें और ध्यान से मुखर डोरियों के बीच ट्यूब का परिचय दें, जब डोरियों को ट्यूब पर दो काले क्षैतिज चिह्नों के बीच रखा जाए।
ट्यूब को जगह में रखते हुए लैरींगोस्कोप ब्लेड को वापस ले लें, और स्टाइललेट को हटा दें।
निर्माता द्वारा सुझाई गई हवा की मात्रा के साथ पायलट गुब्बारे को फुलाएं।
ट्यूब प्लेसमेंट की पुष्टि करें, ट्यूब को सुरक्षित करें, और रास्ते में इसकी स्थिति की निगरानी करें।
क्रिकॉइड प्रेशर ("सेलिक पैंतरेबाज़ी"): अपने अंगूठे और मध्यमा उंगली के बीच क्रिकॉइड कार्टिलेज को पकड़ें और अपनी तर्जनी का उपयोग करके क्रिकॉइड कार्टिलेज को रीढ़ की ओर पीछे की ओर धकेलें। क्रिकॉइड दबाव गैस्ट्रिक सामग्री के पुनरुत्थान को रोकने के लिए और वास्तव में रोकने के लिए नहीं, क्रिकॉइड उपास्थि और रीढ़ की हड्डी के बीच एसोफैगस को ध्वस्त कर देता है उल्टी.
उचित प्लेसमेंट की पुष्टि
यहां तक कि जब ट्यूब को डोरियों से गुजरते हुए देखा जाता है, तो प्रभावी वेंटिलेशन की पुष्टि महत्वपूर्ण है।
प्लेसमेंट की पुष्टि करने के लिए प्रमुख तौर-तरीके निम्नलिखित का एक संयोजन हैं:
- छाती का बढ़ना,
- सांस की आवाज़, और
- कैप्नोग्राफी के माध्यम से अंत-ज्वारीय CO2।
एसोफैगल डिटेक्टर डिवाइस: प्लेसमेंट की पुष्टि करने का दूसरा तरीका (एनआईएच के अनुसार 81-100% सटीकता), एक एसोफैगल डिटेक्टर डिवाइस (ईडीडी) का उपयोग कर रहा है, जब कैपोग्राफी (पुष्टि के लिए स्वीकृत मानक) उपलब्ध नहीं है। यदि आपने रोगी को सही ढंग से इंटुबैट किया है, तो ईडीडी आपके द्वारा निचोड़ने के बाद जल्दी से फैल जाएगा। इसका मतलब है कि यह वायुमार्ग से प्राप्त हवा से भर रहा है, जिसका अर्थ है कि आप फेफड़ों से जुड़े हुए हैं।
ट्यूब को एक कैपनोग्राफ कनेक्ट करने के बाद, गैस्ट्रिक क्षेत्र पर एक स्टेथोस्कोप रखें, और बैग-वाल्व-मास्क के माध्यम से एक ही सांस प्रदान करें। यह पहला कदम आपको यह बताता है कि श्वासनली के विपरीत श्वास घुटकी से नीचे जा रही है या नहीं, इसे "एसोफेजियल इंटुबैषेण" के रूप में जाना जाता है। फिर, बाएं फेफड़े का गुदाभ्रंश करने के लिए आगे बढ़ें और यदि वहां ध्वनियां सुनाई देती हैं तो दाहिनी ओर का गुदाभ्रंश करें, सुनिश्चित करें कि श्वास की ध्वनियां फेफड़ों के माध्यम से भी हैं।
उपरोक्त सभी चरणों के दौरान, समान छाती वृद्धि और 2% से 35% के अंत-ज्वारीय CO45 माप की तलाश करें।
एसोफैगल इंटुबैषेण:
यदि पेट में सांस की आवाजें सुनाई देती हैं, तो एसोफेजियल इंटुबैषेण हुआ है और रोगी को बाहर निकाला जाना चाहिए (पायलट गुब्बारे से हवा निकालें और ट्यूब को हटा दें)। पेट पर गुदाभ्रंश से सांस की कोई आवाज नहीं होनी चाहिए।
असमान सांस लगता है:
यदि एल फेफड़े में कोई सांस की आवाज नहीं है, लेकिन आर फेफड़े में मौजूद हैं, तो पायलट बैलून को लगभग आधा भरा हुआ हवा दें और ट्यूब को कुछ सेंटीमीटर वापस ले लें। (यह बहुत दूर चला गया है, बाएं मेनस्टेम ब्रोन्कस को दरकिनार करते हुए।) पायलट बैलून को सही दबाव में फिर से फुलाएं और एल और आर फेफड़े में समान ध्वनियां होने तक पुन: मूल्यांकन करें।
चेतावनियां:
- ध्यान रखें कि एक न्यूमोथोरैक्स सही स्थान के बाद भी द्विपक्षीय सांस की आवाज़ को रोक सकता है। इस बात पर ध्यान दें कि दांतों पर ट्यूब कहाँ अंकित है और अक्सर पुनर्मूल्यांकन करें।
- एसोफैगल डिटेक्शन डिवाइस (ईडीडी) और फेफड़ों की आवाज़ का ऑस्केल्टेशन वयस्कों की तुलना में असमान शरीर रचना के कारण बच्चों और नवजात शिशुओं की छोटी छाती में अविश्वसनीय हो सकता है।
- अपर्याप्त छिड़काव, जैसे कि एमआई या शॉक के साथ, किसी भी विधि द्वारा एंड-टाइडल कैप्नोग्राफी अविश्वसनीय हो सकती है।
- निर्माता द्वारा सुझाई गई हवा की मात्रा के साथ पायलट गुब्बारे को फुलाएं; ओवरफिलिंग सतही सेल परतों को संकुचित कर सकता है जिससे इस्किमिया और नेक्रोसिस हो सकता है।
इंटुबैषेण के बाद पुनर्मूल्यांकन और प्रबंधन
इंटुबैषेण के तुरंत बाद प्रत्येक महत्वपूर्ण संकेत की सावधानीपूर्वक निगरानी करें क्योंकि अनगिनत जटिलताएं संभव हैं; हृदय गति, रक्तचाप, SPO2, ETCO2, और श्वसन दर सभी महत्वपूर्ण हैं।
इंटुबैषेण के तत्काल बाद की अवधि के बाद, उन कारकों के लिए स्मरक DOPE का उपयोग करें जो आपके अब इंट्यूबेटेड रोगी को प्रभावित कर सकते हैं, जबकि वे पारगमन में हैं।
डी - विस्थापन / विस्थापित ट्यूब।
ओ - रुकावट या क्लैंप्ड ट्यूब।
पी - आर मेनस्टेम ब्रोन्कस या एसोफैगस में प्लेसमेंट।
ई-उपकरण: ट्यूब या अन्य उपकरण खराब हो सकते हैं जिन्हें बदलने की आवश्यकता है।
निष्कासन
यदि रोगी अपने स्वयं के वायुमार्ग की रक्षा नहीं कर सकता है, तो निकास हमेशा वायुमार्ग समझौता और आकांक्षा को जोखिम में डालता है। यदि कोई रोगी अचानक जागरूक हो जाता है और ईटीटी के साथ संघर्ष करता है, तो आमतौर पर इस रोगी को अस्पताल ले जाने के रास्ते में बेहोश करना बेहतर होता है बजाय इसके कि वह पूर्व-अस्पताल के वातावरण में बाहर निकले।
इसके अलावा पढ़ें:
ब्लाइंड इंसर्शन एयरवे डिवाइसेस (बीआईएडी)
यूके / आपातकालीन कक्ष, बाल चिकित्सा इंटुबैषेण: गंभीर स्थिति में एक बच्चे के साथ प्रक्रिया
श्वासनली इंटुबैषेण: रोगी के लिए कृत्रिम वायुमार्ग कब, कैसे और क्यों बनाया जाए
एंडोट्रैचियल इंटुबैषेण: वीएपी, वेंटिलेटर-एसोसिएटेड निमोनिया क्या है?
सेडेशन और एनाल्जेसिया: इंटुबैषेण की सुविधा के लिए दवाएं
Anxiolytics और sedatives: इंटुबैषेण और यांत्रिक वेंटिलेशन के साथ भूमिका, कार्य और प्रबंधन
ब्रोंकाइटिस और निमोनिया: उन्हें कैसे अलग किया जा सकता है?
न्यू इंग्लैंड जर्नल ऑफ मेडिसिन: नवजात शिशुओं में उच्च प्रवाह नाक थेरेपी के साथ सफल इंटुबैषेण
इंटुबैषेण: जोखिम, संज्ञाहरण, पुनर्जीवन, गले में दर्द
इंटुबैषेण क्या है और यह क्यों किया जाता है?
इंटुबैषेण क्या है और इसकी आवश्यकता क्यों है? वायुमार्ग की सुरक्षा के लिए एक ट्यूब का सम्मिलन



