Capnography នៅក្នុងការអនុវត្តខ្យល់: ហេតុអ្វីបានជាយើងត្រូវការ capnograph?
ខ្យល់ចេញចូលត្រូវតែអនុវត្តបានត្រឹមត្រូវ ការត្រួតពិនិត្យគ្រប់គ្រាន់គឺចាំបាច់៖ អ្នកថតរូបមានតួនាទីច្បាស់លាស់ក្នុងរឿងនេះ។
capnograph នៅក្នុងខ្យល់មេកានិចរបស់អ្នកជំងឺ
បើចាំបាច់ ខ្យល់ចេញចូលមេកានិចក្នុងដំណាក់កាលមុនមន្ទីរពេទ្យត្រូវតែអនុវត្តបានត្រឹមត្រូវ និងដោយមានការត្រួតពិនិត្យយ៉ាងទូលំទូលាយ។
វាមានសារៈសំខាន់មិនត្រឹមតែនាំអ្នកជំងឺទៅមន្ទីរពេទ្យប៉ុណ្ណោះទេ ប៉ុន្តែថែមទាំងធានាបាននូវឱកាសខ្ពស់នៃការជាសះស្បើយ ឬយ៉ាងហោចណាស់ក៏មិនត្រូវធ្វើឱ្យស្ថានភាពអ្នកជំងឺកាន់តែធ្ងន់ធ្ងរឡើងក្នុងអំឡុងពេលដឹកជញ្ជូន និងការថែទាំ។
ថ្ងៃនៃម៉ាស៊ីនខ្យល់ដែលមានលក្ខណៈសាមញ្ញជាមួយនឹងការកំណត់តិចតួច (ប្រេកង់-បរិមាណ) គឺជារឿងអតីតកាល។
អ្នកជំងឺភាគច្រើនដែលត្រូវការខ្យល់ចេញចូលដោយមេកានិចបានរក្សាការដកដង្ហើមដោយឯកឯងមួយផ្នែក (bradypnoea និង hypoventilation) ដែលស្ថិតនៅចំកណ្តាល 'ជួរ' រវាងការដកដង្ហើមពេញលេញ និងការដកដង្ហើមដោយឯកឯង ដែលការស្រូបចូលអុកស៊ីសែនគ្រប់គ្រាន់។
ALV (Adaptive lung ventilation) ជាទូទៅគួរតែជា normoventilation៖ hypoventilation និង hyperventilation គឺមានគ្រោះថ្នាក់ទាំងពីរ។
ឥទ្ធិពលនៃខ្យល់ចេញចូលមិនគ្រប់គ្រាន់លើអ្នកជំងឺដែលមានជំងឺខួរក្បាលស្រួចស្រាវ (ដាច់សរសៃឈាមខួរក្បាល របួសក្បាលជាដើម) គឺមានគ្រោះថ្នាក់ជាពិសេស។
សត្រូវលាក់កំបាំង៖ hypocapnia និង hypercapnia
វាត្រូវបានគេស្គាល់យ៉ាងច្បាស់ថាការដកដង្ហើម (ឬខ្យល់មេកានិច) គឺចាំបាច់ដើម្បីផ្គត់ផ្គង់រាងកាយជាមួយនឹងអុកស៊ីសែន O2 និងយកកាបូនឌីអុកស៊ីត CO2 ចេញ។
ការខូចខាតនៃការខ្វះអុកស៊ីសែនគឺជាក់ស្តែង: hypoxia និងការខូចខាតខួរក្បាល។
លើសពី O2 អាចធ្វើឱ្យខូចខាតដល់ epithelium នៃផ្លូវដង្ហើម និង alveoli នៃសួត ទោះជាយ៉ាងណាក៏ដោយ នៅពេលប្រើកំហាប់អុកស៊ីហ្សែន (FiO2) 50% ឬតិចជាងនេះ វានឹងមិនមានការបំផ្លាញខ្លាំងពី 'hyperoxygenation' ទេ: អុកស៊ីសែនដែលមិនរលាយនឹងត្រូវបានយកចេញដោយសាមញ្ញ។ ជាមួយ exhalation ។
ការបញ្ចេញ CO2 មិនអាស្រ័យលើសមាសភាពនៃល្បាយដែលបានផ្គត់ផ្គង់ទេហើយត្រូវបានកំណត់ដោយតម្លៃខ្យល់នាទី MV (ប្រេកង់ fx tidal volume, Vt); ដង្ហើមកាន់តែក្រាស់ ឬជ្រៅ ឧស្ម័នកាបូនិកត្រូវបានបញ្ចេញកាន់តែច្រើន។
ជាមួយនឹងកង្វះខ្យល់ចេញចូល ('hypoventilation') - bradypnoea / ការដកដង្ហើមធំនៅក្នុងអ្នកជំងឺខ្លួនឯងឬខ្យល់មេកានិច 'ខ្វះ' hypercapnia (CO2 លើស) រីកចម្រើននៅក្នុងខ្លួនដែលក្នុងនោះមានការពង្រីក pathological នៃសរសៃឈាមខួរក្បាលការកើនឡើងនៃ intracranial ។ សម្ពាធ ហើមខួរក្បាល និងការខូចខាតបន្ទាប់បន្សំរបស់វា។
ប៉ុន្តែដោយមានខ្យល់ចេញចូលច្រើនពេក (tachypnoea នៅក្នុងអ្នកជំងឺឬប៉ារ៉ាម៉ែត្រនៃខ្យល់ចេញចូលច្រើនពេក) hypocapnia ត្រូវបានគេសង្កេតឃើញនៅក្នុងខ្លួនដែលក្នុងនោះមានការរួមតូចនៃសរសៃឈាមខួរក្បាលជាមួយនឹង ischaemia នៃផ្នែករបស់វាហើយដូច្នេះការខូចខាតខួរក្បាលបន្ទាប់បន្សំហើយ alkalosis ផ្លូវដង្ហើមក៏កាន់តែធ្ងន់ធ្ងរផងដែរ។ ភាពធ្ងន់ធ្ងរនៃស្ថានភាពអ្នកជំងឺ។ ដូច្នេះ ខ្យល់ចេញចូលមេកានិកគួរតែមិនត្រឹមតែជា 'ប្រឆាំងនឹងអ៊ីប៉ូស៊ីក' ប៉ុណ្ណោះទេ ថែមទាំង 'ណ័រម៉ូកាប៉ានីក' ផងដែរ។
មានវិធីសាស្រ្តសម្រាប់ការគណនាតាមទ្រឹស្ដីប៉ារ៉ាម៉ែត្រនៃខ្យល់ចេញចូលដូចជារូបមន្តរបស់ Darbinyan (ឬវិធីដែលត្រូវគ្នាផ្សេងទៀត) ប៉ុន្តែពួកវាជាការចង្អុលបង្ហាញ ហើយប្រហែលជាមិនគិតពីស្ថានភាពជាក់ស្តែងរបស់អ្នកជំងឺនោះទេ។
ហេតុអ្វីបានជាឧបករណ៍វាស់ជីពចរមិនគ្រប់គ្រាន់
ជាការពិតណាស់ ការវាស់ស្ទង់ជីពចរមានសារៈសំខាន់ ហើយបង្កើតជាមូលដ្ឋាននៃការត្រួតពិនិត្យខ្យល់ ប៉ុន្តែការត្រួតពិនិត្យ SpO2 មិនគ្រប់គ្រាន់ទេ មានបញ្ហាលាក់កំបាំង កម្រិត ឬគ្រោះថ្នាក់មួយចំនួនដូចជា៖ ក្នុងស្ថានភាពដែលបានពិពណ៌នា ការប្រើឧបករណ៍វាស់ស្ទង់ជីពចរច្រើនតែមិនអាចទៅរួច។ .
- នៅពេលប្រើកំហាប់អុកស៊ីសែនលើសពី 30% (ជាធម្មតា FiO2 = 50% ឬ 100% ត្រូវបានប្រើជាមួយខ្យល់ចេញចូល) ការថយចុះប៉ារ៉ាម៉ែត្រខ្យល់ (អត្រា និងបរិមាណ) អាចគ្រប់គ្រាន់ដើម្បីរក្សា "normoxia" នៅពេលដែលបរិមាណ O2 បញ្ជូនក្នុងមួយសកម្មភាពផ្លូវដង្ហើមកើនឡើង។ ដូច្នេះ ឧបករណ៍វាស់ជីពចរនឹងមិនបង្ហាញភាពលាក់កំបាំងជាមួយនឹង hypercapnia ទេ។
- ឧបករណ៍វាស់ស្ទង់ជីពចរមិនបង្ហាញការហៀរសំបោរដែលបង្កគ្រោះថ្នាក់តាមមធ្យោបាយណាមួយឡើយ តម្លៃ SpO2 ថេរនៃ 99-100% មិនពិតធ្វើឱ្យគ្រូពេទ្យធានាឡើងវិញ។
- ឧបករណ៍វាស់ស្ទង់ជីពចរ និងសូចនាករតិត្ថិភាពគឺអសកម្មខ្លាំង ដោយសារការផ្គត់ផ្គង់ O2 ក្នុងឈាមចរាចរ និងកន្លែងស្លាប់ខាងសរីរវិទ្យានៃសួត ក៏ដូចជាដោយសារការអានជាមធ្យមក្នុងចន្លោះពេលមួយនៅលើឧបករណ៍វាស់ជីពចរដែលការពារ។ transport pulse, in the event of Emergency (ការផ្តាច់សៀគ្វី, កង្វះនៃប៉ារ៉ាម៉ែត្រខ្យល់។ ល។ ) n ។
- ឧបករណ៍វាស់ស្ទង់ជីពចរផ្តល់ការអាន SpO2 មិនត្រឹមត្រូវក្នុងករណីពុលកាបូនម៉ូណូអុកស៊ីត (CO) ដោយសារតែការពិតដែលថាការស្រូបយកពន្លឺនៃ oxyhaemoglobin HbO2 និង carboxyhaemoglobin HbCO គឺស្រដៀងគ្នា ការត្រួតពិនិត្យក្នុងករណីនេះត្រូវបានកំណត់។
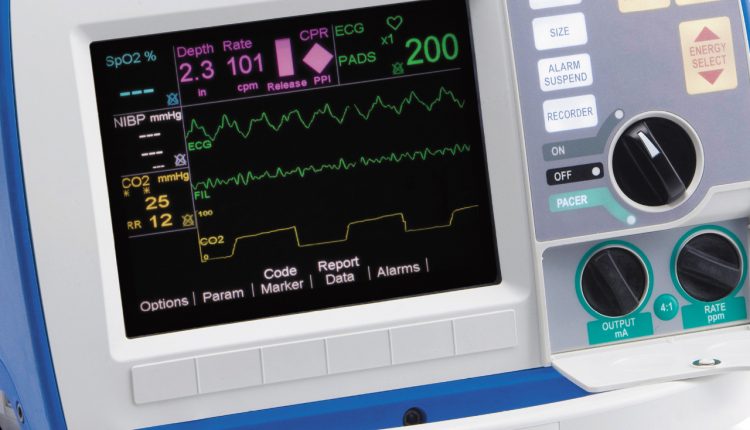
ការប្រើប្រាស់ capnograph: capnometry និង capnography
ជម្រើសត្រួតពិនិត្យបន្ថែមដែលជួយសង្គ្រោះជីវិតអ្នកជំងឺ។
ការបន្ថែមដ៏មានតម្លៃ និងសំខាន់ចំពោះការគ្រប់គ្រងភាពគ្រប់គ្រាន់នៃខ្យល់ចេញចូលគឺការវាស់វែងថេរនៃកំហាប់ CO2 (EtCO2) នៅក្នុងខ្យល់ដែលដកដង្ហើមចេញ (capnometry) និងតំណាងក្រាហ្វិកនៃវដ្តនៃការបញ្ចេញឧស្ម័ន CO2 (capnography) ។
គុណសម្បត្តិនៃ capnometry គឺ:
- សូចនាករច្បាស់លាស់នៅក្នុងស្ថានភាព hemodynamic ណាមួយ សូម្បីតែក្នុងអំឡុងពេល CPR (នៅកម្រិតសម្ពាធឈាមទាបខ្លាំង ការត្រួតពិនិត្យត្រូវបានធ្វើឡើងតាមរយៈបណ្តាញពីរ៖ ECG និង EtCO2)
- ការផ្លាស់ប្តូរសូចនាករភ្លាមៗសម្រាប់ព្រឹត្តិការណ៍ និងគម្លាតណាមួយ ឧទាហរណ៍នៅពេលដែលសៀគ្វីផ្លូវដង្ហើមត្រូវបានផ្តាច់
- ការវាយតម្លៃស្ថានភាពផ្លូវដង្ហើមដំបូងចំពោះអ្នកជំងឺដែលដាក់បំពង់ខ្យល់
- ការមើលឃើញក្នុងពេលជាក់ស្តែងនៃ hypo- និង hyperventilation
លក្ខណៈពិសេសបន្ថែមទៀតនៃ capnography មានលក្ខណៈទូលំទូលាយ៖ ការស្ទះផ្លូវដង្ហើមត្រូវបានបង្ហាញ ការព្យាយាមរបស់អ្នកជំងឺក្នុងការដកដង្ហើមដោយឯកឯងជាមួយនឹងតម្រូវការក្នុងការធ្វើឱ្យស៊ីជម្រៅ ការប្រើថ្នាំសន្លប់ ចលនាបេះដូងនៅលើតារាងជាមួយនឹង tachyarrhythmia ការកើនឡើងសីតុណ្ហភាពរាងកាយជាមួយនឹងការកើនឡើងនៃ EtCO2 និងច្រើនទៀត។
គោលបំណងសំខាន់នៃការប្រើប្រាស់ capnograph ក្នុងដំណាក់កាលមុនមន្ទីរពេទ្យ
ការត្រួតពិនិត្យភាពជោគជ័យនៃការបញ្ចូលបំពង់អាហារ ជាពិសេសក្នុងស្ថានភាពនៃសំលេងរំខាន និងការលំបាកនៃការបញ្ចេញសម្លេង៖ កម្មវិធីធម្មតានៃការបញ្ចេញឧស្ម័នកាបូនិកដែលមានបរិមាណល្អ នឹងមិនដំណើរការទេ ប្រសិនបើបំពង់ត្រូវបានបញ្ចូលទៅក្នុងបំពង់អាហារ (ទោះជាយ៉ាងណា ការ auscultation គឺចាំបាច់ដើម្បីគ្រប់គ្រងខ្យល់ចេញចូលទាំងពីរ។ សួត)
ការត្រួតពិនិត្យការស្ដារឡើងវិញនៃចរន្តឈាមរត់ដោយឯកឯងក្នុងអំឡុងពេល CPR: ការរំលាយអាហារនិងការផលិត CO2 កើនឡើងយ៉ាងខ្លាំងនៅក្នុងសារពាង្គកាយ 'បានរស់ឡើងវិញ' 'លោត' លេចឡើងនៅលើ capnogram ហើយការមើលឃើញមិនកាន់តែអាក្រក់ជាមួយនឹងការបង្ហាប់បេះដូង (មិនដូចសញ្ញា ECG)
ការគ្រប់គ្រងទូទៅនៃខ្យល់មេកានិច ជាពិសេសចំពោះអ្នកជំងឺដែលមានការខូចខាតខួរក្បាល (ដាច់សរសៃឈាមខួរក្បាល របួសក្បាល ប្រកាច់។ល។)
ការវាស់វែង "នៅក្នុងលំហូរសំខាន់" (MAINSTREAM) និង "នៅក្នុងលំហូរនៅពេលក្រោយ" (SIDESTREAM) ។
Capnographs មានពីរប្រភេទបច្ចេកទេស នៅពេលវាស់ EtCO2 'នៅក្នុងចរន្តមេ' អាដាប់ទ័រខ្លីដែលមានរន្ធចំហៀងត្រូវបានដាក់នៅចន្លោះបំពង់ endotracheal និងសៀគ្វី ឧបករណ៏រាងអក្សរ U ត្រូវបានដាក់នៅលើវា ឧស្ម័នឆ្លងកាត់ត្រូវបានស្កេន និងកំណត់។ EtCO2 ត្រូវបានវាស់វែង។
នៅពេលវាស់ 'នៅក្នុងលំហូរនៅពេលក្រោយ' ផ្នែកតូចមួយនៃឧស្ម័នត្រូវបានយកចេញពីសៀគ្វីតាមរយៈរន្ធពិសេសនៅក្នុងសៀគ្វីដោយម៉ាស៊ីនបង្ហាប់បូមត្រូវបានបញ្ចូលតាមបំពង់ស្តើងចូលទៅក្នុងតួនៃ capnograph ដែល EtCO2 ត្រូវបានវាស់។
កត្តាជាច្រើនមានឥទ្ធិពលលើភាពត្រឹមត្រូវនៃការវាស់វែង ដូចជាកំហាប់ O2 និងសំណើមនៅក្នុងល្បាយ និងសីតុណ្ហភាពវាស់។ ឧបករណ៍ចាប់សញ្ញាត្រូវតែត្រូវបានកំដៅជាមុន និងក្រិតតាមខ្នាត។
ក្នុងន័យនេះ ការវាស់វែងផ្នែកចំហៀងហាក់ដូចជាមានភាពត្រឹមត្រូវជាងមុន ព្រោះវាកាត់បន្ថយឥទ្ធិពលនៃកត្តាបង្ខូចទ្រង់ទ្រាយទាំងនេះក្នុងការអនុវត្ត។
ការចល័ត, 4 កំណែនៃ capnograph:
- ជាផ្នែកមួយនៃម៉ូនីទ័រក្បែរគ្រែ
- ជាផ្នែកមួយនៃពហុមុខងារ defibrillator
- ក្បាលតូចនៅលើសៀគ្វី ('ឧបករណ៍ស្ថិតនៅក្នុងឧបករណ៏ គ្មានខ្សែ')
- ឧបករណ៍ហោប៉ៅចល័ត ('តួ + ឧបករណ៍ចាប់សញ្ញានៅលើខ្សែ') ។
ជាធម្មតា នៅពេលសំដៅទៅលើការថតចម្លង ប៉ុស្តិ៍ត្រួតពិនិត្យ EtCO2 ត្រូវបានគេយល់ថាជាផ្នែកមួយនៃម៉ូនីទ័រ 'ក្បែរគ្រែ' ពហុមុខងារ។ នៅក្នុង ICU វាត្រូវបានជួសជុលជាអចិន្ត្រៃយ៍នៅលើ គ្រឿងបរិក្ខា ធ្នើ។
ទោះបីជាកន្លែងដាក់ម៉ូនីទ័រអាចដកចេញបាន ហើយម៉ូនីទ័រ capnograph ត្រូវបានបំពាក់ដោយថ្មដែលមានស្រាប់ក៏ដោយ វានៅតែពិបាកក្នុងការប្រើវានៅពេលផ្លាស់ទីទៅផ្ទះល្វែង ឬរវាងរថយន្តសង្គ្រោះ និងអង្គភាពថែទាំដែលពឹងផ្អែកខ្លាំង ដោយសារតែទម្ងន់ និងទំហំរបស់ ករណីត្រួតពិនិត្យ និងលទ្ធភាពនៃការភ្ជាប់វាទៅនឹងអ្នកជំងឺ ឬឧបករណ៍ការពារទឹកជ្រាប ដែលការដឹកជញ្ជូនពីផ្ទះល្វែងត្រូវបានអនុវត្តជាចម្បង។
ត្រូវការឧបករណ៍ចល័តច្រើនទៀត។
ការលំបាកស្រដៀងគ្នានេះត្រូវបានជួបប្រទះនៅពេលប្រើ capnograph ដែលជាផ្នែកមួយនៃឧបករណ៍បន្ទោរបង់ពហុមុខងារដែលមានជំនាញវិជ្ជាជីវៈ៖ ជាអកុសល ស្ទើរតែទាំងអស់នៃពួកវានៅតែមានទំហំ និងទម្ងន់ធំ ហើយតាមពិតមិនអនុញ្ញាតឱ្យឧទាហរណ៍ឧបករណ៍បែបនេះដាក់យ៉ាងស្រួលនៅលើទឹក stretcher នៅជាប់អ្នកជំងឺនៅពេលចុះជណ្តើរពីជាន់ខ្ពស់; ទោះបីជាក្នុងអំឡុងពេលប្រតិបត្តិការក៏ដោយ ការភាន់ច្រលំកើតឡើងជាញឹកញាប់ជាមួយនឹងខ្សែភ្លើងមួយចំនួនធំនៅក្នុងឧបករណ៍។
សូមអានផងដែរ
Emergency Live រឹតតែខ្លាំង… Live៖ ទាញយកកម្មវិធីឥតគិតថ្លៃថ្មីនៃកាសែតរបស់អ្នកសម្រាប់ IOS និង Android
តើអ្វីទៅជា Hypercapnia ហើយតើវាប៉ះពាល់ដល់ការអន្តរាគមន៍អ្នកជំងឺយ៉ាងដូចម្តេច?
ការបរាជ័យផ្លូវដង្ហើម (Hypercapnia): មូលហេតុ រោគសញ្ញា ការធ្វើរោគវិនិច្ឆ័យ ការព្យាបាល
តើធ្វើដូចម្តេចដើម្បីជ្រើសរើស និងប្រើ Pulse Oximeter?
បរិក្ខារ៖ តើអ្វីទៅជា Saturation Oximeter (Pulse Oximeter) ហើយវាសម្រាប់អ្វី?
ការយល់ដឹងជាមូលដ្ឋាននៃជីពចរអុកស៊ីដ
ការអនុវត្តប្រចាំថ្ងៃចំនួន XNUMX ដើម្បីរក្សាអ្នកជម្ងឺរបស់អ្នកឱ្យមានសុវត្ថិភាព
បរិក្ខារពេទ្យ៖ របៀបអានឧបករណ៍ត្រួតពិនិត្យសញ្ញាសំខាន់ៗ
រថយន្តសង្គ្រោះ៖ តើអ្វីជាឧបករណ៍សង្គ្រោះបន្ទាន់ ហើយតើវាគួរប្រើនៅពេលណា?
បច្ចេកទេស និងនីតិវិធីសង្គ្រោះជីវិត៖ PALS VS ACLS តើអ្វីជាភាពខុសគ្នាសំខាន់ៗ?
គោលបំណងនៃការបឺតជញ្ជក់អ្នកជំងឺអំឡុងពេល sedation
អុកស៊ីសែនបន្ថែម៖ ស៊ីឡាំង និងខ្យល់ចេញចូលគាំទ្រនៅសហរដ្ឋអាមេរិក
ការវាយតម្លៃផ្លូវអាកាសជាមូលដ្ឋាន៖ ទិដ្ឋភាពទូទៅ
ការគ្រប់គ្រងប្រព័ន្ធខ្យល់៖ ខ្យល់ចេញចូលអ្នកជំងឺ
បរិក្ខារសង្គ្រោះបន្ទាន់៖ សន្លឹកស្ពាយសង្គ្រោះបន្ទាន់ / VIDEO TUTORIAL
ការថែរក្សា Defibrillator: AED និងការផ្ទៀងផ្ទាត់មុខងារ
ជំងឺផ្លូវដង្ហើម៖ តើអ្វីជាសញ្ញានៃការពិបាកដកដង្ហើមចំពោះទារកទើបនឹងកើត?
អង្គភាពបូមសម្រាប់ការថែទាំសង្គ្រោះបន្ទាន់ ដំណោះស្រាយដោយសង្ខេប៖ Spencer JET
ការគ្រប់គ្រងផ្លូវអាកាសបន្ទាប់ពីគ្រោះថ្នាក់ចរាចរណ៍៖ ទិដ្ឋភាពទូទៅ
ការធ្វើត្រាប់តាមត្រា៖ ពេលណាតើហេតុអ្វីនិងហេតុអ្វីត្រូវបង្កើតផ្លូវដង្ហើមសិប្បនិម្មិតសម្រាប់អ្នកជម្ងឺ
អ្វីទៅជាជំងឺសួតសើមរបស់ទារកទើបនឹងកើត ឬរោគសញ្ញាសួតសើមបណ្តោះអាសន្ន?
Pneumothorax របួស៖ រោគសញ្ញា ការធ្វើរោគវិនិច្ឆ័យ និងការព្យាបាល
ការធ្វើរោគវិនិច្ឆ័យនៃភាពតានតឹង Pneumothorax នៅក្នុងវាល: ការបឺតឬផ្លុំ?
Pneumothorax និង Pneumomediastinum: ការជួយសង្គ្រោះអ្នកជំងឺដែលមានជំងឺសួត pulmonary Barotrauma
ច្បាប់ ABC, ABCD និង ABCDE នៅក្នុងថ្នាំសង្គ្រោះបន្ទាន់៖ អ្វីដែលអ្នកជួយសង្គ្រោះត្រូវធ្វើ
ការបាក់ឆ្អឹងជំនីច្រើន ទ្រូង Flail (Rib Volet) និង Pneumothorax: ទិដ្ឋភាពទូទៅ
ការហូរឈាមខាងក្នុង៖ និយមន័យ មូលហេតុ រោគសញ្ញា រោគវិនិច្ឆ័យ ភាពធ្ងន់ធ្ងរ ការព្យាបាល
ភាពខុសគ្នារវាង AMBU Balloon និង Breathing Ball Emergency: គុណសម្បត្តិ និងគុណវិបត្តិនៃឧបករណ៍សំខាន់ពីរ
ការវាយតម្លៃនៃខ្យល់ចេញចូល ការដកដង្ហើម និងអុកស៊ីសែន (ការដកដង្ហើម)
ការព្យាបាលដោយអុកស៊ីហ្សែន - អូហ្សូន៖ តើរោគសាស្ត្រណាមួយត្រូវបានចង្អុលបង្ហាញ?
ភាពខុសគ្នារវាងប្រព័ន្ធខ្យល់ចេញចូល និងការព្យាបាលដោយអុកស៊ីសែន
អុកស៊ីហ្សែន Hyperbaric នៅក្នុងដំណើរការព្យាបាលមុខរបួស
ជំងឺស្ទះសរសៃឈាមវ៉ែន៖ ពីរោគសញ្ញាទៅជាថ្នាំថ្មី។
តើអ្វីទៅជា Intravenous Cannulation (IV)? 15 ជំហាននៃនីតិវិធី
Nasal Cannula សម្រាប់ការព្យាបាលដោយអុកស៊ីសែន៖ តើវាជាអ្វី របៀបដែលវាត្រូវបានបង្កើតឡើង ពេលណាត្រូវប្រើវា។
Nasal Probe for Oxygen Therapy: តើវាជាអ្វី របៀបដែលវាត្រូវបានបង្កើតឡើង ពេលណាត្រូវប្រើវា។
ឧបករណ៍កាត់បន្ថយអុកស៊ីសែន: គោលការណ៍នៃប្រតិបត្តិការ, កម្មវិធី
តើធ្វើដូចម្តេចដើម្បីជ្រើសរើសឧបករណ៍បូមវេជ្ជសាស្រ្ត?
ម៉ូនីទ័រ Holter: តើវាដំណើរការយ៉ាងដូចម្តេចហើយតើវាត្រូវការនៅពេលណា?
តើការគ្រប់គ្រងសម្ពាធអ្នកជំងឺគឺជាអ្វី? ទិដ្ឋភាពទូទៅ
Head Up Tilt Test, របៀបដែលការធ្វើតេស្តដែលស៊ើបអង្កេតមូលហេតុនៃ Vagal Syncope ដំណើរការ
Cardiac Syncope: តើវាជាអ្វី របៀបដែលវាត្រូវបានគេធ្វើរោគវិនិច្ឆ័យ និងប៉ះពាល់ដល់អ្នកណា
Cardiac Holter, លក្ខណៈនៃ Electrocardiogram 24 ម៉ោង។



