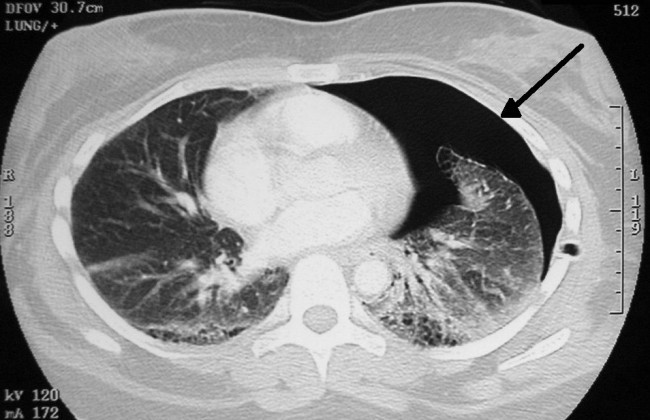
ການວິນິດໄສຂອງຄວາມກົດດັນ pneumothorax ໃນພາກສະຫນາມ: ການດູດຫຼື blowing?
ບາງຄັ້ງມັນຄຸ້ມຄ່າທີ່ຈະສົງໄສວ່າສິ່ງທີ່ເຮົາໄດ້ຍິນ, ເຫັນ ແລະ ຮູ້ສຶກນັ້ນຂ້ອນຂ້າງຄືກັບທີ່ເຮົາຄິດ. ທ່ານດຣ Alan Garner ໄດ້ເບິ່ງຄວາມຮູ້ສຶກຂອງເຈົ້າໃນເວລາທີ່ທ່ານເຂົ້າໄປໃນຫນ້າເອິກແລະສົງໄສວ່າມັນທັງຫມົດແມ່ນກົງໄປກົງມາທີ່ພວກເຮົາມັກຄິດບໍ?
ຂໍໃຫ້ເລີ່ມຕົ້ນຂໍ້ຄວາມນີ້ໂດຍການລະບຸໄວ້ລ່ວງຫນ້າວ່ານີ້ແມ່ນກ່ຽວກັບບາດແຜຫນ້າເອິກ. ຖ້າອັນນັ້ນບໍ່ເປັນອັນທີ່ເຈົ້າຄິດຢູ່ແລ້ວ ເວລາໄປເບິ່ງບ່ອນອື່ນ.
ສິ່ງທີ່ຂ້ອຍຕ້ອງການປຶກສາຫາລືແມ່ນການວິນິດໄສທາງດ້ານຄລີນິກຂອງຄວາມກົດດັນ pneumothorax ໃນພາກສະຫນາມ. ເຫດຜົນສໍາລັບການສົນທະນາແມ່ນວ່າຂ້ອຍເຊື່ອວ່າມັນເປັນການວິນິດໄສຫຼາຍເກີນໄປ. ໃນເວລາທີ່ຂ້າພະເຈົ້າໄດ້ເຮັດວຽກຢູ່ໃນປະເທດອັງກິດ 6 ປີກ່ອນຫນ້ານີ້, ມັນເບິ່ງຄືວ່າຄວາມເຄັ່ງຕຶງໄດ້ຖືກກວດພົບເລື້ອຍໆແລະເຫດຜົນທີ່ໄດ້ຮັບແມ່ນສຽງຍ້ອນວ່າພວກເຂົາລະເມີດ pleura ກັບ forceps. ໃນຂະນະທີ່ຄົນເຈັບໄດ້ຮັບຄວາມກົດດັນທາງບວກໃນເວລານັ້ນ, ສຽງນັ້ນຕ້ອງເປັນອາກາດທີ່ໄຫລອອກມາຈາກຊ່ອງຫວ່າງຂອງ pleural ເນື່ອງຈາກວ່າຄວາມກົດດັນຂອງ intrathoracic ຂອງພວກເຂົາແມ່ນເປັນບວກຕະຫຼອດວົງຈອນການຫາຍໃຈແມ່ນບໍ?
ຈື່ໄວ້ວ່າພວກເຮົາບໍ່ສາມາດອີງໃສ່ສຽງທີ່ກ່ຽວຂ້ອງກັບການກວດທາງດ້ານຄລີນິກໃນສະພາບແວດລ້ອມ prehospital ຍ້ອນວ່າພວກເຂົາບໍ່ຫນ້າເຊື່ອຖືເກີນໄປບໍ? ແລ້ວຂ້ອຍຖືກບອກວ່າອັນນີ້ຖືກຕ້ອງສະເໝີ. 'ສະເຫມີ' ແມ່ນຄໍາໃຫຍ່ໃນຢາ
ຂ້າພະເຈົ້າຍັງຮູ້ຢ່າງຫນ້ອຍຫນຶ່ງກໍລະນີທີ່ຄົນເຈັບທີ່ມີບາດແຜປືນ epigastric ດຽວຈາກອາວຸດທີ່ມີຄວາມໄວຕ່ໍາມີ intubation ແລະຫຼັງຈາກນັ້ນ thoracostomy ນິ້ວມືສອງຝ່າຍ. ຄວາມຄິດເຫັນໃນເວລານັ້ນແມ່ນທ່ານຫມໍ prehospital, ຜູ້ທີ່ບໍ່ຕ້ອງສົງໃສໄດ້ເຂົ້າໄປໃນມັນທັງຫມົດໃນຄວາມເຊື່ອທີ່ດີ, ກ່າວວ່າໃນເວລາຂອງ thoracostomies ພວກເຂົາເຈົ້າໄດ້ພົບເຫັນ pneumothorax ຢູ່ຂ້າງຫນຶ່ງແລະຄວາມເຄັ່ງຕຶງໃນອີກດ້ານຫນຶ່ງ.
ຢ່າງໃດກໍຕາມ, ໃນລະຫວ່າງການຖ່າຍຮູບແລະການຜ່າຕັດ, ລູກສອນໄຟໄດ້ໂດຍກົງກັບເຂົ້າໄປໃນ pancreas ແລະບໍ່ມີບ່ອນໃດຢູ່ໃກ້ກັບ hemithorax ຫຼື diaphragm. ແທ້ຈິງແລ້ວ, ການບາດເຈັບພຽງແຕ່ທີ່ຖືກກໍານົດຢູ່ໃນສ່ວນໃດສ່ວນຫນຶ່ງຂອງຫນ້າເອິກແມ່ນບາດແຜ thoracostomy ດ້ວຍຕົນເອງ. ອີກເທື່ອຫນຶ່ງຄົນເຈັບ intubated ດັ່ງນັ້ນຄວາມກົດດັນ intrathoracic ຕ້ອງໄດ້ຮັບການໃນທາງບວກທີ່ຖືກຕ້ອງ? ຖ້າປອດຮູ້ສຶກວ່າມັນຕ້ອງເປັນ pneumothorax? ແລະຖ້າມີສຽງກ່ຽວກັບການລະເມີດ pleura ມັນຕ້ອງມີຄວາມເຄັ່ງຕຶງບໍ?
ເຫັນໄດ້ຊັດເຈນໃນກໍລະນີທີສອງ, ສັນຍານເຮັດໃຫ້ເຂົ້າໃຈຜິດດັ່ງນັ້ນສິ່ງທີ່ເກີດຂຶ້ນຢູ່ທີ່ນີ້? ຂໍໃຫ້ຫລີກໄປທາງຫນຶ່ງສໍາລັບສິ່ງທ້າທາຍຂອງການວິນິດໄສເບື້ອງຕົ້ນຂອງ pneumothorax ແລະສຸມໃສ່ຄວາມຮູ້ສຶກດ້ວຍນິ້ວມືແລະສຽງກັບຫູ. ມັນເປັນໄປໄດ້ວ່າບາງຫຼັກຖານທີ່ພວກເຮົາໄດ້ຖືກນໍາໄປສູ່ການເຊື່ອບອກພວກເຮົາວ່າພວກເຮົາກໍາລັງປະຕິບັດກັບ pneumothorax ສາມາດຫຼອກລວງແພດທີ່ມີປະສົບການ, ການຝຶກອົບຮົມດີ?
ເຊົາໃນ
ບາງທີຂ້ອຍໄດ້ເຮັດການລະບາຍຫນ້າເອິກຫຼາຍກ່ວາສ່ວນໃຫຍ່. ສ່ວນຫນຶ່ງແມ່ນຍ້ອນຫຼາຍກວ່າ 20 ປີໃນພື້ນທີ່ prehospital ແຕ່ຂ້າພະເຈົ້າອາດຈະເຮັດຫຼາຍກວ່ານັ້ນໃນເວລາທີ່ຂ້າພະເຈົ້າເປັນ registrar 25 ປີກ່ອນຫນ້ານີ້. ຂ້ອຍໃຊ້ເວລາ 6 ເດືອນເຮັດວຽກກັບແພດຫາຍໃຈສອງສາມຄົນແລະຂ້ອຍໄດ້ເອົາທໍ່ລະບາຍນ້ໍາຫຼາຍ (ສ່ວນໃຫຍ່ສໍາລັບ effusions malignant) ໃນຄົນເຈັບທີ່ແນ່ນອນວ່າບໍ່ມີ pneumothorax ກ່ອນທີ່ຂ້ອຍຈະເລີ່ມຕົ້ນ. ມັນເປັນເລື່ອງທໍາມະດາທີ່ຈະໄດ້ຍິນສຽງດັງຍ້ອນວ່າ pleura ຖືກລະເມີດຍ້ອນວ່າອາກາດແລ່ນເຂົ້າມາ. ແຕ່ແນ່ນອນວ່ານີ້ແມ່ນຢູ່ໃນຄົນເຈັບທີ່ມີລະບາຍອາກາດ spontaneously ແລະນັ້ນແມ່ນແຕກຕ່າງກັນບໍ?
ແນ່ນອນ, ພວກເຮົາຈໍາເປັນຕ້ອງໄດ້ກັບຄືນໄປຫາ physiology ເພື່ອເບິ່ງສິ່ງທີ່ກໍາລັງຂັບເຄື່ອນການເຄື່ອນໄຫວຂອງອາກາດບໍ່ວ່າຈະເຂົ້າໄປໃນຫຼືອອກຈາກຮູທີ່ພວກເຮົາໄດ້ເຮັດເພື່ອກໍານົດວ່າສຽງທີ່ພວກເຮົາໄດ້ຍິນແມ່ນອາກາດເຂົ້າໄປໃນ, ຫຼືອາກາດອອກ.
ກັບຄືນໄປບ່ອນພື້ນຖານ
ຄວາມກົດດັນ transpulmonary ແມ່ນ gradient ຄວາມກົດດັນທີ່ເຮັດໃຫ້ການລະບາຍອາກາດປົກກະຕິ. ມັນເປັນຄວາມແຕກຕ່າງລະຫວ່າງ ຄວາມດັນ alveolar ແລະ ຄວາມດັນພາຍໃນ ໃນ ປອດ.
Ptp = ປalv - ປip. ບ່ອນທີ່ Ptp ແມ່ນຄວາມກົດດັນ transpulmonary, Palv ແມ່ນຄວາມກົດດັນ alveolar, ແລະ Pip ແມ່ນຄວາມກົດດັນ intrapleural.
(ຖ້າທ່ານຕ້ອງການເພີ່ມເຕີມກ່ຽວກັບເລື່ອງນີ້, ຊີວິດທີ່ດີເລີດໃນ Fast Lane ມີຄວາມດັນເລັກນ້ອຍກ່ຽວກັບ transpulmonary. ທີ່ນີ້.)
ນອກຈາກນີ້ຍັງເຫັນວ່າທ່ານສາມາດໄດ້ຮັບຕົວຢ່າງ google ຂອງປື້ມແບບຮຽນຄລາສສິກຂອງ John West ກ່ຽວກັບ physiology ຫາຍໃຈ. ໃຊ້ເວລາເລັກນ້ອຍເພື່ອໄປແລະມ່ວນຊື່ນ ຮູບທີ 4-9 ໃນໜ້າ 59.
ທ່ານສາມາດເບິ່ງຈາກກະດານ B (ຂ້າພະເຈົ້າຫມາຍຄວາມວ່າ, ໄປແລະເບິ່ງ) ວ່າຄວາມກົດດັນ intrapleural ແຕກຕ່າງກັນລະຫວ່າງປະມານ -5 ແລະ -8 cmH.2O ໃນລະດັບກາງປອດໃນລະຫວ່າງການຫາຍໃຈປົກກະຕິ. ມັນເປັນທາງລົບສະ ເໝີ ໄປແລະນັ້ນແມ່ນຍ້ອນການຫົດຕົວ elastic ຂອງປອດທີ່ຖືກຄັດຄ້ານໂດຍຝາຫນ້າເອິກ. ມັນມີຜົນລົບໜ້ອຍລົງຢູ່ບໍລິເວນທີ່ຂຶ້ນກັບຂອງປອດ (ການຫຼຸດຂະໜາດຂອງ alveolar) ແລະທາງລົບຫຼາຍຢູ່ປາຍ (ການເພີ່ມຂະໜາດຂອງ alveolar).
ມາເພີ່ມອາກາດ
ໃນສະຖານະການຂອງ pneumothorax ຂະຫນາດນ້ອຍ, ອາກາດໃນຊ່ອງ pleural ເຮັດໃຫ້ຄວາມກົດດັນ intrapleural ລົບຫນ້ອຍລົງແລະຄວາມແຕກຕ່າງຂອງຄວາມກົດດັນການຂັບລົດສໍາລັບການລະບາຍອາກາດແມ່ນຫຼຸດລົງ. ຖ້າ pneumothorax ເປີດຢ່າງສົມບູນກັບອາກາດເຊັ່ນ: ບາດແຜ thoracostomy ເປີດ, ຄວາມດັນຂອງ intrapleural ເທົ່າກັບຄວາມກົດດັນຂອງບັນຍາກາດ, ການຫົດຕົວ elastic ຂອງປອດເຮັດໃຫ້ເກີດການລົ່ມສະຫລາຍແລະການລະບາຍອາກາດໂດຍການຂະຫຍາຍຫນ້າເອິກແມ່ນເປັນໄປບໍ່ໄດ້ - ຄວາມກົດດັນທາງອາກາດໃນທາງບວກຕ້ອງຖືກນໍາໃຊ້.
ມັນບໍ່ແມ່ນສະຖານະການຂອງ pneumothorax ທີ່ເຮັດໃຫ້ຂ້ອຍກັງວົນໂດຍສະເພາະ. ຖ້າພວກເຂົາເປັນ hypoxic ຫຼື hypotensive ແລະຄົນເຈັບມີ pneumothorax, ຫນ້າເອິກຄວນໄດ້ຮັບການບີບອັດ - ສົມບູນແບບບໍ່ມີສະຫມອງ. ຄໍາຖາມແມ່ນເປັນຫຍັງແພດຫມໍທີ່ດີຈຶ່ງບີບອັດຫນ້າເອິກປົກກະຕິແລະຄິດວ່າມີ pneumothorax ຫຼືແມ້ກະທັ້ງຄວາມເຄັ່ງຕຶງໃນເວລາທີ່ບໍ່ມີ? physiology ນໍາພາພວກເຮົາໄປທີ່ນັ້ນ?
ຄົນເຈັບຫນຶ່ງ
ທໍາອິດໃຫ້ພິຈາລະນາຄົນເຈັບທີ່ບໍ່ມີ intubated ທີ່ມີການຫາຍໃຈປົກກະຕິແລະບໍ່ມີ pneumothorax. ນີ້ແມ່ນສະຖານະການກັບຄົນເຈັບທີ່ມີ effusions malignant ຂ້າພະເຈົ້າໄດ້ວາງ drains ໃນປີທີ່ຜ່ານມາ. ທີ່ນີ້, ຄວາມກົດດັນຂອງ alveolar ແມ່ນບໍ່ຫຼາຍກ່ວາ cmH2O ຫຼືສອງທາງບວກຫຼືລົບ. ຢ່າງໃດກໍຕາມ, ຄວາມກົດດັນ intrapleural ແມ່ນ -5 ຫາ -8 cmH2O. ເພາະສະນັ້ນ, ມັນບໍ່ສໍາຄັນວ່າໄລຍະຂອງການຫາຍໃຈທີ່ທ່ານລະເມີດ pleura, ລະດັບຄວາມກົດດັນລະຫວ່າງຊ່ອງ pleural ແລະບັນຍາກາດແມ່ນເປັນລົບແລະອາກາດຈະຟ້າວເຂົ້າໄປໃນ.
gradient ແມ່ນໃຫຍ່ກວ່າໃນການດົນໃຈເມື່ອຄວາມກົດດັນຂອງ alveolar ເປັນລົບ (ແລະດັ່ງນັ້ນຄວາມກົດດັນທັງຫມົດແມ່ນປະມານ -8 cmH.2O) ແລະລົບຫນ້ອຍລົງໃນລະຫວ່າງການຫມົດອາຍຸເມື່ອມັນຄ້າຍຄື -5 cmH2O. ແນວໃດກໍ່ຕາມມັນເປັນທາງລົບສະເໝີ. ມັນບໍ່ສໍາຄັນວ່າພາກສ່ວນໃດຂອງວົງຈອນການຫາຍໃຈທີ່ທ່ານລະເມີດ pleura, ອາກາດຈະໄຫຼເຂົ້າໄປໃນຊ່ອງຫວ່າງຂອງ pleural ແລະ elastic recoil ຂອງປອດຈະເຮັດໃຫ້ມັນຍຸບລົງ. ຖ້າເຈົ້າໄດ້ຍິນສຽງດັງຄືກັບທີ່ຂ້ອຍມັກເຮັດ, ມັນແມ່ນລົມຫາຍໃຈເຂົ້າ, ບາດແຜຫນ້າເອິກແບບຄລາສສິກ. ເປັນ iatrogenic ຫນຶ່ງ.
ຄົນເຈັບສອງ
ຂ້ອຍບໍ່ຄິດວ່າໃຜຈະມີບັນຫາກັບສິ່ງຕ່າງໆມາເຖິງຕອນນັ້ນ. ດັ່ງນັ້ນ, ໃຫ້ພວກເຮົາໄປຫາຄົນເຈັບ intubated ຜູ້ທີ່ບໍ່ມີ pneumothorax. ຂ້າພະເຈົ້າຈະສົມມຸດຢູ່ທີ່ນີ້ວ່າບໍ່ມີການຕ້ານການທາງເດີນຫາຍໃຈບໍ່ຫຼາຍປານໃດໃນຄົນເຈັບທີ່ເຈັບປວດຂອງພວກເຮົາ (ທີ່ບໍ່ໄດ້ເວົ້າວ່າເຂົາເຈົ້າບໍ່ມີພະຍາດ pulmonary obstructive, anaphylaxis ກັບຢາ induction ທີ່ທ່ານໃຫ້ຫຼືກ້ອນທີ່ນັ່ງຢູ່ໃນ bronchus ໃຫຍ່. /ETT) ຍ້ອນວ່າມັນເຮັດໃຫ້ການສົນທະນາງ່າຍຂຶ້ນໃນການສົມມຸດວ່າຄວາມຕ້ານທານແມ່ນຫນ້ອຍ (ບໍ່ມີປະໂຫຍດຕາມ Daleks) ແລະຄວາມກົດດັນທີ່ເຈົ້າເຫັນຢູ່ໃນເຄື່ອງວັດແທກການລະບາຍອາກາດຂອງເຈົ້າສ່ວນຫຼາຍແມ່ນສົ່ງໂດຍກົງໄປຫາ alveoli.
ຊອກຫາຢູ່ໃນສົມຜົນຄວາມດັນ transpulmonary ຂອງພວກເຮົາ, ເວັ້ນເສຍແຕ່ວ່າຄວາມກົດດັນທາງເດີນຫາຍໃຈແລະເພາະສະນັ້ນຄວາມກົດດັນ alveolar ແມ່ນສູງກວ່າປະມານ 5 cmH.2O ຫຼັງຈາກນັ້ນ, gradient ໃນເວລາທີ່ທ່ານເປີດ pleura ຫມາຍຄວາມວ່າອາກາດຈະໄປ ເຂົ້າ ຢູ່ຕາມໂກນ pleural. (ຖ້າພວກເຂົາມີຄວາມຕ້ານທານຕໍ່ເສັ້ນທາງຫາຍໃຈທີ່ໃຫຍ່ຫຼວງ, ມັນອາດຈະເກີດຂື້ນກັບຄວາມກົດດັນຂອງເສັ້ນທາງຫາຍໃຈທີ່ສູງຂຶ້ນຫຼາຍ).
ພຽງແຕ່ມີຕາລວດໄວຂອງຕາຕະລາງຄວາມກົດດັນຂອງເຄື່ອງລະບາຍອາກາດແບບຮອບວຽນປະລິມານມາດຕະຖານທີ່ບໍ່ມີ PEEP (ແລະຖົງທີ່ປົ່ງຂຶ້ນເອງຈະໃຫ້ຮ່ອງຮອຍທີ່ມີລັກສະນະຄ້າຍຄືກັນ). ແລະຂ້າພະເຈົ້າໂດຍເຈດຕະນາບໍ່ມີ PEEP ໃນຕາຕະລາງນີ້. PEEP ແມ່ນບໍ່ເປັນສິ່ງທໍາອິດທີ່ພວກເຮົາສາມາດບັນລຸໄດ້ໃນຄົນເຈັບ hypotensive trauma ທີ່ພວກເຮົາພຽງແຕ່ intubated ບ່ອນທີ່ພວກເຮົາມີຄວາມກັງວົນກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງ pneumothorax ໄດ້.

ດ້ວຍປອດປົກກະຕິ, ຄວາມກົດດັນສູງສຸດຢູ່ທີ່ນີ້ແມ່ນປະມານ 20 cmH2O. ອັດຕາສ່ວນຂອງວົງຈອນການຫາຍໃຈທັງໝົດແມ່ນຄວາມດັນທາງເດີນຫາຍໃຈ (ແລະເພາະສະນັ້ນຄວາມດັນ alveolar ໃນຄົນເຈັບຂອງພວກເຮົາທີ່ມີຄວາມຕ້ານທານທາງເດີນຫາຍໃຈຕໍ່າ) ອາດຈະຕໍ່າກວ່າ 5 cmH.2ໂອ? ຖ້າເຄື່ອງຊ່ວຍຫາຍໃຈ prehospital ນ້ອຍຂອງເຈົ້າມີອັດຕາສ່ວນປະມານ 1:2 I:E ເທົ່າທີ່ເຮັດ, ຄໍາຕອບແມ່ນຫຼາຍທີ່ສຸດ.
ໃນຄໍາສັບຕ່າງໆອື່ນໆ, ເວັ້ນເສຍແຕ່ວ່າທ່ານມີ PEEP ຢ່າງຫນ້ອຍ 5 cmH2O ເຖິງແມ່ນວ່າຢູ່ໃນຄົນເຈັບ intubated ຂອງທ່ານຄວາມກົດດັນ transpulmonary ແມ່ນເປັນລົບສໍາລັບເຄິ່ງຫນຶ່ງທີ່ດີຂອງວົງຈອນການຫາຍໃຈ. ໃນລະຫວ່າງຢ່າງຫນ້ອຍເຄິ່ງຫນຶ່ງຂອງວົງຈອນການຫາຍໃຈ, ຖ້າທ່ານໄດ້ຍິນສຽງດັງໃນຂະນະທີ່ທ່ານລະເມີດ pleura ທ່ານກໍາລັງໄດ້ຍິນສຽງດັງລົມ. IN.
ການຫົດຕົວຂອງປອດແມ່ນເຫດຜົນທີ່ວ່າທ່ານຮູ້ສຶກວ່າປອດໄດ້ຍຸບລົງໂດຍໃຊ້ເວລາທີ່ທ່ານດຶງ forceps ອອກແລະເອົານິ້ວມືຂອງທ່ານເຂົ້າໄປໃນເວັ້ນເສຍແຕ່ວ່າທ່ານມີ PEEP ຢູ່ໃນການຫຼີ້ນ.
ດຽວນີ້ຂ້ອຍບໍ່ໄດ້ບອກວ່າບໍ່ເຄີຍມີເວລາທີ່ອາກາດບໍ່ຮີບຮ້ອນເຂົ້າມາ. ຂ້າພະເຈົ້າພຽງແຕ່ແນະນໍາວ່າສິ່ງທີ່ພວກເຮົາຮູ້ກ່ຽວກັບ physiology ຈະໂຕ້ຖຽງວ່າຢ່າງຫນ້ອຍມີອັດຕາສ່ວນທີ່ເຂັ້ມແຂງຂອງເວລາທີ່ຄວາມກົດດັນຂອງ transpulmonary gradient ແມ່ນເປັນລົບໃນເວລາທີ່ທ່ານລະເມີດ pleura, ຊຶ່ງຫມາຍຄວາມວ່າມີອັດຕາສ່ວນທີ່ດີຂອງກໍລະນີທີ່. ອາການທາງຄລີນິກທີ່ "ແນ່ນອນ" ເຫຼົ່ານັ້ນກາຍເປັນທີ່ເຊື່ອຖືໄດ້ຫນ້ອຍ.
ສໍາລັບການສາທິດນີ້ກັບແມ່ຂອງ thoracotomies ເປີດທັງຫມົດ (ໃນ cadaver ເປັນ) ກວດສອບການອອກ. ວິດີໂອນີ້.
cadaver ແມ່ນ intubated, ບາດແຜ decompression pleural "ເອື້ອອໍານວຍ" ໄດ້ຖືກສ້າງຂື້ນ, ແລະໃນແຕ່ລະມື້ຫມົດອາຍຸປອດຈະລົ້ມລົງທັນທີເວັ້ນເສຍແຕ່ວ່າ PEEP ຖືກນໍາໃຊ້. ແລະສັງເກດວ່າການຍຸບແມ່ນສໍາເລັດໃນແຕ່ລະຫມົດອາຍຸ.
ຕາບໃດທີ່ thoracostomy ແມ່ນໃຫຍ່ພໍທີ່ຈະສື່ສານກັບອາກາດໄດ້ຢ່າງເສລີ (ແລະຖ້າທ່ານອີງໃສ່ເຕັກນິກ "ນິ້ວມື" ທີ່ເປີດແທນທີ່ຈະໃສ່ໃນທໍ່ລະບາຍນ້ໍາ, ມັນຈໍາເປັນຕ້ອງມີຂະຫນາດໃຫຍ່ຫຼືພວກມັນອາດຈະມີຄວາມເຄັ່ງຕຶງຄືນໃຫມ່), ເມື່ອທ່ານໃສ່. ນິ້ວມືໃນເວລາທີ່ຫມົດອາຍຸປອດຈະຖືກຍຸບເວັ້ນເສຍແຕ່ວ່າມີປະລິມານທີ່ສົມເຫດສົມຜົນຂອງສິ່ງທີ່ແຕກຫັກ PEEP ເປີດຢ່າງປະທັບໃຈ.
ມັນຈະຖືກຍຸບບໍ່ວ່າຈະເປັນແລ້ວກ່ອນທີ່ທ່ານຈະເຮັດບາດແຜຫຼືວ່າມັນເກີດຂຶ້ນໃນຂະນະທີ່ທ່ານແຜ່ forceps ແລະເຮັດໃຫ້ຮູຕິດຕໍ່. ເວລາລະຫວ່າງການເຮັດໃຫ້ຮູ ແລະ ຮູ້ສຶກເຖິງປອດຂຶ້ນ ຫຼື ປອດລົງດ້ວຍນິ້ວມືແມ່ນເວລາພໍສົມຄວນທີ່ປອດຈະຍຸບລົງ. ມັນເບິ່ງຄືວ່າອາການທາງດ້ານຄລີນິກສະເພາະນີ້ອາດຈະບອກເຈົ້າບໍ່ມີຫຍັງກ່ຽວກັບສະພາບຂອງການຫຼີ້ນກ່ອນທີ່ຈະບາດແຜ.
ດັ່ງນັ້ນ, ສຽງດັງສາມາດຫຼອກລວງໄດ້ ແລະຮູ້ສຶກວ່າປອດຍຸບລົງພຽງແຕ່ໝາຍຄວາມວ່າປອດໄດ້ຫົດຕົວເມື່ອ pleura ເປີດ. ເຈົ້າສາມາດຮັບປະກັນໄດ້ວ່າໄລຍະໃດຂອງວົງຈອນການຫາຍໃຈທີ່ຄົນເຈັບຢູ່ໃນຕອນທີ່ເຈົ້າເຮັດຮູນັ້ນ? ເວັ້ນເສຍແຕ່ວ່າທ່ານມີຢ່າງຫນ້ອຍ 5 cmH2O (ແລະບາງທີອາດມີຫຼາຍກວ່ານັ້ນ) PEEP ສຸດໃນເວລາທີ່ທ່ານລະເມີດ pleura ທັງສອງອາການເຫຼົ່ານີ້ບໍ່ຈໍາເປັນຕ້ອງຫມາຍຄວາມວ່າຫຍັງ.

ດຽວນີ້, ແມ່ນຫຍັງ?
ອີກເທື່ອ ໜຶ່ງ, ຂ້ອຍບໍ່ໄດ້ເວົ້າສິ່ງທີ່ຄ້າຍຄື "ສະ ເໝີ ໄປ" ຫຼື "ບໍ່ເຄີຍ". ສິ່ງທີ່ຂ້ອຍແນະນໍາແມ່ນວ່າອາດຈະມີສີຂີ້ເຖົ່າຫຼາຍປະມານອາການທາງດ້ານຄລີນິກເຫຼົ່ານີ້ກ່ວາທໍາອິດທີ່ເບິ່ງຄືວ່າຈະເປັນກໍລະນີ.
ດັ່ງນັ້ນເຈົ້າຮູ້ໄດ້ແນວໃດວ່າພວກເຂົາເປັນ pneumothorax? ສໍາລັບຂ້າພະເຈົ້າວ່າເກືອບສະເຫມີໂດຍ ultrasound ໃນປັດຈຸບັນ. ຂ້າພະເຈົ້າບໍ່ຮູ້ວ່າວິທີການທີ່ຂ້າພະເຈົ້າໄດ້ຈັດການສໍາລັບ 15 ຂອງ 20+ ປີຂອງການດູແລ prehospital ໂດຍບໍ່ມີການຫນຶ່ງ. ບາງຄັ້ງແນ່ນອນການສະແກນແມ່ນ equivocal ແລະທ່ານຈໍາເປັນຕ້ອງໂທຫາໂດຍອີງໃສ່ອາການທີ່ທ່ານເຫັນແລະສະພາບຂອງຄົນເຈັບ, ແຕ່ຂ້າພະເຈົ້າພົບເຫັນວ່ານີ້ບໍ່ຄ່ອຍຫຼາຍກັບ probe ເສັ້ນຄວາມຖີ່ສູງທີ່ດີ.
ແລະສໍາລັບຄວາມເຄັ່ງຕຶງ, ຈຸດເດັ່ນແມ່ນ physiology ຜິດປົກກະຕິ, ໂດຍສະເພາະຄວາມດັນເລືອດ. ຖ້າ decompressing ຫນ້າເອິກແກ້ໄຂ physiology ຫຼັງຈາກນັ້ນເຂົາເຈົ້າມີຄວາມເຄັ່ງຕຶງ. ຖ້າມັນບໍ່ເປັນແນວນັ້ນເຂົາເຈົ້າມີ pneumothorax ງ່າຍໆ – ຫຼືບໍ່ມີເລີຍ. ເນື່ອງຈາກວ່າສິ່ງລົບກວນທີ່ທ່ານໄດ້ຍິນໃນຂະນະທີ່ທ່ານລະເມີດ pleura ອາດຈະເປັນອາກາດບໍ່ວ່າຈະເຂົ້າໄປໃນຫຼືອອກຈາກອາຄານ, ການໄດ້ຍິນສິ່ງລົບກວນບໍ່ໄດ້ຊ່ວຍທ່ານໃນທາງໃດກໍ່ຕາມ. Elvis ເຄີຍຢູ່ໃນອາຄານບໍ?
ຫມາຍເຫດ:
ຂ້າພະເຈົ້າໄດ້ມີທ່ານດຣ Blair Munford ທີ່ຍິ່ງໃຫຍ່ທົບທວນຄືນ heap ຂອງ physiology ຢູ່ທີ່ນີ້ເພື່ອໃຫ້ແນ່ໃຈວ່າມັນກົງກັນ.
ຫຼັງຈາກນັ້ນການເຊື່ອມຕໍ່ກັບ LITFL bit ກ່ຽວກັບຄວາມກົດດັນ transpulmonary ອີກເທື່ອຫນຶ່ງ? ຈາກນັ້ນໄປຂວາ ທີ່ນີ້.
ແລະ masterpiece ຂອງ John West (ດີຢ່າງຫນ້ອຍຫນ້າທີ່ໄດ້ກ່າວມາ) ແມ່ນ ທີ່ນີ້.
ຮູບພາບຂອງ Nahni ທີ່ມີຫູໃຫຍ່ໄດ້ຖືກຈັດພີມມາເຖິງ Creative Commons ສ່ວນຫນຶ່ງຂອງ flickr ໂດຍ Allan Henderson ແລະບໍ່ມີການປ່ຽນແປງຢູ່ທີ່ນີ້.
ໂອ້, ແລະໃນກໍລະນີທີ່ເຈົ້າບໍ່ຮູ້ຈັກ John West ທີ່ມະຫັດສະຈັນແທ້ໆ, ເດັກຊາຍ Adelaide ໄດ້ເຮັດດີ, ໄດ້ບັນທຶກໄວ້ ຊຸດບັນຍາຍທັງໝົດຂອງລາວໃຫ້ທ່ານໄດ້ໄປເບິ່ງ. ເນື່ອງຈາກວ່າໃນເວລາທີ່ທ່ານຢູ່ໃນ 80s ຂອງທ່ານ, ທ່ານອາດຈະໄດ້ຮັບການປະກອບສ່ວນໃນການສຶກສາທາງການແພດເຊັ່ນນັ້ນ, ແມ່ນບໍ?
ອ່ານຍັງ:
Intubation Tracheal: ເວລາໃດ, ເປັນຫຍັງແລະເປັນຫຍັງຕ້ອງສ້າງເສັ້ນທາງທຽມ ສຳ ລັບຄົນເຈັບ
ໂຣກປອດແຫ້ງໃນເດັກເກີດໃໝ່, ຫຼືໂຣກປອດແຫ້ງໃນເດັກເກີດໃໝ່ແມ່ນຫຍັງ?



