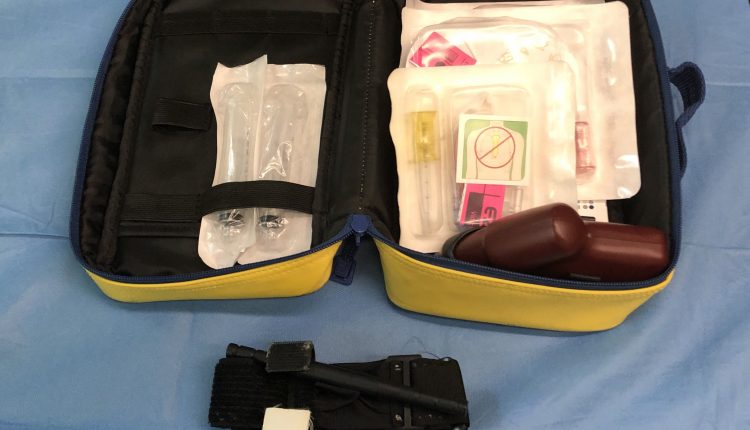
Турникет и интраосеен пристап: масовно управување со крварења
Во случај на масовно крварење, навремената контрола на крварењето и непосредниот васкуларен пристап може да направи разлика помеѓу животот и смртта на пациентот. Во овој напис, ние ќе објавиме италијанска студија на случај за употреба на турникет и интраосезозен пристап.
Системот за итна помош 118 од Трст (Италија) донесе одлука за доделување на EZ-IO® интраозен пристап до сите служби за брза помош АЛС во областа. Целта е да се опреми амбулантни возила во случај на тешко крварење и да се обучат лекари кои работат во предхоспитална средина за управување со масивни крварења во спој и екстремитети. Тие се приклучија на кампањата „Стоп за крвавењето“, промовирана од Американскиот колеџ за хирурзи и увезена во Италија од Società Italiana di Chirurgia d'Urgenza e del Trauma (Италијанско здружение за итна хирургија и траума). Употребата на а турникет и интракоскениот пристап може да значи важна промена во лекувањето на таквото комплицирано крварење.
Автори: Андреа Климент, Мауро Милош, Алберто Ператонер SSD 118 Трст - Одделение за итни случаи (attività integrata di Emergenza, Urgenza ed Accettazione). Азиенда Санитарија универзитет ulулијано Изонтина
Интраосебен пристап: Турникет и масивно крварење
Секоја година, траумата е одговорна за значителен процент на смртност во светот. Светската здравствена организација проценува дека во 2012 година, 5.1 милиони луѓе умреле поради трауматски настани, што е како 9.2% од смртните случаи низ целиот свет (стапката на смртност заверена во 83 случаи на 100,000 жители). 50% од смртните случаи биле на возраст меѓу 15 и 44 години, со стапка на смртност кај мажи двојно поголема од жените (1).
Во Италија, трауматските настани се одговорни за 5% од вкупните годишни смртни случаи (2). Одговара на околу 18,000 смртни случаи, од кои:
- сообраќајни несреќи: 7,000 смртни случаи
- домашни несреќи: 4,000 смртни случаи
- несреќи при работа: 1,300 смртни случаи
- акти на деликвенција / или самоповредување: 5,000 смртни случаи
Многу од нив се предизвикани од над 1 милион прием во болница, што е еднакво на околу 10% од вкупните годишни приеми (3).
Хеморагичен шок е втора водечка причина за смрт по повреди на централниот нервен систем, без оглед на механизмот 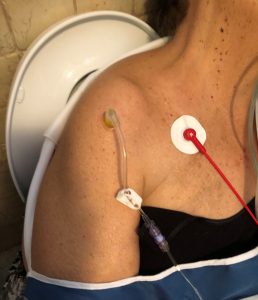 на траума. Хеморагијата е одговорна за 30-40% од смртните случаи на траума, а 33-56% се јавува во амбулантски амбиент (4).
на траума. Хеморагијата е одговорна за 30-40% од смртните случаи на траума, а 33-56% се јавува во амбулантски амбиент (4).
За да биде што е можно поефикасен, третманот со хеморагија треба да се обезбеди што е можно побрзо откако ќе се појави штетата. Масивното крварење може брзо да доведе до таканаречена „трауматска тријада на смрт“ или „смртоносна тријада“: хипотермија, коагулопатија и метаболна ацидоза.
Масивното крварење го намалува транспортот на кислород и може да предизвика хипотермија со последователна промена на каскадата на коагулацијата. Во отсуство на кислород и хранливи материи што нормално се транспортираат преку крвта (хипоперфузија), клетките се префрлаат на анаеробниот метаболизам, предизвикувајќи ослободување на млечна киселина, кетонски тела и други кисели компоненти кои ја намалуваат pH вредноста на крвта, предизвикувајќи метаболна ацидоза. Зголемената киселост ги оштетува ткивата и органите во организмот и може да ги намали перформансите на миокардот со дополнително загрозување на транспортот на кислород.
Турникет и интраосеен пристап: маневри за заштеда на живот
Од конфликтите во Ирак и Авганистан, научивме дека непосредната употреба на турникет и хемостатски завои е неопходна во маневрите за спасување живот. Многу ефикасен начин на одговор, длабоко проучен од Комитетот на американската армија за грижа за тактичка борба против несреќи (C-TCCC). Спроведувањето на упатствата на TCCC доведе до значително намалување на бројот на смртни случаи од хеморагија на екстремитетите (5).
Благодарение на длабокото искуство, развиено на воено ниво, овие методи на лекување почнаа да се шират и во граѓански амбиент, пред сè, по терористички напади како што се случија за време на Бостонскиот маратон во 2013 година (6).
Брзите активности за заштеда на живот за контрола на хеморагии од страна на првите испитаници, вклучени минувачи, можат да значат клучна точка во намалувањето на смртните случаи што може да се спречат (7). Во Соединетите држави, една од стратегиите кои се покажаа ефикасни во намалувањето на масовна смртност на хеморагија е да се опреми и персоналот на здравствената заштита и првите одговор (полицијата и пожарникари) со уреди за контрола на хеморагија и обука (8).
Во вообичаени и дневни служби за итни случаи, завојот за компресија што се користи во масовно крварење е често несоодветно. Ефикасно е само кога се врши директна рачна компресија, што не може секогаш да се гарантира во случај на повеќе повреди или максимални итни случаи (5).
Затоа, многу организации за итни случаи користат турникет. Има само една цел: спречување на хеморагичен шок и масовно крварење од екстремитетот. Научно е докажано дека неговата примена несомнено спасува живот. Пациентите кои доживеале трауматски хиповолемичен шок имаат статистички тешка прогноза со ниски стапки на преживување. Собраните докази на воено поле покажаа дека повредените лица на кои им бил нанесен турникет пред почетокот на хиповолемичниот шок имаат стапка на преживување од 90%, во споредба со 20% кога турникетот бил нанесен по првите симптоми на шок (9).
Раната употреба на турникет ја намалува потребата за волемска реинтеграција со кристалоиди во вон-болничко опкружување (хемодилукција, хипотермија) и хемодеривативи во болничко опкружување (коагулопатија), избегнувајќи дополнително влошување на факторите вклучени во смртоносна тријада (10).
За време на конфликтот во Виетнам, 9% од смртните случаи биле предизвикани од крварење. Во денешните конфликти, тој е намален на 2% благодарение на обуката за употреба на турникет и широко распространетата дифузија. Стапката на преживување кај војниците третирани со турникет наспроти оние во кои не била применета е 87% наспроти 0% (9). Анализата на 6 меѓународни студии објави стапка на ампутација од 19% од вклучените екстремитети.
Овие ампутации веројатно биле предизвикани од големиот степен на примарни повреди и не се опишани како секундарни компликации при употреба на турникет (11). Во две големи воени студии, откриено е дека стапката на компликации како резултат на употреба на турникет се движеше од 0.2% (12) до 1.7% (9). Другите студии покажаа отсуство на компликации на турникет што остануваат на сила помеѓу 3 и 4 часа (13.14).
Мораме да разгледаме 6 часа како максимална граница за преживување на екстремитетот (15). Кампањата „Стоп за крварењето“ беше промовирана во САД од страна на работна група меѓу различни агенции свикана од Одделот за домашна безбедност на „Штабот на советот за национална безбедност“ на Белата куќа, со цел да се изгради отпорност кај населението со зголемување свесност за основните активности за запирање на опасно по живот крварење предизвикано и од случајни настани од секојдневниот живот и од катастрофални настани од природна или терористичка природа.
„Комитетот за траума“ на Американскиот колеџ за хирурзи и консензусот од Хартфорд се меѓу главните промотори на оваа кампања. Неконтролирано крварење се смета за главна причина за смрт спречена од траума, додека камен-темелник на навремена интервенција е употребата на случајни минувачи како први реагирачи за да се справат со масовно крварење до доаѓањето на професионалното спасување, откако ќе се утврди дека интервенцијата е ефективна во првите 5 -10 минути.
Обучувачите на системот 118 Трст учествуваа на курсот „Стоп за крварењето“, увезен во Италија од Сосиета Италијана во Кирургија д’Ургенца е дел Траума. Целта е да се стандардизира однесувањето за правилна употреба на турникетот, моментално достапен за сите спасувачки возила на покраината.
За турнекетот и интраосезниот пристап
Во пред-болничката поставка, честопати е неопходно да се обезбеди брз васкуларен пристап, но позиционирањето е често 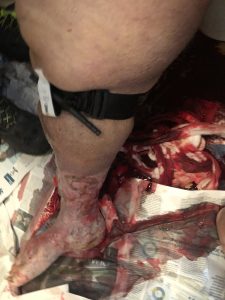 проблематично (16,17). Периферниот венски пристап останува стандард, но ако се компромитираат виталните функции, неговото враќање може да биде тешко или може да трае премногу долго.
проблематично (16,17). Периферниот венски пристап останува стандард, но ако се компромитираат виталните функции, неговото враќање може да биде тешко или може да трае премногу долго.
Фактори на животната средина, како што се слабо осветлување, ограничен простор, тежок пациент или клинички фактори како што се периферна вазоконстрикција кај шок или хипотермични пациенти, лошите венски средства заради интравенска терапија или дебелина може да го отежнат добивањето на периферниот венски пристап.
Victртвите од траума со зголемена динамика, срцев удар или сепса може да бараат итен васкуларен пристап.
Кај педијатриски пациенти, добивањето васкуларен пристап може да биде технички тешко (18). Стапката на успех во позиционирањето на периферниот венски пристап при првиот обид надвор од болницата е 74% (19.20 часот) и е намалена на помалку од 50% во случај на срцев удар (20). Пациентите во хеморагичен шок, во просек, бараат 20 минути за да добијат периферна венска пристап (21).
Турникет и интракосен пристап: валидна алтернатива на периферниот венски пристап е интракоскениот пристап: тој се добива многу побрзо од преземањето на периферната вена (50±9 с наспроти 70±30 с) (22). Во интра-болнички амбиент кај пациенти со ACR со недостапни периферни вени, интракоскениот пристап покажал повисока стапка на успех за помалку време од CVC поставување (85% наспроти 60%; 2 мин наспроти 8 мин) (23), згора на тоа, постапката не бара прекин на компресиите на градниот кош и последователно може да го подобри преживувањето на пациентот (24).
Европскиот совет за реанимација, исто така, препорачува интраосезозен пристап како валидна алтернатива во случај да не се најде периферната вена кај возрасен пациент (25) и како прв избор кај педијатриски пациент (26).
Заклучно со април 2019 година, EZ-IO® системот за интраостесен пристап беше ставен во функција на сите амбуланти за напредни спасувачи ASUITS 118 по обука на медицински сестри и дисеминација на оперативните процедури, претходно беше опремен само системот за самолекување.
Дифузијата на контролата до сите амбулантни возила овозможува брзо да се гарантира васкуларен пристап, да се намалат времето на лекување и дополнително да се зголеми квалитетот на услугите за граѓаните. Неколку студии покажаа дека EZ-IO® е ефикасен систем за проверка на интра-осезозен пристап: целокупната стапка на успех е многу висока (99.6% 27; 98.8% 28; 90% 29) како и стапката на успех при првиот обид ( 85.9% 27; 94% 28; 85% 23) и се карактеризира со многу брза крива на учење (29). Интраосезниот пристап е еквивалентен на периферниот венски пристап во однос на фармакокинетиката и клиничката ефикасност (30), а стапката на компликација е помала од 1% (24).
За интраосезниот пристап и употребата на турникет, извештај за случајот
Извештај за случајот:
6.35 часот: системот 118 Трст беше активиран од страна на FVG Регионалната операција за итни случаи на медицина за да одговори на трауматски жолт код дома.
6.44 часот: Брзата помош пристигна на лице место, а екипажот беше придружуван од роднините на пациентот во бањата. 70-годишна дебела жена, седи на тоалет и онесвестена (GCS 7 E 1 V2 M 4). Здив на 'рчење, блед, дијафорезен, едвај забележлив каротиден пулс, време на полнење на капиларите > 4 секунди. Голема крв масна на нозете на пациентот; васкуларните улкуси беа очигледни на долните екстремитети и крпа, исто така натопена со крв, беше обвиткана околу десното теле.
6.46 часот: црвен код. Беше побарано само-лекување и тие мораа да побараат помош од противпожарната единица за да помогнат во транспортот на пациентот, со оглед на нејзината тежина состојба и ограничениот достапен простор. Кога ќе се отстрани пешкир, беше забележана хеморагија од веројатна васкуларна руптура во улкускускурисот, лоцирана во задниот дел од потколеницата.
Беше невозможно да се гарантира ефективна директна компресија и да се посвети оператор за оваа намена. Така, тие веднаш го применија борбената апликација Турникет (КАТ), запирајќи го крварењето. После тоа, не биле откриени други уста на хеморагична уста.
Главата беше хипер-продолжена и се нанесува О2 со 100% FiO2 со исчезнување на 'рчењето здив.
Со оглед на состојбата на шок и дебелина, беше невозможно да се најде периферниот венски пристап, па затоа, по првиот обид, интраосезниот пристап беше ставен во десната хумерна комора со систем ЕЗ-ИО® со игла 45мм.
Потврдено е правилното позиционирање на пристапот: стабилност на игла, серозна аспирација на крв и леснотија на инфузија на притисок од 10 ml SF. Физиолошки раствор започна 500 ml инфузија со стискалка на кеси и екстремитетот беше имобилизиран со мицела. Кога беше ставен мониторинг на ЕКГ, 80 ритмички HR, PA и SpO2 не беа откриени.
Потоа се нанесува компресивен медицински облекување во точката на крварење. Брза анамнестична колекција покажа дека пациентот страда од хипертироидизам, артериска хипертензија, дислипидемија, ОСАС во ноќна ЦПАП, атријална фибрилација во ТАО. Таа беше проследена и со Пластична хирургија и заразни болести за улкуси на долните екстремитети со дермохиподермит од MRSA, P. Mirabilis и P. Aeruginosa и на терапија со тапазол 5mg 8 часа, бисопролол 1.25mg h 8, diltiazem 60mg на секои 8 часа, кумадин според ИНР
6.55 часот; автоматизаторот пристигнал на лице место. Пациентот се претстави со GCS 9 (E 2, V 2, M 5), FC 80r, PA 75/40, SpO2 98% со FiO2 100%. Се администрираше 1000mg EV тринексамична киселина. Со помош на Противпожарната бригада, пациентот бил мобилизиран со а стол а потоа и на носилки.
Во амбуланта, на пациентот му било укажано GCS 13 (E 3, V 4, M 6), PA 105/80, FC 80r и SpO2 98% со FiO2 100%. Откриен е десниот хумерен интраосеозен пристап, кој се расклопува за време на фазите на мобилизација, така што уште еден интраосезозен пристап веднаш успешно беше поставен на левото хумерно седиште и инфузијата на течности продолжи.
Со оглед на подобрувањето на виталните параметри, направена е аналгетичка терапија со фентанаст 0.1 mg и се внесени вкупно 500 ml физиолошки раствор и 200 ml рингерацетат. Во 7.25 часот брзата помош, со вклучен лекар одбор, оставено со црвена шифра до Cattinara Соба за итни случаи.
Беа предупредувани хирург, одделение за реанимација и банка за крв. Брзата помош пристигнала во ПС во 7.30:XNUMX часот
Првата крвна слика покажа: хемоглобин 5 g / dL, црвени крвни клетки 2.27 x 103 μL, хематокрит 16.8%, додека за коагулација: INR 3.55, 42.3 секунди, сооднос 3.74. Пациентот бил примен на итна медицина и бил подложен на hemotransfusions за вкупно 7 единици концентрирани хематокрити и антибиотик циклус со далбаванцин и цефепим.
Турникет, масивно крварење и интраозвучен пристап: Прочитајте го италијанскиот член
ПРОЧИТАЈТЕ
Турникет: Престанете со крварење по прострелна рана
Интервју со AURIEX - Тактичка медицинска евакуација, обука и контрола на масовно крварење
Турникет или нема турнеја? Два стручни ортопедија зборуваат за вкупната замена на коленото
Тактичка нега на теренот: како треба да се заштитат болничарите за да се соочат со воено поле?
Турникет, масивно крварење и интраосезозен пристап БИБЛИОГРАФИЈА
1. Светска здравствена организација. Големината и причините за повредите. 2–18 (2014). дои: ISBN 978 92 4 150801 8
2. Giustini, M. OSSERVATORIO NAZIONALE AMBIENTE E TRAUMI (ONAT) Traumi: non solo strada. во Salute e Sicurezza Stradale: l'Onda Lunga del Trauma 571–579 (CAFI Editore, 2007).
3. Balzanelli, MG Il supporto delle funzioni vitali al paziente politraumatizzato - Поддршка за живот на траума (TLS). во Manuale di Medicina di Emergenza e Pronto Netherorso 263–323 (CIC Edizioni Internazionali, 2010).
4. Kauvar, DS, Lefering, R. & Wade, CE Влијание на крварењето врз исходот од траума: преглед на епидемиологија, клинички презентации и терапевтски размислувања. J. Trauma60, S3-11 (2006).
5. Истриџ, БJ и др. Смрт на бојното поле (2001-2011): Импликации за иднината на грижата за борбени жртви. J. Trauma Acute Care Surg.73, 431–437 (2012).
6. Walls, RM & Zinner, MJ Одговор на маратонот во Бостон: зошто работеше толку добро? JAMA309, 2441–2 (2013).
7. Бринсфилд, КХ и Мичел, Е. Улогата на Одделот за домашна безбедност во зајакнување и спроведување на одговор на активни настани со стрелач и намерни масовни жртви. Бик Сум Кол. Surg.100, 24–6 (2015).
8. Holcomb, JB, Butler, FK & Rhee, P. Уреди за контрола на хеморагија: Турникети и хемостатски преврски. Бик Сум Кол. Surg.100, 66–70 (2015).
9. Kragh, JF et al. Опстанок со употреба на итен турникет за да се запре крварењето во голема траума на екстремитетите. Ен. Сург.249, 1-7 (2009).
10. Mohan, D., Milbrandt, EB & Alarcon, LH Black Hawk Down: Еволуцијата на стратегиите за реанимација кај масивното трауматско крварење. Критик Care12, 1–3 (2008).
11. Булгер, ЕМ и др. Упатство засновано врз докази за болни од болницата врз основа на докази за контрола на надворешно крварење: Комитет за траума на Американски колеџ за хирурзи. Прахос. Емерг Care18, 163–73
12. Броди, С. и др. Употреба на турникет во борба траума: Воено искуство во Велика Британија. J. Spec. Оперирајте Мед.9, 74–7 (2009)
13. Велинг, ДР, Мекеј, ПЛ, Расмусен, ТЕ & Рич, Н.М. Кратка историја на турнирот. J. Vasc. Surg.55, 286-290 (2012).
14. Kragh, JF et al. Преживување од жртвите на битката со употреба на итни турнеи за да се запре крварењето на екстремитетите. Ј.Ермег. Med.41, 590-597 (2011).
15. Волтерс, Т.J., Холкомб, B.Б., Кансио, ЛЦ, Бикли, АЦ & Баер, ДГ итни случаи. Ј. Ам. Кол. Surg.204, 185–186 (2007).
16. Zimmermann, A. & Hansmann, G. Intraosseous access. Неонатални итни случаи, практика. Гид. Ресуск. Транс Критик Грижа за новороденчиња 39, 117–120 (2009).
17. Олаусен, А. И Вилијамс, Б. Интраозен пристап во предихоспитална средина: Преглед на литература. Претхос. Катастрофа Мед.27, 468-472 (2012).
18. Лион, РМ и Доналд, М. Интраозен пристап во предихоспитална средина - Идеална опција од прва линија или најдобро спасување? Реанимација84, 405–406 (2013).
19. Лапостол, Ф. и др. Потенцијална проценка на потешкотии со периферниот венски пристап при итна помош. Интензивна нега Med.33, 1452-1457 (2007).
20. Reades, R., Studnek, JR, Vandeventer, S. & Garrett, J. Intraosseous наспроти интравенски васкуларен пристап за време на срцев удар надвор од болница: Рандомизирано контролирано испитување. Ен Емерг. Мед.58, 509–516 (2011).
21. Енгелс, ПТ и др. Употреба на интраосечни уреди при траума: Истражување на лекари за траума во Канада, Австралија и Нов Зеланд. Може J. Сург.59, 374–382 (2016).
22. Lamhaut, L. et al. Споредба на интравенски и интраосезозен пристап од страна на персоналните медицински лица за итни случаи со и без CBRN заштитник опрема. Реанимација 81, 65–68 (2010)
23. Leidel, BA et al. Споредба на интраозен наспроти централниот венски васкуларен пристап кај возрасни под реанимација во одделот за итни случаи со недостапни периферни вени. Реанимација83, 40–45 (2012).
24. Петитпас, Ф. и др. Употреба на интраосезозен пристап кај возрасни: систематски преглед. Критика Care20, 102 (2016).
25. Soar, J. et al. Упатства за Советот на реанимација Упатства за реанимација 2015 година: Дел 3. Напредна животна поддршка на возрасните. Реанимација95, 100–47 (2015)
26. Maconochie, IK et al. Упатства за Советот на реанимација Упатства за реанимација 2015 година. Дел 6. Поддршка за живот на децата. Реанимација95, 223–248 (2015).
27. Helm, M. et al. Имплементација на интраозојниот уред ЕЗ-ИО® во германска медицинска служба за итни случаи со хеликоптери. Реанимација88, 43–47 (2015).
28. Reinhardt, L. et al. Четири години на EZ-IO® систем во амбулантарен болнички амбиент. Цент. Евра. J. Med.8, 166–171 (2013).
29. Santos, D., Carron, PN, Yersin, B. & Pasquier, M. EZ-IO® имплементација на интраосена направа во пред-болничка служба за итни случаи: Идна студија и преглед на литературата. Реанимација84, 440-445 (2013).
30. Вон Хоф, ДД, Кун, ЈГ, Бурис, ХА & Милер, Л.Ј. Дали интраозните се изедначуваат интравенски? Фармакокинетска студија. Сум Ј. Емерг. Мед.26, 31–38 (2008).



