न्यूरोजेनिक शॉक: ते काय आहे, त्याचे निदान कसे करावे आणि रुग्णावर उपचार कसे करावे
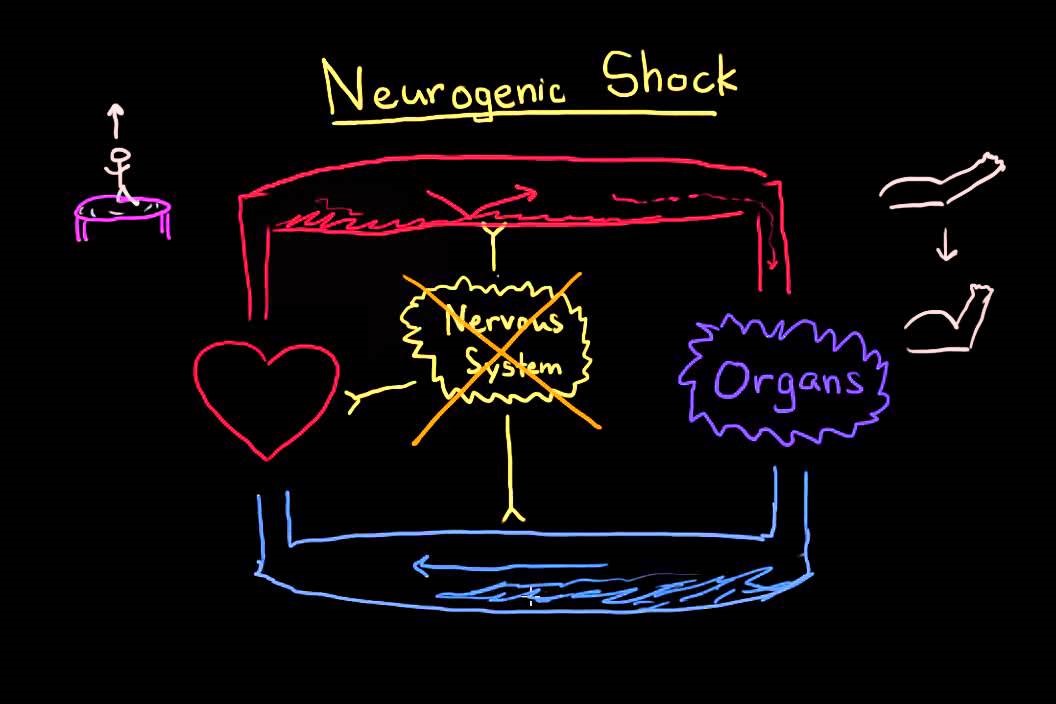
न्यूरोजेनिक शॉकमध्ये, पॅरासिम्पेथेटिक आणि सहानुभूतीपूर्ण उत्तेजनामधील संतुलन बिघडल्यामुळे व्हॅसोडिलेशन होते.
न्यूरोजेनिक शॉक म्हणजे काय?
न्यूरोजेनिक शॉक हा एक वितरणात्मक प्रकारचा शॉक आहे.
न्यूरोजेनिक शॉकमध्ये, पॅरासिम्पेथेटिक आणि सहानुभूतीपूर्ण उत्तेजनामधील संतुलन बिघडल्यामुळे व्हॅसोडिलेशन होते.
हा एक प्रकारचा शॉक आहे (एक जीवघेणी वैद्यकीय स्थिती ज्यामध्ये संपूर्ण शरीरात अपुरा रक्त प्रवाह असतो) जो रक्तवाहिन्यांच्या भिंतींमध्ये सामान्य स्नायू टोन राखणाऱ्या सहानुभूती मज्जासंस्थेतील सिग्नल अचानक गमावल्यामुळे होतो.
रुग्णाला खालील अनुभव येतात ज्यामुळे न्यूरोजेनिक शॉक होतो:
- उत्तेजित होणे. सहानुभूतीपूर्ण उत्तेजनामुळे संवहनी गुळगुळीत स्नायू संकुचित होतात आणि पॅरासिम्पेथेटिक उत्तेजनामुळे संवहनी गुळगुळीत स्नायू शिथिल होतात किंवा विस्तारतात.
- वासोडिलेशन. रुग्णाला एक प्रमुख पॅरासिम्पेथेटिक उत्तेजना येते ज्यामुळे व्हॅसोडिलेशन दीर्घकाळ टिकते, ज्यामुळे सापेक्ष हायपोव्होलेमिक स्थिती येते.
- हायपोटेन्शन. रक्ताचे प्रमाण पुरेसे आहे, कारण संवहनी विस्तारित आहे; रक्ताचे प्रमाण विस्थापित होते, ज्यामुळे हायपोटेन्सिव्ह (कमी रक्तदाब) स्थिती निर्माण होते.
- हृदय व रक्तवाहिन्यासंबंधी बदल. न्यूरोजेनिक शॉकसह उद्भवणारे ओव्हरराइडिंग पॅरासिम्पेथेटिक उत्तेजनामुळे रुग्णाच्या प्रणालीगत संवहनी प्रतिकार आणि ब्रॅडीकार्डियामध्ये तीव्र घट होते.
- अपुरा परफ्यूजन. अपर्याप्त बीपीमुळे ऊती आणि पेशींचे अपुरे परफ्यूजन होते जे सर्व शॉक अवस्थेसाठी सामान्य आहे.
जगाच्या बचावकर्त्यांचा रेडिओ? इमर्जन्सी एक्सपोमध्ये रेडिओ ईएमएस बूथला भेट द्या
न्यूरोजेनिक शॉक खालील कारणांमुळे होऊ शकतो:
- स्पाइनल कॉर्ड इजा. पाठीचा कणा दुखापत (SCI) हायपोटेन्शन आणि ब्रॅडीकार्डिया (न्यूरोजेनिक शॉक) साठी ओळखली जाते.
- स्पाइनल ऍनेस्थेसिया. स्पाइनल ऍनेस्थेसिया - पाठीच्या कण्याच्या सभोवतालच्या जागेत ऍनेस्थेटीक इंजेक्शन देणे-किंवा पाठीचा कणा तोडणे यामुळे रक्तदाब कमी होतो कारण शरीराच्या खालच्या भागात रक्तवाहिन्या पसरतात आणि परिणामी शिरासंबंधीचा परत येणे कमी होते. हृदय.
- औषधांची उदासीन क्रिया. औषधांची उदासीनता आणि ग्लुकोजची कमतरता यामुळे न्यूरोजेनिक शॉक देखील होऊ शकतो.
न्यूरोजेनिक शॉकचे नैदानिक अभिव्यक्ती पॅरासिम्पेथेटिक उत्तेजनाची चिन्हे आहेत
- कोरडी, उबदार त्वचा. थंड, ओलसर त्वचेऐवजी, रुग्णाला व्हॅसोडिलेशन आणि व्हॅसोकॉन्स्ट्रिक्टच्या अक्षमतेमुळे कोरडी, उबदार त्वचा अनुभवते.
- हायपोटेन्शन. हायपोटेन्शन अचानक, मोठ्या प्रमाणात पसरल्यामुळे उद्भवते.
- ब्रॅडीकार्डिया. टायकार्डिक होण्याऐवजी, रुग्णाला ब्रॅडीकार्डियाचा अनुभव येतो.
- डायाफ्रामॅटिक श्वास. जर दुखापत 5 व्या ग्रीवाच्या मणक्यांच्या खाली असेल तर, इंटरकोस्टल स्नायूंच्या मज्जासंस्थेचे नियंत्रण गमावल्यामुळे रुग्णाला डायफ्रामॅटिक श्वासोच्छ्वास दिसून येईल (ज्याला वक्षस्थळाच्या श्वासोच्छवासासाठी आवश्यक आहे).
- श्वसन अटक. जर दुखापत तिसर्या ग्रीवाच्या मणक्यांच्या वर असेल तर, डायाफ्रामचे मज्जातंतू नियंत्रण गमावल्यामुळे, दुखापतीनंतर लगेचच रुग्णाला श्वसनक्रिया बंद पडते.
प्रशिक्षण: इमर्जन्सी एक्सपोमध्ये डीएमसी दिनास वैद्यकीय सल्लागारांच्या बूथला भेट द्या
मूल्यांकन आणि निदान निष्कर्ष
न्यूरोजेनिक शॉकचे निदान खालील चाचण्यांद्वारे शक्य आहे:
- संगणकीकृत टोमोग्राफी (सीटी) स्कॅन. सीटी स्कॅन एक्स-रे वर दिसलेल्या विकृतींचे अधिक चांगले स्वरूप देऊ शकते.
- क्षय किरण. वैद्यकीय कर्मचारी सामान्यतः अशा लोकांवर या चाचण्या मागवतात ज्यांना आघातानंतर पाठीच्या कण्याला दुखापत झाल्याचा संशय आहे.
- चुंबकीय अनुनाद इमेजिंग (MRI). संगणकाद्वारे तयार केलेल्या प्रतिमा तयार करण्यासाठी एमआरआय मजबूत चुंबकीय क्षेत्र आणि रेडिओ लहरी वापरते.
वैद्यकीय व्यवस्थापन
न्यूरोजेनिक शॉकच्या उपचारांमध्ये हे समाविष्ट आहे:
- सहानुभूतीपूर्ण टोन पुनर्संचयित करणे. हे एकतर रीढ़ की हड्डीच्या दुखापतीच्या स्थिरीकरणाद्वारे किंवा, स्पाइनल ऍनेस्थेसियाच्या उदाहरणामध्ये, रुग्णाची योग्य स्थिती करून असेल.
- इमोबिलायझेशन. जर रुग्णाला पाठीच्या कण्याला दुखापत झाल्याची संशयास्पद घटना असेल तर, मणक्याला योग्य संरेखन करण्यासाठी मणक्याला स्थिर करण्यासाठी कर्षण आवश्यक असू शकते.
- IV द्रव. रुग्णाचा रक्तदाब स्थिर करण्यासाठी IV द्रवपदार्थांचे प्रशासन केले जाते.
फार्माकोलॉजिकल थेरपी
न्यूरोजेनिक शॉक असलेल्या रुग्णाला दिलेली औषधे आहेत:
- इनोट्रॉपिक एजंट. इनोट्रॉपिक एजंट्स जसे की डोपामाइन द्रव पुनरुत्थानासाठी ओतले जाऊ शकतात.
- ऍट्रोपिन. गंभीर ब्रॅडीकार्डिया व्यवस्थापित करण्यासाठी एट्रोपिन अंतस्नायुद्वारे दिले जाते.
- स्टिरॉइड्स. स्पष्ट न्यूरोलॉजिकल कमतरता असलेल्या रुग्णाला न्यूरोजेनिक शॉक सुरू झाल्यापासून 8 तासांच्या आत उच्च डोसमध्ये मेथिलप्रेडनिसोलोन सारखी IV स्टेरॉईड्स दिली जाऊ शकतात.
- हेपरिन. हेपरिन किंवा कमी आण्विक-वजन हेपरिन हे निर्धारित केल्यानुसार वापरल्यास थ्रोम्बस तयार होण्यास प्रतिबंध होऊ शकतो.
न्यूरोजेनिक शॉक असलेल्या रुग्णाच्या नर्सिंग व्यवस्थापनामध्ये हे समाविष्ट आहे:
नर्सिंग मूल्यांकन
न्यूरोजेनिक शॉक असलेल्या रुग्णाच्या मूल्यांकनामध्ये हे समाविष्ट असावे:
- ABC मूल्यांकन प्री-हॉस्पिटल प्रदात्याने मणक्याचे कोणत्याही अतिरिक्त हालचालीपासून संरक्षण करताना आघात झालेल्या रुग्णाला मूलभूत वायुमार्ग, श्वासोच्छ्वास, रक्ताभिसरण पद्धतीचे पालन केले पाहिजे.
- न्यूरोलॉजिकल मूल्यांकन. न्यूरोलॉजिकल कमतरता आणि सामान्य स्तर ज्यावर असामान्यता सुरू झाली ते ओळखले पाहिजे.
नर्सिंग निदान
मूल्यांकन डेटावर आधारित, न्यूरोजेनिक शॉक असलेल्या रुग्णासाठी नर्सिंग निदान हे आहेतः
- डायाफ्राम (C-5 वर किंवा त्यावरील जखम) च्या विकृतीशी संबंधित श्वासोच्छवासाच्या पद्धती बिघडण्याचा धोका.
- च्या तात्पुरत्या कमजोरी/अस्थिरतेशी संबंधित आघात होण्याचा धोका पाठीचा स्तंभ.
- न्यूरोमस्क्यूलर कमजोरीशी संबंधित अशक्त शारीरिक हालचाल.
- बदललेल्या सेन्सरी रिसेप्शन, ट्रान्समिशन आणि इंटिग्रेशनसह संवेदी मार्गांचा नाश करण्याशी संबंधित विस्कळीत संवेदी धारणा.
- रक्त जमा होण्याशी संबंधित तीव्र वेदना थ्रॉम्बस निर्मितीसाठी दुय्यम आहे.
नर्सिंग केअर नियोजन आणि उद्दिष्टे
रुग्णाच्या मुख्य उद्दिष्टांमध्ये हे समाविष्ट आहे:
- च्या अनुपस्थितीद्वारे पुराव्यांनुसार पुरेसे वायुवीजन ठेवा श्वसनविषयी दाह, फुफ्फुसातील दाह आणि ABG स्वीकार्य मर्यादेत
- श्वासोच्छवासाच्या प्रयत्नांना समर्थन देण्यासाठी योग्य वर्तन प्रदर्शित करा.
- पाठीच्या कण्याला आणखी इजा न करता मणक्याचे योग्य संरेखन ठेवा.
- कॉन्ट्रॅक्चर, पाय ड्रॉप नसणे द्वारे पुराव्यांनुसार कार्याची स्थिती राखणे.
- अप्रभावित / भरपाई देणाऱ्या शरीराच्या अवयवांची ताकद वाढवा.
- क्रियाकलाप पुन्हा सुरू करण्यास सक्षम करणारी तंत्रे/वर्तणूक प्रदर्शित करा.
- संवेदनाक्षम दोष ओळखा.
- तूट भरून काढण्यासाठी वर्तन ओळखा.
- संवेदनात्मक गरजा आणि वंचित/ओव्हरलोडच्या संभाव्यतेबद्दल जागरूकता शब्दबद्ध करा.
नर्सिंग हस्तक्षेप
- न्यूरोजेनिक शॉकच्या सामान्यतः क्षणिक भागाचे निराकरण होईपर्यंत नर्सिंग हस्तक्षेप हृदय व रक्तवाहिन्यासंबंधी आणि न्यूरोलॉजिक कार्यास समर्थन देण्याच्या दिशेने निर्देशित केले जातात.
- पलंगाचे डोके उंच करा. जेव्हा रुग्णाला स्पाइनल किंवा एपिड्युरल ऍनेस्थेसिया मिळते तेव्हा डोके उंचावल्याने ऍनेस्थेटिक एजंटचा पाठीचा कणा वर पसरण्यास प्रतिबंध होतो.
- खालच्या टोकाचा हस्तक्षेप. अँटी एम्बोलिझम स्टॉकिंग्ज लावणे आणि बेडचा पाय उंच करणे पायांमध्ये रक्त जमा होण्यास आणि थ्रोम्बस तयार होण्यास प्रतिबंध करण्यास मदत करू शकते.
- व्यायाम करा. अचल हातांच्या हालचालींची निष्क्रिय श्रेणी रक्ताभिसरणास प्रोत्साहन देते.
- वायुमार्गाची तीव्रता. पेटंट वायुमार्गाची देखभाल करा: डोके तटस्थ स्थितीत ठेवा, जर सहन होत असेल तर बेडचे डोके किंचित उंच करा, सूचित केल्याप्रमाणे वायुमार्ग संलग्नक वापरा.
- ऑक्सिजन. योग्य पद्धतीने ऑक्सिजनचे व्यवस्थापन करा (अनुनासिक प्रॉन्ग्स, मास्क, इंट्यूबेशन, व्हेंटिलेटर).
- उपक्रम. अखंड विश्रांतीचा कालावधी देण्यासाठी आणि वैयक्तिक सहिष्णुता आणि क्षमतेमध्ये सहभागास प्रोत्साहन देण्यासाठी क्रियाकलापांची योजना करा.
- बीपी निरीक्षण. तीव्र टप्प्यात किंवा स्थिर होईपर्यंत क्रियाकलाप आधी आणि नंतर बीपी मोजा आणि निरीक्षण करा.
- चिंता कमी करा. संवेदनातील बदल ओळखण्यासाठी आणि भरपाई करण्यासाठी रुग्णाला मदत करा.
मूल्यमापन
अपेक्षित रुग्ण परिणाम आहेत:
- पुरेशी वायुवीजन राखले.
- श्वासोच्छवासाच्या प्रयत्नांना समर्थन देण्यासाठी योग्य वर्तन दाखवले.
- पाठीच्या कण्याला आणखी नुकसान न करता मणक्याचे योग्य संरेखन राखले.
- कार्याची स्थिती राखली.
- अप्रभावित / भरपाई देणाऱ्या शरीराच्या अवयवांची वाढलेली ताकद.
- प्रात्यक्षिक तंत्र/वर्तन जे क्रियाकलाप पुन्हा सुरू करण्यास सक्षम करतात.
- ओळखले संवेदी दोष.
- तूट भरून काढण्यासाठी वर्तणूक ओळखली.
- संवेदनात्मक गरजा आणि वंचित / ओव्हरलोडच्या संभाव्यतेची मौखिक जाणीव.
दस्तऐवजीकरण मार्गदर्शक तत्त्वे
दस्तऐवजीकरणाचा फोकस आहेतः
- समस्येचा संबंधित इतिहास.
- श्वासोच्छवासाचा नमुना, श्वासोच्छवासाचा आवाज, ऍक्सेसरी स्नायूंचा वापर.
- प्रयोगशाळा मूल्ये.
- दुखापतींचा भूतकाळ आणि अलीकडील इतिहास, सुरक्षिततेच्या गरजा जागरुकता.
- सुरक्षिततेचा वापर उपकरणे किंवा प्रक्रिया.
- पर्यावरणीय चिंता, सुरक्षा समस्या.
- कार्य पातळी, विशिष्ट किंवा इच्छित क्रियाकलापांमध्ये भाग घेण्याची क्षमता.
- क्लायंटच्या वेदनांच्या प्रतिसादाचे वर्णन, वेदना यादीचे तपशील, वेदना व्यवस्थापनाच्या अपेक्षा आणि वेदना स्वीकार्य पातळी.
- अगोदर औषधांचा वापर.
- काळजीची योजना, विशिष्ट हस्तक्षेप आणि नियोजनात कोणाचा सहभाग आहे.
- शिकवण्याची योजना.
- हस्तक्षेप, अध्यापन, केलेल्या कृती आणि उपचार पद्धती यांना प्रतिसाद.
- इच्छित परिणामांची प्राप्ती किंवा प्रगती.
- काळजी योजनेत बदल.
देखील वाचा
रक्ताभिसरण शॉक (रक्ताभिसरण निकामी): कारणे, लक्षणे, निदान, उपचार
धक्का देण्यासाठी द्रुत आणि गलिच्छ मार्गदर्शक: नुकसान भरपाई, विघटित आणि अपरिवर्तनीय मधील फरक
कार्डिओजेनिक शॉक: कारणे, लक्षणे, जोखीम, निदान, उपचार, रोगनिदान, मृत्यू
अॅनाफिलेक्टिक शॉक: ते काय आहे आणि ते कसे हाताळायचे
बेसिक एअरवे असेसमेंट: एक विहंगावलोकन
श्वसन त्रास आणीबाणी: रुग्ण व्यवस्थापन आणि स्थिरीकरण
वर्तणूक आणि मानसिक विकार: प्रथमोपचार आणि आपत्कालीन परिस्थितीत हस्तक्षेप कसा करावा
बेहोश होणे, चेतना गमावण्याशी संबंधित आपत्कालीन परिस्थिती कशी व्यवस्थापित करावी
चेतनाची बदललेली पातळी आणीबाणी (ALOC): काय करावे?
Syncope: लक्षणे, निदान आणि उपचार
आपण खरोखर बेशुद्ध आहात की नाही हे आरोग्य सेवा प्रदाते कसे परिभाषित करतात
कार्डियाक सिंकोप: ते काय आहे, त्याचे निदान कसे केले जाते आणि त्याचा कोणावर परिणाम होतो
नवीन अपस्मार चेतावणी डिव्हाइस हजारो जीव वाचवू शकले
प्रथमोपचार आणि अपस्मार: जप्ती कशी ओळखावी आणि रुग्णाला मदत कशी करावी
न्यूरोलॉजी, एपिलेप्सी आणि सिंकोप मधील फरक
प्रथमोपचार आणि आपत्कालीन हस्तक्षेप: सिंकोप
एपिलेप्सी शस्त्रक्रिया: फेफरेसाठी जबाबदार मेंदूचे भाग काढून टाकण्याचे किंवा वेगळे करण्याचे मार्ग
ट्रेंडेलेनबर्ग (अँटी-शॉक) स्थिती: ते काय आहे आणि कधी याची शिफारस केली जाते
हेड अप टिल्ट टेस्ट, वॅगल सिंकोपच्या कारणांची तपासणी करणारी चाचणी कशी कार्य करते
स्ट्रेचरवर रुग्णाची स्थिती: मुरळीची स्थिती, अर्ध-फॉलर, उच्च मुरळी, कमी मुरळी यांच्यातील फरक



