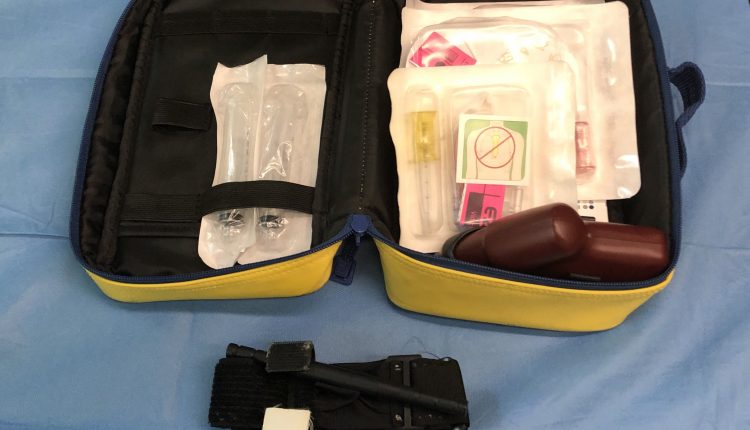
Dostęp do opaski uciskowej i śródkostnej: masywne zarządzanie krwawieniem
W przypadku masywnego krwawienia terminowa kontrola krwawienia i natychmiastowy dostęp naczyniowy mogą mieć znaczenie między życiem a śmiercią pacjenta. W tym artykule opiszemy włoskie studium przypadku dotyczące użycia opaski uciskowej i dostępu śródkostnego.
System pomocy doraźnej 118 w Trieście (Włochy) zdecydował o przydzieleniu urządzenia do dostępu śródkostnego EZ-IO® wszystkim służbom ratunkowym ALS w okolicy. Celem jest wyposażenie ambulanse w przypadku ciężkiego krwawienia oraz do szkolenia lekarzy pracujących w warunkach przedszpitalnych w zakresie leczenia masywnych krwotoków w stawach i kończynach. Dołączyli do kampanii „Stop the bleed”, promowanej przez American College of Surgeon i importowanej do Włoch przez Società Italiana di Chirurgia d'Urgenza e del Trauma (Włoskie Towarzystwo Chirurgii i Traumy). Użycie opaska zaciskająca a dostęp doszpikowy może oznaczać ważną zmianę w leczeniu takich powikłanych krwawień.
Autorzy: Andrea Clemente, Mauro Milos, Alberto Peratoner SSD 118 Trieste - Department of Emergency (attività integrata di Emergenza, Urgenza ed Accettazione). Azienda Sanitaria Universitaria Giuliano Isontina
Dostęp do śródkostny: opaska uciskowa i masywne krwawienie
Każdego roku trauma jest przyczyną znacznego odsetka zgonów na całym świecie. Światowa Organizacja Zdrowia oszacowała, że w 2012 r. 5.1 mln osób zmarło z powodu traumatycznych wydarzeń, co stanowi około 9.2% zgonów na całym świecie (wskaźnik śmiertelności zweryfikowany w 83 przypadkach na 100,000 50 mieszkańców). 15% zgonów miało miejsce w wieku od 44 do 1 lat, a śmiertelność mężczyzn była dwa razy większa niż kobiet (XNUMX).
We Włoszech zdarzenia związane z traumą są odpowiedzialne za 5% wszystkich rocznych zgonów (2). Odpowiada to około 18,000 XNUMX zgonom, z czego:
- wypadki drogowe: 7,000 XNUMX ofiar śmiertelnych
- wypadki domowe: 4,000 zgonów
- wypadki przy pracy: 1,300 zgonów
- przestępstwa lub samookaleczenia: 5,000 zgonów
Wiele z nich jest spowodowanych przez ponad milion przyjęć do szpitali, co stanowi około 1% całkowitej rocznej liczby przyjęć (10).
Wstrząs krwotoczny jest drugą najczęstszą przyczyną śmierci po urazach ośrodkowego układu nerwowego, niezależnie od mechanizmu 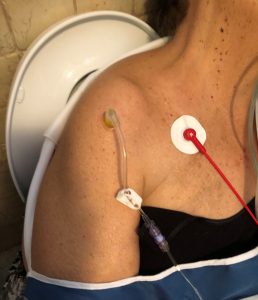 urazu. Krwotok jest odpowiedzialny za 30–40% zgonów z powodu urazów, a 33–56% występuje w warunkach pozaszpitalnych (4).
urazu. Krwotok jest odpowiedzialny za 30–40% zgonów z powodu urazów, a 33–56% występuje w warunkach pozaszpitalnych (4).
Aby być bardziej skutecznym, jak to możliwe, leczenie krwotoku musi być zapewnione jak najszybciej po wystąpieniu uszkodzenia. Masywne krwawienie może szybko doprowadzić do tak zwanej „triady śmierci” lub „triady śmiertelnej”: hipotermii, koagulopatii i kwasicy metabolicznej.
Masywne krwawienie zmniejsza transport tlenu i może powodować hipotermię, aw konsekwencji zmianę kaskady krzepnięcia. W przypadku braku tlenu i składników odżywczych normalnie transportowanych przez krew (hipoperfuzja) komórki przechodzą w metabolizm beztlenowy, powodując uwalnianie kwasu mlekowego, ciał ketonowych i innych kwaśnych składników, które obniżają pH krwi, powodując kwasicę metaboliczną. Zwiększona kwasowość uszkadza tkanki i narządy w ciele i może zmniejszyć wydajność mięśnia sercowego poprzez dalsze upośledzenie transportu tlenu.
Dostęp do opaski uciskowej i śródkostnej: manewry ratujące życie
Z konfliktów w Iraku i Afganistanie dowiedzieliśmy się, że natychmiastowe użycie opaski uciskowej i hemostatycznych bandaży ma zasadnicze znaczenie w ratowaniu życia. Bardzo skuteczny sposób reagowania, dogłębnie zbadany przez Komitet Armii USA ds. Taktycznej Opieki nad Ofiarami Walki (C-TCCC). Wdrożenie wytycznych TCCC doprowadziło do znacznego zmniejszenia liczby zgonów z powodu krwotoku kończyn (5).
Dzięki głębokiemu doświadczeniu zdobytemu na poziomie wojskowym te metody leczenia zaczęły się rozprzestrzeniać również w środowisku cywilnym, przede wszystkim w następstwie ataków terrorystycznych, takich jak miało to miejsce podczas maratonu bostońskiego w 2013 r. (6)
Szybkie działania ratujące życie w celu opanowania krwotoków przez ratowników, w tym osoby postronne, mogą stanowić kluczowy punkt w zmniejszeniu liczby zgonów, którym można było zapobiec (7). W Stanach Zjednoczonych jedną ze strategii, która okazała się skuteczna w zmniejszaniu śmiertelności z masywnych krwotoków, było wyposażenie zarówno personelu medycznego, jak i ratowników (policja i strażaków) z urządzeniami do kontroli krwotoku i treningiem (8).
W powszechnych i codziennych ratownictwie medycznym bandaż uciskowy stosowany w masywnych krwotokach jest często niewystarczający. Jest skuteczny tylko wtedy, gdy wykonywana jest bezpośrednia kompresja manualna, co nie zawsze może być zagwarantowane w przypadku wielu obrażeń lub nagłych wypadków (5).
Dlatego wiele organizacji ratowniczych używa opaski uciskowej. Ma tylko jeden cel: zapobiegać wstrząsowi krwotocznemu i masywnemu krwawieniu z kończyny. Zostało naukowo udowodnione, że jego zastosowanie niewątpliwie ratuje życie. Pacjenci, którzy doświadczają traumatycznego wstrząsu hipowolemicznego, mają statystycznie ciężkie rokowanie przy niskim wskaźniku przeżycia. Zebrane dowody w dziedzinie wojskowej wykazały, że osoby ranne, którym zastosowano opaskę uciskową przed wystąpieniem wstrząsu hipowolemicznego, mają współczynnik przeżycia wynoszący 90%, w porównaniu do 20%, gdy opaska uciskowa została zastosowana po pierwszych objawach wstrząsu (9).
Wczesne stosowanie opaski uciskowej zmniejsza potrzebę ponownej integracji volemicznej z krystaloidami w środowisku pozaszpitalnym (hemodylucja, hipotermia) i hemoderiwatywami w środowisku szpitalnym (koagulopatie), unikając dalszego pogorszenia czynników związanych z śmiercionośną triadą (10).
Podczas konfliktu w Wietnamie 9% zgonów było spowodowanych krwawieniem. W dzisiejszych konfliktach został on zredukowany do 2% dzięki szkoleniom na temat użycia opaski uciskowej i jej powszechnej dyfuzji. Wskaźnik przeżycia wśród żołnierzy leczonych opaską uciskową w porównaniu do tych, u których nie zastosowano, wynosi 87% vs. 0% (9). Analiza 6 badań międzynarodowych wykazała wskaźnik amputacji 19% zaangażowanych kończyn.
Te amputacje były prawdopodobnie spowodowane dużym stopniem obrażeń pierwotnych i nie zostały opisane jako wtórne powikłania stosowania opaski uciskowej (11). W dwóch dużych badaniach wojskowych stwierdzono, że odsetek powikłań spowodowanych użyciem opaski uciskowej wynosił od 0.2% (12) do 1.7% (9). Inne badania wykazały brak powikłań opaski uciskowej utrzymujących się od 3 do 4 godzin (13.14).
Musimy rozważyć 6 godzin jako maksymalny limit przeżycia kończyn (15). Kampania „Stop krwawienia” była promowana w Stanach Zjednoczonych przez grupę roboczą z różnych agencji zwołaną przez Departament Bezpieczeństwa Krajowego „Sztabu Rady Bezpieczeństwa Narodowego” Białego Domu, w celu budowania odporności ludności poprzez zwiększenie świadomość podstawowych działań mających na celu powstrzymanie zagrażającego życiu krwawienia spowodowanego zarówno przypadkowymi wydarzeniami życia codziennego, jak i katastrofalnymi wydarzeniami o charakterze naturalnym lub terrorystycznym.
„Komitet ds. Traumy” American College of Surgeons i konsensus Hartforda należą do głównych promotorów tej kampanii. Niekontrolowane krwawienie jest uważane za główną przyczynę śmierci, której można uniknąć dzięki traumie, podczas gdy podstawą działań interwencyjnych na czas jest wykorzystanie osób postronnych jako pierwszych osób reagujących w celu opanowania masywnego krwawienia do czasu przybycia profesjonalnego ratunku, po upewnieniu się, że interwencja jest skuteczna w ciągu pierwszych 5 -10 minut.
Praktycy systemu 118 Triest uczestniczyli w kursie „Stop krwawienia”, importowanym do Włoch przez Società Italiana di Chirurgia d'Urgenza e del Trauma. Celem jest ujednolicenie zachowania przy prawidłowym użyciu opaski uciskowej, obecnie dostępnej we wszystkich pojazdach ratowniczych prowincji.
O opasce uciskowej i dostępie śródkostnym
W warunkach przedszpitalnych często konieczne jest zapewnienie szybkiego dostępu do naczyń, ale często jest to możliwe 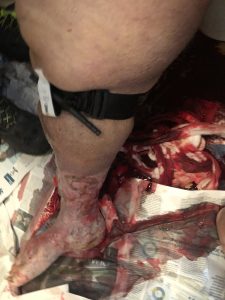 problematyczne (16,17). Peryferyjny dostęp żylny pozostaje standardem, ale jeśli upośledzone zostaną funkcje życiowe, jego odzyskanie może być trudne lub może potrwać zbyt długo.
problematyczne (16,17). Peryferyjny dostęp żylny pozostaje standardem, ale jeśli upośledzone zostaną funkcje życiowe, jego odzyskanie może być trudne lub może potrwać zbyt długo.
Czynniki środowiskowe, takie jak słabe oświetlenie, ograniczona przestrzeń, trudny pacjent lub czynniki kliniczne, takie jak obwodowe zwężenie naczyń u pacjentów wstrząsowych lub hipotermicznych, słabe zasoby żylne z powodu leczenia dożylnego lub otyłość mogą utrudnić uzyskanie obwodowego dostępu żylnego.
Ofiary urazów ze zwiększoną dynamiką, zatrzymaniem akcji serca lub sepsą mogą wymagać natychmiastowego dostępu naczyniowego.
U pacjentów pediatrycznych uzyskanie dostępu naczyniowego może być technicznie trudne (18). Wskaźnik sukcesu w pozycjonowaniu obwodowego dostępu żylnego przy pierwszej próbie poza szpitalem wynosi 74% (19.20) i zmniejsza się do mniej niż 50% w przypadku zatrzymania krążenia (20). Pacjenci we wstrząsie krwotocznym potrzebują średnio 20 minut na uzyskanie obwodowego dostępu żylnego (21).
Dostęp opaski uciskowej i dostęp śródkostny: ważną alternatywą dla dostępu przez żyłę obwodową jest dostęp śródkostny: uzyskuje się go znacznie szybciej niż pobranie żyły obwodowej (50±9 s vs 70±30 s) (22). W warunkach wewnątrzszpitalnych u pacjentów z ACR z niedostępnymi żyłami obwodowymi dostęp doszpikowy wykazał wyższy wskaźnik powodzenia w krótszym czasie niż CVC umieszczenie (85% vs 60%; 2 min vs 8 min) (23), ponadto zabieg nie wymaga przerywania uciśnięć klatki piersiowej, co w konsekwencji może poprawić przeżycie chorego (24).
Europejska Rada Resuscytacji zaleca również dostęp doszpikowy jako ważną alternatywę w przypadku braku znalezienia żyły obwodowej u dorosłego pacjenta (25) i jako pierwszy wybór u pacjenta pediatrycznego (26).
Od kwietnia 2019 r. System dostępu śródkostnego EZ-IO® został uruchomiony we wszystkich zaawansowanych karetkach pogotowia ratunkowego ASUITS 118 po przeszkoleniu pielęgniarek i rozpowszechnieniu procedur operacyjnych, wcześniej był wyposażony tylko w system samoleczenia.
Przeniesienie kontroli do wszystkich karetek pogotowia pozwala szybko zagwarantować dostęp naczyniowy, skrócić czas leczenia i jeszcze bardziej podnieść jakość usług dla obywateli. Kilka badań wykazało, że EZ-IO® to skuteczny system pobierania dostępu do kości kostnej: ogólny wskaźnik powodzenia jest bardzo wysoki (99.6% 27; 98.8% 28; 90% 29), a także wskaźnik powodzenia przy pierwszej próbie ( 85.9% 27; 94% 28; 85% 23) i charakteryzuje się bardzo szybką krzywą uczenia się (29). Dostęp śródkostny jest równoważny obwodowemu dostępowi dożylnemu pod względem farmakokinetyki i skuteczności klinicznej (30), a odsetek powikłań jest mniejszy niż 1% (24).
O dostępie śródkostnym i zastosowaniu opaski uciskowej, opis przypadku
Opis przypadku:
6.35:118: system XNUMX Triestów został aktywowany przez regionalną izbę pogotowia ratunkowego FVG w odpowiedzi na traumatyczny żółty kod w domu.
6.44:70: karetka przyjechała na miejsce, a załodze towarzyszyli krewni pacjenta w łazience. XNUMX-letnia otyła kobieta, siedząca w toalecie i nieprzytomna (GCS 7 E 1 V2 M 4). Chrapliwy oddech, blady, napotny, ledwo wyczuwalny puls na tętnicy szyjnej, czas napełniania naczyń włosowatych > 4 sekundy. Duża śliska krew u stóp pacjenta; owrzodzenia naczyniowe były widoczne na kończynach dolnych, a prawą łydkę owinięto ręcznikiem, również nasiąkniętym krwią.
6.46: czerwony kod. Poproszono o samoleczenie i musieli wezwać straż pożarną, aby pomóc w transporcie pacjenta, biorąc pod uwagę jej wagę i ograniczoną dostępną przestrzeń. Po zdjęciu ręcznika wykryto krwotok z prawdopodobnego pęknięcia naczyniowego w owrzodzeniu kręgosłupa, zlokalizowanym w tylnej części łydki.
Niemożliwe było zagwarantowanie efektywnej bezpośredniej kompresji i dedykowanie operatora do tego celu. Natychmiast zastosowali opaskę uciskową Combat Application Tourniquet (CAT), zatrzymując krwawienie. Następnie nie wykryto żadnych innych ust krwotocznych.
Głowa była bardzo rozciągnięta i zastosowano O2 ze 100% FiO2 z zanikiem chrapania.
Biorąc pod uwagę stan szoku i otyłości, niemożliwe było znalezienie obwodowego dostępu żylnego, więc po pierwszej próbie dostęp do śródkostny umieszczono w prawej komorze ramiennej z systemem EZ-IO® z igłą 45 mm.
Prawidłowe ustawienie dostępu zostało potwierdzone: stabilność igły, surowicza aspiracja krwi i łatwość podania infuzji 10 ml SF. Roztwór fizjologiczny Rozpoczęto wlew 500 ml z wyciskarką do worków, a kończynę unieruchomiono mitellą. Po umieszczeniu monitorowania EKG 80 rytmicznych HR, PA i SpO2 nie było wykrywalnych.
Następnie w miejscu krwawienia zastosowano kompresyjny opatrunek medyczny. Szybki zbiór anamnestyczny wykazał, że pacjent cierpiał na nadczynność tarczycy, nadciśnienie tętnicze, dyslipidemię, OSAS w nocnym CPAP, migotanie przedsionków w TAO. Następnie śledziła ją chirurgia plastyczna i choroby zakaźne w przypadku wrzodów kończyn dolnych z dermohypodermitem przez MRSA, P. Mirabilis i P. Aeruginosa oraz w terapii z tapazolem 5 mg 8 godzin, bisoprololem 1.25 mg h 8, diltiazemem 60 mg co 8 godzin, kumadyną według INR.
6.55; automat pojawił się na miejscu. Pacjent otrzymał GCS 9 (E 2, V 2, M 5), FC 80r, PA 75/40, SpO2 98% z FiO2 100%. Podano 1000 mg EV kwasu traneksamowego. Z pomocą Straży Pożarnej pacjenta zmobilizowano za pomocą krzesło a potem na noszach.
W karetce pacjentowi podano GCS 13 (E 3, V 4, M 6), PA 105/80, FC 80r i SpO2 98% z FiO2 100%. Stwierdzono, że prawostronny dostęp śródszpikowy został przesunięty podczas faz mobilizacji, więc kolejny dostęp doszpikowy został natychmiast pomyślnie umieszczony na lewym gnieździe i kontynuowano wlew płynów.
W związku z poprawą parametrów życiowych zastosowano terapię przeciwbólową fentanetem 0.1 mg oraz wlew 500 ml soli fizjologicznej i 200 ml ringeracetatu. O 7.25 karetka z lekarzem w gotowości deska, pozostawiony w kodzie czerwonym do Cattinara Emergency Room.
Zaalarmowano chirurga, oddział reanimacji i bank krwi. Karetka przybyła do PS o godz. 7.30
Pierwsza morfologia krwi: hemoglobina 5 g / dl, krwinki czerwone 2.27 x 103 µl, hematokryt 16.8%, zaś dla krzepnięcia: INR 3.55, 42.3 sekundy, współczynnik 3.74. Pacjent został przyjęty do medycyny ratunkowej i przeszedł hemotransfuzję łącznie w sumie 7 jednostek skoncentrowanych hematokrytów i cyklu antybiotyków z dalbawancyną i cefepimem.
Opaska uciskowa, masywne krwawienie i dostęp do śródkostny: PRZECZYTAJ ARTYKUŁ WŁOSKI
PRZECZYTAJ TAKŻE
Opaska uciskowa: Przestań krwawić po ranie postrzałowej
Wywiad z AURIEX - Taktyczna ewakuacja medyczna, trening i kontrola masowego krwawienia
Opaska uciskowa czy bez opaski uciskowej? Dwóch ekspertów ortopedia mówi o całkowitej wymianie stawu kolanowego
Tactical Field Care: w jaki sposób należy chronić sanitariuszy, aby stawić czoła polu wojennemu?
Opaska uciskowa, masywne krwawienie i dostęp do śródkostny BIBLIOGRAFIA
1. Światowa Organizacja Zdrowia. Wielkość i przyczyny obrażeń. 2–18 (2014). doi: ISBN 978 92 4 150801 8
2. Giustini, M. OSSERVATORIO NAZIONALE AMBIENTE E TRAUMI (ONAT) Traumi: non solo strada. w Salute e Sicurezza Stradale: l'Onda Lunga del Trauma 571–579 (CAFI Editore, 2007).
3. Balzanelli, MG Popieram wszystkie funkcje związane z polityką polityczną - Trauma Life Support (TLS). w Manuale di Medicina di Emergenza i Pronto Soccorso 263–323 (CIC Edizioni Internazionali, 2010).
4. Kauvar, DS, Lefering, R. & Wade, CE Wpływ krwotoku na wynik urazu: przegląd epidemiologii, prezentacji klinicznych i rozważań terapeutycznych. J. Trauma 60, S3-11 (2006).
5. Eastridge, BJ i in. Śmierć na polu bitwy (2001-2011): Implikacje dla przyszłości opieki nad ofiarami wypadku. J. Trauma Acute Care Surg. 73, 431–437 (2012).
6. Walls, RM & Zinner, MJ Odpowiedź Boston Marathon: dlaczego to działa tak dobrze? JAMA309, 2441–2 (2013).
7. Brinsfield, KH & Mitchell, E. Rola Departamentu Bezpieczeństwa Wewnętrznego we wzmacnianiu i wdrażaniu reakcji na aktywną strzelankę i zamierzone masowe wypadki. Byk. Jestem. Coll. Surg. 100, 24–6 (2015).
8. Holcomb, JB, Butler, FK i Rhee, P. Urządzenia kontrolujące krwotok: Opaski uciskowe i opatrunki hemostatyczne. Byk. Jestem. Coll. Surg. 100, 66–70 (2015).
9. Kragh, JF i in. Przeżycie z użyciem opaski uciskowej w celu zatrzymania krwawienia w przypadku poważnego urazu kończyny. Ann. Surg.249, 1–7 (2009).
10. Mohan, D., Milbrandt, EB & Alarcon, LH Black Hawk Down: Ewolucja strategii resuscytacji w masywnym urazowym krwotoku. Kryt. Care12, 1–3 (2008).
11. Bulger, EM i in. Oparte na dowodach wytyczne przedszpitalne dotyczące zewnętrznej kontroli krwotoków: American College of Surgeons Committee on Trauma. Prehosp. Emerg. Care18, 163–73
12. Brodie, S. i in. Zastosowanie opaski urazowej w traumie bojowej: doświadczenie wojskowe w Wielkiej Brytanii. J. Spec. Oper. Med. 9, 74–7 (2009).
13. Welling, DR, McKay, PL, Rasmussen, TE & Rich, NM Krótka historia opaski uciskowej. J. Vasc. Surg. 55, 286–290 (2012).
14. Kragh, JF i in. Przeżycie w bitwie z użyciem opaski uciskowej w celu zatrzymania krwawienia z kończyn. J. Emerg. Med. 41, 590–597 (2011).
15. Walters, TJ, Holcomb, JB, Cancio, LC, Beekley, AC & Baer, DG Emergency Tourniquets. J. Am. Coll. Surg. 204, 185–186 (2007).
16. Zimmermann, A. & Hansmann, G. Dostęp śródkostny. Nagłe wypadki noworodków A Pract. Guid. Resusc. Transp. Kryt. Opieka nad noworodkami39, 117–120 (2009).
17. Olaussen, A. & Williams, B. Dostęp śródkostny w warunkach przedszpitalnych: przegląd literatury. Prehosp. Disaster Med. 27, 468–472 (2012).
18. Lyon, RM i Donald, M. Dostęp śródkostny w warunkach przedszpitalnych - Idealna opcja pierwszej linii czy najlepsza pomoc? Resuscitation84, 405–406 (2013).
19. Lapostolle, F. i in. Perspektywiczna ocena trudności w obwodowym dostępie żylnym w opiece w nagłych wypadkach. Intensive Care Med.33, 1452–1457 (2007).
20. Reades, R., Studnek, JR, Vandeventer, S. & Garrett, J. Intraosseous versus dożylny dostęp naczyniowy podczas pozaszpitalnego zatrzymania krążenia: randomizowane badanie kontrolowane. Ann. Emerg. Med. 58, 509–516 (2011).
21. Engels, PT i in. Zastosowanie urządzeń śródkostnych w urazach: Badanie osób zajmujących się traumą w Kanadzie, Australii i Nowej Zelandii. Mogą. J. Surg.59, 374–382 (2016).
22. Lamhaut, L. i in. Porównanie dostępu dożylnego i śródkostnego przez ratowników przedszpitalnych z ochroną CBRN i bez niej sprzęt. Resuscytacja81, 65-68 (2010).
23. Leidel, BA i in. Porównanie dostępu śródkostnego do centralnego dostępu do naczyń żylnych u dorosłych poddawanych resuscytacji na oddziale ratunkowym z niedostępnymi żyłami obwodowymi. Resuscitation83, 40–45 (2012).
24. Petitpas, F. i in. Korzystanie z dostępu śródszpikowego u dorosłych: przegląd systematyczny. Crit. Care20, 102 (2016).
25. Soar, J. i in. Wytyczne Europejskiej Rady Resuscytacji dotyczące resuscytacji 2015: sekcja 3. Zaawansowana podaż życia dorosłych. Resuscitation95, 100–47 (2015).
26. Maconochie, IK i in. Wytyczne Europejskiej Rady Resuscytacji dotyczące resuscytacji 2015. Sekcja 6. Podtrzymywanie życia pediatrycznego. Resuscitation95, 223–248 (2015).
27. Helm, M. i in. Implementacja urządzenia śródkostnego EZ-IO® w niemieckim śmigłowcowym pogotowiu ratunkowym Resuscitation88, 43–47 (2015).
28. Reinhardt, L. i in. Cztery lata systemu EZ-IO® w warunkach przedszpitalnych i szpitalnych. Cent. Eur. J. Med. 8, 166–171 (2013).
29. Santos, D., Carron, PN, Yersin, B. & Pasquier, M. EZ-IO® Wdrożenie śródkostnego urządzenia w przedszpitalnej pogotowiu ratunkowym: badanie prospektywne i przegląd literatury. Resuscytacja84, 440–445 (2013).
30. Von Hoff, DD, Kuhn, JG, Burris, HA i Miller, LJ Czy podanie śródkostne równa się dożylnemu? Badanie farmakokinetyczne. Jestem. J. Emerg. Med. 26, 31–38 (2008).



