Zespół Wolffa-Parkinsona-White'a: patofizjologia, diagnostyka i leczenie tej choroby serca
Zespół Wolffa-Parkinsona-White'a (WPW) jest chorobą charakteryzującą się nieprawidłowym przewodzeniem sercowego impulsu elektrycznego i spowodowaną obecnością jednego lub więcej dodatkowych pęczków przedsionkowo-komorowych, co może powodować epizody sporadycznego częstoskurczu
Choroba, której etiologia wciąż nie jest do końca wyjaśniona, dotyka jedną osobę na 450; w 70% przypadków dotyka mężczyzn, zwłaszcza w młodym wieku, i może występować zarówno sporadycznie, jak i rodzinnie oraz być objawowo nieme.
Niemowlęta rodziców z zespołem WPW mogą być narażone na zwiększone ryzyko rozwoju choroby, podobnie jak niemowlęta z innymi wrodzonymi wadami serca.
Pacjenci z zespołem WPW często mają więcej niż jedną ścieżkę pomocniczą, a w niektórych może być ich więcej niż osiem; zostało to wykazane u osób z anomalią Ebsteina.
Zespół WPW jest czasami związany z dziedziczną neuropatią nerwu wzrokowego Lebera (LHON), postacią choroby mitochondrialnej.
Patofizjologia zespołu Wolffa Parkinsona White'a (WPW)
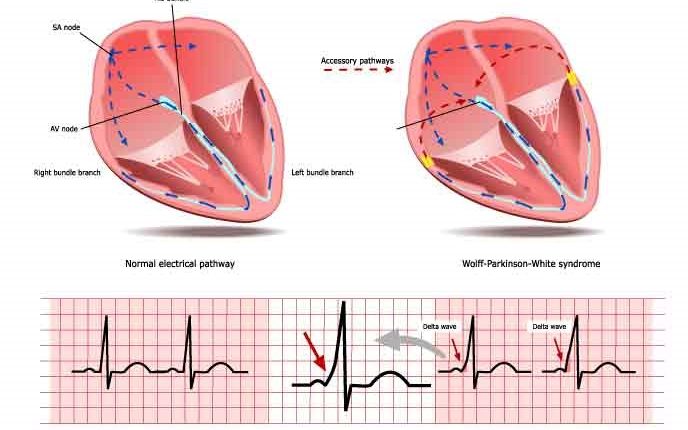
W normalnych warunkach przewodzenie impulsu elektrycznego z przedsionków do komór serca przebiega ścieżką składającą się z węzła przedsionkowo-komorowego i wiązki His.
Węzeł przedsionkowo-komorowy charakteryzuje się elektrofizjologiczną charakterystyką szybkości przewodzenia i czasu refrakcji tak, że stanowi filtr zdolny do ochrony komór przed przewodzeniem zbyt szybkich i potencjalnie niebezpiecznych impulsów przedsionkowych.
W niektórych przypadkach między przedsionkami a komorami znajdują się dodatkowe drogi przewodzenia (VA), które mogą znajdować się w różnych miejscach pierścieni zastawki trójdzielnej i mitralnej.
Ze względu na swoje właściwości elektrofizjologiczne, podobne do komórek mięśnia sercowego wspólnego, te drogi pomocnicze nie spełniają funkcji filtrującej typowej dla węzła przedsionkowo-komorowego, aw niektórych przypadkach mogą przewodzić impulsy do komór o bardzo wysokich częstotliwościach.
Podczas rytmu zatokowego droga dodatkowa objawia się na elektrokardiogramie jako przedwzbudzenie komorowe i obecność fali delta: przewodzenie przez drogę dodatkową nie ulega spowolnieniu, jak w węźle przedsionkowo-komorowym, a odstęp PQ na elektrokardiogramie ( co reprezentuje drogę impulsu elektrycznego z przedsionków do komór) jest krótsza niż normalnie (wstępne wzbudzenie).
Ponadto komorowy koniec ścieżki pomocniczej wstawia się do wspólnego mięśnia sercowego, zamiast pozostawać w ciągłości ze specjalistycznym układem przewodzącym: z tego powodu depolaryzacja części komór zachodzi wolniej, co powoduje pojawienie się obrazu elektrokardiograficznego znanego jako „ fala delta.
Jeśli obecność dodatkowego szlaku jest związana z epizodami kołatania serca, jest to znane jako zespół Wolffa-Parkinsona-White'a WPW
Kołatanie serca może być spowodowane „arytmiami re-entry”, tj. spowodowanymi zwarciem, w którym impuls na ogół dociera do komór przez węzeł przedsionkowo-komorowy i ponownie wchodzi do przedsionków drogą pomocniczą poprowadzoną w przeciwnym kierunku.
Arytmia utrzymuje się do momentu, gdy jedna z dwóch ścieżek (węzeł lub ścieżka pomocnicza) nie jest już w stanie prowadzić.
W niektórych rzadszych przypadkach obwód jest odwrócony, tzn. droga pomocnicza jest wykorzystywana w kierunku od przedsionków do komór, podczas gdy impuls powraca do przedsionków przez wiązkę His i węzeł przedsionkowo-komorowy.
W innych przypadkach droga dodatkowa nie jest bezpośrednio zaangażowana w mechanizm utrwalający arytmię, ale może przyczyniać się do przewodzenia do komór arytmii w przedsionkach (migotanie przedsionków/trzepotanie przedsionków/tachykardia przedsionkowa).
Jeśli zdolności przewodzenia przedsionkowo-komorowego są bardzo wysokie (krótki czas refrakcji), wynikowa częstość rytmu komór może być bardzo szybka (> 250 uderzeń na minutę) i narazić pacjenta na ryzyko nagłych arytmii komorowych i zatrzymania krążenia.
SPRZĘT EKG? ODWIEDŹ STOISKO ZOLL NA EMERGENCY EXPO
Objawy Wolffa-Parkinsona-White'a
Klinicznie zespół ten może objawiać się migotaniem przedsionków i kołataniem serca wtórnym do ww. arytmii typu re-entry.
Często zdarza się, że jest całkowicie bezobjawowy i zostaje wykryty podczas elektrokardiogramu wykonanego z innych powodów, np. podczas badania medycyny sportowej.
Diagnoza zespołu Wolffa-Parkinsona-White'a
Rozpoznanie zespołu WPW ma charakter kliniczny, ale przede wszystkim opiera się na elektrokadiogramie, który może go wykryć nawet u osób bezobjawowych: w tych przypadkach objawia się on jako fala delta, co odpowiada poszerzeniu fazy narastającej zespołu QRS związane ze skróceniem odstępu PR.
Wynika to z impulsu elektrycznego przepływającego przez szlak pomocniczy, a nie przez węzeł przedsionkowo-komorowy.
Jeśli pacjent ma epizody migotania przedsionków, EKG wykazuje szybki wielokształtny częstoskurcz (bez skrętu końcówki).
Ta kombinacja migotania przedsionków i zespołu WPW jest uważana za niebezpieczną i wiele leków antyarytmicznych jest przeciwwskazanych.
Kiedy dana osoba ma prawidłowy rytm zatokowy, cechą zespołu WPW jest krótki odstęp PR, poszerzenie zespołu QRS (o długości ponad 120 ms) z poszerzeniem fazy wynurzania zespołu QRS oraz zmiany w repolaryzacji odzwierciedlone w zmianach w Przewód ST i załamek T.
U osób dotkniętych chorobą, aktywność elektryczna rozpoczynająca się w węźle zatokowo-przedsionkowym przechodzi przez wiązkę dodatkową, jak również w węźle przedsionkowo-komorowym.
Ponieważ wiązka akcesoriów nie blokuje impulsu tak bardzo jak węzeł, komory są aktywowane przez węzeł, a zaraz potem przez węzeł.
Powoduje to zmiany EKG opisane powyżej.
Inną techniką diagnostyczną jest badanie elektrofizjologiczne: do tego badania lekarz wprowadza cienki, elastyczny cewnik, wyposażony na końcu w elektrody, przez naczynia krwionośne do różnych części serca, gdzie są w stanie odwzorować impulsy elektryczne.
Zabiegi Wolffa-Parkinsona-White
W leczeniu ostrych epizodów arytmii nawrotowych w zespole WPW stosuje się leki, które działają poprzez blokowanie przewodzenia przez węzeł przedsionkowo-komorowy, przerywając jedno z ramion arytmii.
Należy jednak unikać tych leków w przypadku szybkiego migotania przedsionków przebiegającego drogą dodatkową, ponieważ mogą one w niektórych przypadkach zwiększać częstość przewodzenia do komór drogą dodatkową.
W przypadku preekscytacji komorowej i niezależnie od objawów arytmii zaleca się wykonanie badań elektrofizjologicznych w celu zbadania pojemności przewodzenia drogi pomocniczej i indukcji arytmii.
Jeżeli droga dodatkowa ma dużą pojemność przewodzącą z ryzykiem podwyższonej częstości komór podczas epizodów migotania przedsionków lub przy występowaniu objawów i arytmii nawrotowych, wskazana jest ablacja drogi dodatkowej.
Badanie elektrofizjologiczne jest w stanie zidentyfikować lokalizację dodatkowego szlaku, od którego będzie zależeć podejście stosowane do ablacji: w przypadku obecności szlaku zlokalizowanego w prawej części serca dostęp jest na ogół przez prawą żyłę udową.
W przypadku dróg lewostronnych możliwy będzie dostęp żylny i późniejsze nakłucie przezprzegrodowe z prawego do lewego przedsionka lub dostęp „wsteczny” przez tętnice udową i aortę.
Energia wykorzystywana do ablacji to na ogół częstotliwość radiowa.
Po udanej ablacji zapobiega się epizodom arytmii z ponownym wejściem przez drogę dodatkową, a fala delta nie będzie już widoczna na elektrokardiogramie.
Długoterminowa skuteczność ablacji jest na ogół bardzo wysoka, przekraczająca 95%.
Po udanej ablacji i przy braku innych zaburzeń rytmu serca lub chorób serca nie jest wymagana terapia lekowa.
Czytaj także:
Emergency Live jeszcze bardziej…Live: Pobierz nową darmową aplikację swojej gazety na iOS i Androida
Szybkie znajdowanie i leczenie przyczyny udaru może uniemożliwić więcej: nowe wytyczne
Migotanie przedsionków: objawy, na które należy uważać
Zespół Wolffa-Parkinsona-White'a: co to jest i jak go leczyć
Czy masz epizody nagłej tachykardii? Możesz cierpieć na zespół Wolffa-Parkinsona-White'a (WPW)



