Medest - gestionarea gravidă a pacientului
Autor: Mario Rugna, medest118
Managementul unei femei însărcinate a fost întotdeauna o provocare pentru medici. Fiziologia diferită a sarcinii, face alegeri clinice și tratament diferite de la pacientul adult obișnuit și are nevoie de atenții și practici care să anuleze îngrijirea standard. În medicina de urgență, unde standardele și protocoalele sunt o modalitate de a gândi și de a acționa, o schimbare în îngrijirea de rutină, împreună cu dependența de timp a procesului de luare a deciziilor, fac din pacienta gravidă o provocare eficientă.
Deci, aici este nevoia de orientări specifice axate pe pacientul gravidă pentru situații clinice de urgență specifice.
În acest articol discutăm două linii directoare despre gestionarea unui pacient cu traumă gravidă și stop cardiac la femeile însărcinate, cu privire la aspectele recomandărilor pentru îngrijirea pre-spitalicească.
Ghid pentru gestionarea unui pacient de traumă gravidă (Acces deschis)
J Obstet Gynaecol poate iunie 2015; 37 (6): 553-571
Airway
- Orice femeie de vârstă reproductivă cu leziuni semnificative trebuie considerată gravidă până când se dovedește altfel de un test definitiv de sarcină sau de scanare cu ultrasunete. (III-C)
- Trebuie introdus un tub nasogastric într-o femeie însărcinată rănită semi-conștientă sau inconștientă pentru a preveni aspirația conținutului gastric acid (III-C)
Respiraţie
- Suplimentele de oxigen ar trebui să fie menținute saturație de oxigen matern> 95% pentru a asigura o oxigenare adecvată a fătului. (II-1B)
- Dacă este necesar, a tubul toracostomic trebuie inserat într-o femeie gravidă rănită 1 sau 2 intercostal mai mare de ca de obicei. (III-C)
Circulație
- Datorită efectului lor negativ asupra perfuziei uteroplacentale, vasopresoarele la femeile gravide ar trebui utilizate numai pentru hipotensiunea inoperabilă care nu răspunde la resuscitarea fluidă. (II-3B)
- După mijlocul sarcinii, uterul gravid trebuie îndepărtat de vena cavă inferioară pentru a crește întoarcerea venoasă și debitul cardiac la gravida cu leziuni acute. Acest lucru poate fi realizat prin deplasarea manuală (Lateral Uterus Displacement LUD) a uterului sau prin înclinarea laterală stângă (ndr învechit). Trebuie avut grijă pentru a asigura spinal cordon (dacă este indicat ndr) când se utilizează înclinarea laterală stângă. (II-1B)
Transferați la unitatea de sănătate
- Transfer sau transport la o maternitate (triaj a unei unități de travaliu și naștere) este susținut atunci când leziunile nu pun în pericol viața și nici membrele și fătul este viabil (≥ 23 de săptămâni), iar pentru camera de urgență când fătul are vârsta sub 23 de săptămâni de gestație sau este considerat a fi neviabil. Atunci când vătămarea este importantă, pacientul trebuie transferat sau transportat la unitatea de traumă sau camera de urgență, indiferent de vârsta gestațională. (III-B)
Perimortem Secțiunea cezariană
- O sectiune cezariană trebuie efectuată pentru sarcini viabile (≥ 23 săptămâni) nu mai târziu de 4 minute (dacă este posibil) după stoparea cardiacă maternă pentru a ajuta la resuscitare maternă și salvare fetală. (III-B)
Luați puncte de referință privind modificările evaluării pacienților cu traumă în prezența (sau suspectul) de sarcină
-
Când se indică un tub de toracostomie, trebuie introduse spații intercostale 1 sau 2 superioare decât cele obișnuite.
-
Vasopresoarele trebuie evitate în timpul sarcinii.
-
Efectuați LUD (Lateral Displacement Uterus) pentru a ușura compresia Inferior Vena Cava.
-
Transportați gravidă gravă rănită la un spital cu facilități materne dacă fătul este viabil (≥ 23 săptămâni).
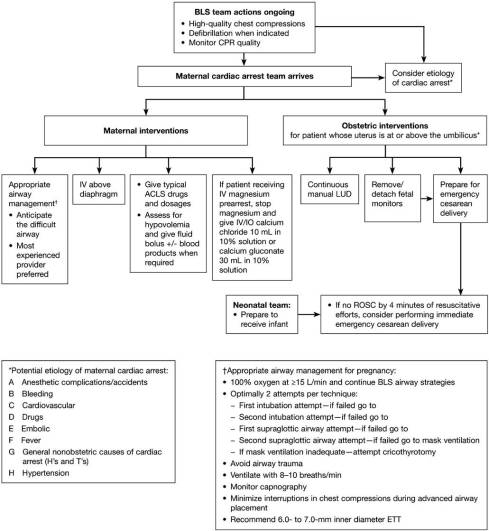
Închiderea cardiacă în timpul sarcinii. O declaratie stiintifica din partea American Heart Association (Open Access)
Piept comprimări în timpul sarcinii
-
Nu există literatură care să examineze utilizarea comprimărilor mecanice în piept în timpul sarcinii, iar acest lucru nu este recomandat în acest moment
-
LUD (lăsarea uterului stâng) continuă trebuie efectuată la toate femeile însărcinate care se află în stop cardiac în care uterul este palpat la nivelul ombilicului sau peste acesta pentru a scuti compresia aortocavală în timpul resuscitării (clasa I; Nivelul dovezii C).
-
În cazul în care uterul este dificil de evaluat (de exemplu, în cazul obezității morbide), ar trebui să se facă încercări de a efectua LUD manual dacă este fezabil din punct de vedere tehnic (clasa IIb; nivelul de apreciere C)
![http://circ.ahajournals.org/content/early/2015/10/06/CIR.0000000000000300.full.pdf Cardiac Arrest in Pregnancy]()
Transportarea femeilor însărcinate în timpul comprimărilor toracice
-
pentru că o livrare imediată pe cezariană poate fi cea mai bună modalitate de a optimiza starea mamei și a fătului,această operațiune ar trebui să aibă loc în mod optim la locul arestării. O femeie însărcinatăpacient cu stop cardiac in spital nu ar trebui să fie transportate pentru livrare cezariană. Conducerea trebuie să aibă loc la locul arestării (Clasa I; Nivelul dovezii C). Transportul la o instalație care poate efectua o operație cezariană poate fi solicitată atunci când este indicată (de exemplu pentru oprirea cardiacă în afara spitalului sau oprirea cardiacă care apare într-un spital care nu este capabil să transporte prin cezariană)
Probleme de defibrilare în timpul sarcinii
-
Același lucru recomandat în prezent defibrilare protocolul trebuie utilizat la pacienta însărcinată ca și la pacienta care nu este gravidă. Nu există nicio modificare a utilizării recomandate a șocului electric în timpul sarcinii (Clasa I; Nivelul dovezii C).
Respirația și administrarea căilor respiratorii în timpul sarcinii
Managementul hipoxiei
- Hipoxemia trebuie considerată întotdeauna ca o cauză a stopării cardiace. Rezervele de oxigen sunt mai mici, iar cerințele metabolice sunt mai mari la pacienții gravide comparativ cu pacienții care nu sunt gravide; astfel, poate fi necesar un sprijin ventilativ timpuriu (Clasa I; Nivelul dovezii C).
- Intubația endotraheală ar trebui să fie efectuată de un laryngoscopist cu experiență (clasa I; nivelul de evidență C).
- Presiunea cricoidă nu este recomandată în mod obișnuit (Clasa III; Nivelul dovezii C).
- Se recomandă capnografie continuă a formei de undă, în plus față de evaluarea clinică ca cea mai fiabilă metodă de confirmare și monitorizare a plasării corecte a ETT (clasa I; nivel de dovezi C) și este rezonabil să se ia în considerare la pacienții intubați pentru a monitoriza calitatea CPR, pentru a optimiza compresiile toracice și pentru a detecta ROSC (clasa IIb; nivel de dovezi C). Rezultatele în concordanță cu compresiile toracice adecvate sau ROSC includ un nivel sau niveluri crescătoare de Petco2> 10 mm Hg (Clasa IIa; Nivel de dovezi C).
- Întreruperile în comprimările toracice trebuie minimizate în timpul plasării avansate a căilor respiratorii (Clasa I; Nivelul dovezii C).
Terapia specifică aritmiei în timpul stopării cardiace
- No medicamente ar trebui să fie reținute din cauza preocupărilor legate de teratogenicitatea fetală (Clasa IIb; Nivelul dovezii C).
- Modificările fiziologice în timpul sarcinii pot afecta farmacologia medicamentelor, dar nu există dovezi științifice care să ghideze o modificare a recomandărilor actuale. De aceea, medicamentele și dozele obișnuite sunt recomandate în timpul ACLS (Clasa IIb; Nivelul dovezii C).
Epinefrina și vasopresina
- administrarea 1 mg epinefrină IV / IO la fiecare 3 până la 5 minute în timpul stopării cardiace la adult ar trebui luat în considerare. Având în vedere efectele vasopresinei asupra uterului și deoarece ambii agenți sunt considerați echivalenți, epinefrina trebuie să fie agentul preferat (clasa IIb, nivelul de evidență C).
Evaluarea fătului în timpul stopării cardiace
- Evaluarea fetală nu trebuie efectuată în timpul resuscitării(Clasa I; Nivelul dovezii C).
Livrarea în timpul stopării cardiace
- În timpul opririi cardiace, în cazul în care femeia gravidă (cu o înălțime a fundului la sau peste ombilicul) nu a făcut-o a realizat ROSC cu măsuri de resuscitare obișnuite cu deplasare manuală uterină, se recomandă pregătirea pentru evacuarea uterului în timp ce resuscitarea continuă (Clasa I; Nivelul dovezii C)
- PMCD (Peri Mortem Cesarean Delivery) ar trebui să fie luate în considerare cu fermitate pentru fiecare mamă în care ROSC nu a fost realizat după ≈4 minute de eforturi de resuscitare (Clasa IIa; Nivelul dovezii C).
-
Dacă viabilitatea maternă nu este posibilă (fie prin traumatisme fatale, fie prin impulsuri prelungite), procedura trebuie inițiată imediat; echipa o facenu trebuie să așteptați pentru a începe PMCD (Clasa I; Nivelul dovezii C).
-
Asistența de vaginare asistată trebuie luată în considerare atunci când cervixul este dilatat și capul fetal este la o stație cu un nivel corespunzător scăzut (Clasa IIb; Nivelul de Evidențiere C)
Luați puncte de domiciliu pentru resuscitare la pacientul cu traume:
-
Utilizarea compresoarelor toracice mecanice nu este recomandată.
-
LUD continuu trebuie efectuat în timpul resuscitării.
-
Nu este necesară nicio modificare a nivelului de energie atunci când este necesară terapia electrică.
-
Nu s-au modificat dozele și dozele de medicamente ACLS.
-
Evaluarea fătului nu este indicată în timpul resuscitării.
-
Livrarea prin cezariană Peri Mortem (PMCD) trebuie efectuată fără întârziere și la locul stopului cardiac (nu este indicat transportul), după 4 minute de încercări de resuscitare ineficiente.